

Двойное оплодотворение у цветковых растений: Оплодотворение - это процесс слияния мужской и женской половых клеток с образованием зиготы...

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого...

Двойное оплодотворение у цветковых растений: Оплодотворение - это процесс слияния мужской и женской половых клеток с образованием зиготы...

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого...
Топ:
Генеалогическое древо Султанов Османской империи: Османские правители, вначале, будучи еще бейлербеями Анатолии, женились на дочерях византийских императоров...
Когда производится ограждение поезда, остановившегося на перегоне: Во всех случаях немедленно должно быть ограждено место препятствия для движения поездов на смежном пути двухпутного...
Интересное:
Искусственное повышение поверхности территории: Варианты искусственного повышения поверхности территории необходимо выбирать на основе анализа следующих характеристик защищаемой территории...
Лечение прогрессирующих форм рака: Одним из наиболее важных достижений экспериментальной химиотерапии опухолей, начатой в 60-х и реализованной в 70-х годах, является...
Средства для ингаляционного наркоза: Наркоз наступает в результате вдыхания (ингаляции) средств, которое осуществляют или с помощью маски...
Дисциплины:
|
из
5.00
|
Заказать работу |
|
|
|
|
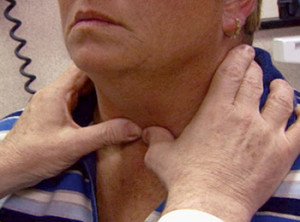
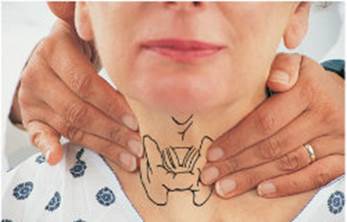
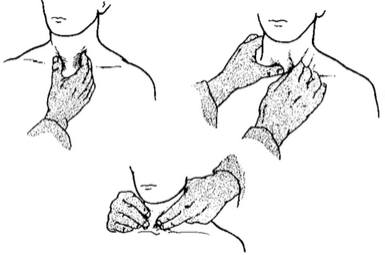
Пальпация щитовидной железы
Чтобы прощупать щитовидную железу, следует находиться перед пациентом. Большие пальцы обеих кистей рук нужно положить на шею ниже щитовидного хряща, кнутри от грудино-ключично-сосцевидных мышц. Остальные четыре пальца обеих кистей следует положить на наружный (задний) край грудино-ключично-сосцевидных мышц. Затем наружными пальцами обеих рук следует провести легкое надавливание на грудино-ключично-сосцевидные мышцы, как бы выдавливая из-под них щитовидную железу. При этом подушечками больших пальцев можно прощупать саму железу. Движения должны быть мягкими, плавными и осторожными. Полезно попросить пациента сделать глоток (проглотить слюну), чтобы почувствовать перешеек, а также прощупать доли и полюса железы. На ощупь щитовидная железа должна быть мягкой, эластичной, гладкой, безболезненной, легко смещаться в акте глотания. Если щитовидная железа увеличена, при ее пальпации следует использовать не только большие, но и остальные пальцы.
Гипофиз
Гипофиз состоит из аденогипофиза и нейрогипофиза. Гормонопродуцирующие клетки аденогипофиза имеют эпителиальное происхождение (из эпителия ротовой полости). Нейрогипофиз образуется как выпячивание промежуточного пузыря закладки головного мозга. В аденогипофизе различают переднюю долю (lobus anterior), промежуточную часть (pars intermedia) и туберальную часть (pars tuberalis).
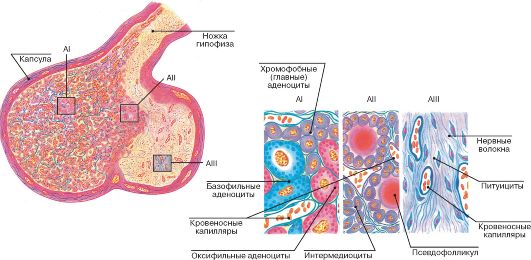
Передняя доля гипофиза (аденогипофиз) продуцирует следующие гормоны:
1. Соматотропный гормон (СТГ), или гормон роста - полипептидный гормон, осуществляет свои биологические эффекты через соматомедин С (инсулиноподобный фактор роста I), синтезирующийся в печени и других тканях в ответ на действие СТГ. Соматотропин и соматомедин С, в отличие от других пептидных гормонов, циркулируют в крови в соединении с белками (это удлиняет время полувыведения и снижает суточные колебания концентрации).
Основные эффекты СТГ: активация синтеза белка, стимуляция линейного роста, стимуляция липолиза в жировой ткани, увеличение уровня глюкозы крови. Соматотропный гормон выделяется импульсами, амплитуда которых максимальна в IV фазе сна. Суточный ритм секреции СТГ с пиками его концентрации через 1-3 часа после засыпания независимо от времени суток формируется к 3 месяцам после рождения. Выделение гормона также повышается при стрессе, физической работе. После приема пищи уровень гормона резко снижается.
2. Адренокортикотропный гормон (АКТГ) - полипептидный гормон (39 аминокислот). Контролирует синтез и секрецию гормонов коры надпочечников. В основном кортикотропин влияет на синтез и секрецию глюкокортикоидов - кортизола, кортизона, кортикостерона. Параллельно повышается синтез надпочечниками прогестерона, андрогенов и эстрогенов. Активность гипоталамо-гипофизарно-надпочечниковой системы находится под воздействием внутреннего суточного ритма (в 6-8 часов утра концентрация АКТГ максимальна, в 21-22 часа - минимальна). Сильная стрессовая ситуация приводит к прерыванию суточного ритма, резкому повышению кортизола в крови через 25-30 минут от начала стресса. Инфекция, воспалительный процесс, сопровождающиеся высвобождением цитокинов, также вызывают активацию системы гипоталамус-гипофиз-надпочечники.
3. Тиреотропный гормон (ТТГ) - гликопротеин, активирует продукцию и секрецию тиреоидных гормонов - Т3 (трийодтиронин) и T4 (тироксин). Для ТТГ характерны суточные колебания концентрации: наивысших величин ТТГ крови достигает к 2-4 часам ночи, высокий уровень в крови сохраняется до 6-8 часов утра, минимальные значения ТТГ приходятся на 17-18 часов. Нормальный ритм секреции тиреотропина нарушается при бодрствовании ночью.
4. Гонадотропные гормоны (фолликулостимулирующий гормон (ФСГ), лютеинизирующий гормон (ЛГ), пролактин) регулируют развитие и функции половых желез. Поэтому усиление их секреции вызывает ускорение полового созревания детей и подростков, а гипофункция гипофиза - задержку полового развития. В частности:
|
|
|
|
· фолликулостимулирующий гормон у женщин регулирует созревание в яичниках яйцеклеток, а у мужчин - сперматогенез;
· лютеинизирующий гормон у женщин стимулирует развитие яичников, овуляцию и образование эстрогенов, у мужчин - стимулирует развитие яичек и образование в них андрогенов;
· пролактин стимулирует рост молочных желез и способствует образованию молока.
Прекращение гонадотропной функции гипофиза может привести к полной остановке полового развития ребенка.
Задняя доля гипофиза (нейрогипофиз) служит своеобразным органом резервирования вазопрессина и окситоцина, которые синтезируются в нейросекреторных клетках гипоталамуса (паравентрикулярное ядро и супраоптическое ядро) и спускаются по аксонам в нейрогипофиз (Рис). Отсюда эти гормоны поступают в кровь и разносятся по всему организму. Учитывая нервное (гипоталамическое) происхождение вазопрессина и окситоцина, их называют нейрогормонами.
Вазопрессин (антидиуретический гормон - АДГ) усиливает обратное всасывание воды в канальцевом аппарате почки, т.е. осуществляет антидиуретическое влияние, результатом которого является уменьшение выделения мочи.
Окситоцин стимулирует сокращение мускулатуры матки, что способствует изгнанию плода при родах, а также сокращение протоков молочных желез, что способствует выделению молока у кормящей женщины.
В средней доле гипофиза образуется меланостимулирующий гормон (интермедин), который стимулирует синтез и секрецию меланинов (меланогенез) клетками-меланоцитами кожи и волос, а также пигментного слоя сетчатки глаза. Повышение уровня интермедина вызывает потемнение кожи. Это происходит при болезни Аддисона, когда наряду с повышением уровня АКТГ повышается и уровень интермедина.
Различия в уровне интермедина не являются главной причиной межрасовых различий в цвете кожи. У людей с рыжими волосами и светлой кожей, не способной к загару, присутствует мутация в гене одного из рецепторов интермедина.
Секреция интермедина регулируется рефлекторно под влиянием действия света на сетчатку глаза. Он принимает участие в регуляции движения клеток черного пигментного слоя в глазу. При ярком освещении клетки пигментного слоя выпускают псевдоподии, и избыток световых лучей поглощается пигментом, что предохраняет сетчатку от интенсивного раздражения.
Функциональные нарушения могут затрагивать все стороны деятельности гипофиза или быть парциальными (лат. partialis - частичный).
Гиперфункция передней доли гипофиза влияет на рост и приводит к гипофизарному гигантизму, а по окончании периода роста - к акромегалии.
Гипофункция передней доли гипофиза вызывает гипофизарный пропорциональный нанизм (карликовость) с сохранной психикой, но задержкой или отсутствием полового созревания.
При недостаточной выработке АДГ развивается синдром патологической полиурии и полидипсии (несахарный диабет).
|
|
Гигантизм ( Gigantism) встречается редко. Патологическим считают окончательный рост более 200 см. Заболевание характеризуется чрезмерным более или менее пропорциональным ростом скелета, органов и тканей вследствие повышенной продукции гормона роста.
В основе заболевания лежат инфекционно-токсические, травматические, опухолевые, генетические поражения. Иногда этиология неизвестна.
Клиническая картина. Гигантизм преимущественно встречается у мальчиков. Проявляется чаще в пубертатном периоде в виде быстрого пропорционального роста. Со временем у гипофизарных гигантов развиваются те или иные признаки акромегалии: увеличение длины рук, ног, носа, челюстей, а также периостальный рост костей, увеличение массы мягких тканей и внутренних органов. При наличии опухоли гипофиза (аденома) развивается мозговая симптоматика: головные боли, рвота, нарушение зрения. При отсутствии опухоли гипофизарные гиганты отличаются от обычных людей слабостью и повышенной утомляемостью, иногда гипогенитализмом.
Наличие аденомы гипофиза подтверждается рентгенологическим исследованием черепа и турецкого седла (внутричерепная гипертензия, расширение и деструкция турецкого седла), компьютерной или магниторезонансной томографией (увеличение гипофиза). Уровень СТГ в сыворотке крови повышен.
|
|
Гипопитуитаризм (hypopituitarism) - дефицит одного или нескольких гормонов гипофиза. Клинические зависят от того, какой гормона мало, а также от возраста, в котором возникает дефицит гормона. Например, дефицит СТГ у грудных детей может быть причиной гипогликемии голодания, у детей препубертатного возраста приводит к задержке роста.
Гипофизарная карликовость - нанизм (nanismus) развивается при врожденном выпадении соматотропной функции гипофиза, нередко сочетается с уменьшением или прекращением продукции других тропных гормонов (ТТГ, АКТГ, ГТГ). Повреждение гипофиза или гипоталамуса возникает в результате родовой травмы, инфекции или опухоли. Возможен изолированный дефицит СТГ, связанный с наличием дефекта гена, ответственного за синтез СТГ или соматолиберина. Такой ген встречается в отдельных семьях или спорадически (от греч. sporadikós -- единичный, отдельный).
Клиническая картина. Задержка роста пропорциональная, начинается с 2-3-летнего возраста и становится в последующем все более выраженной при значительном отставании костного возраста. Черты лица ребенка обычные, у взрослого больного короткая нижняя челюсть и маленький нос придают лицу детское выражение (кукольное лицо). Кожа дряблая, рано появляются морщины и иктеричность кожи. Подкожный жировой слой развит как у взрослых, преимущественно на груди, животе, лобке и бедрах. Мышечный тонус снижен. Отмечается поздняя замена молочных зубов. Голос остается детским из-за отставания в развитии гортани и голосовых связок. Артериальное давление снижено, в крови - лимфоцитоз и некоторое снижение содержания гемоглобина и уменьшение количества эритроцитов. Вторичные половые признаки не развиваются. Психическое развитие удовлетворительное, некоторые больные хорошо учатся, но с возрастом поведение и мышление остаются инфантильными, работоспособность ограничена. Иногда имеются слабо выраженные симптомы гипотиреоза и гипокортицизма.
Диагноз устанавливается на основании характерного анамнеза и клинических проявлений, резкой задержки костного возраста, снижения базального уровня СТГ (ниже 5 нг/мл).
Рентгенография турецкого седла и магнито-резонансная томография черепа выявляют деструктивные процессы в головном мозге. Для диагностики выпадения других тропных функций определяют уровень тироксина, трийодтиронина, ТТГ, АКТГ, кортизола, половых гормонов.
Дварфизм (дварф по-английски означает «гном») - патологическое состояние, характеризующееся аномальной низкорослостью. Это генетическое нарушение роста, проявляется при эндокринных и других заболеваниях.
Самая частая причина дварфизма -- поражение желез внутренней секреции. Все виды дварфизма условно делится на пропорциональный и непропорциональный. Пропорциональным дварфизмом считаются:
Дварфизм гипофизарный - результат поражения передней доли гипофиза, опухоли, инфекции, интоксикации, травмы. В этом случае психика человека развита практически нормально, но размеры тела остаются детскими, половые железы недоразвиты, часто наблюдаются ожирение, старческая, морщинистая кожа лица.
Дварфизм тиреогенный - обусловлен поражением щитовидной железы.
В этом случае отмечаются отсталость в развитии, нарушение процессов окостенения и обмена веществ, сухость кожи.
Дварфизм инфантильный - причиной могут стать инфекционные заболевания, такие как сифилис и туберкулез. Наблюдается задержка в развитии организма, проявляющаяся в сохранении у взрослого физических и психических черт, присущих детскому возрасту.
К дварфизму непропорциональному относят рахитический, причина которого в деформациях скелета, и врождённом нарушении образования хряща, а также дварфизм, случающийся при системных заболеваниях костей.
Данное заболевание лечению не поддается.
|
|
Несахарный диабет (diabetes insipidus) - хроническое заболевание, возникновение которого связано с недостаточной активностью антидиуретического гормона (АДГ) или отсутствием ответа почечных канальцев на АДГ. В данном разделе рассматривается органическая форма заболевания, которая характеризуется недостаточностью продукции АДГ при повреждении ядер гипоталамуса или гипоталамо-гипофизарного тракта вследствие острых инфекционных болезней, травмы черепа. Возможно возникновение несахарного диабета при внутриутробном гипоксическом поражении гипоталамической области, после психической травмы. Могут быть семейно-наследственные формы болезни.
Клиническая картина: жажда, частое и обильное мочеиспускание чаще появляются внезапно, но могут развиваться медленно и постепенно. Суточное количество мочи составляет 6--12 литров и более, моча выделяется часто и большими порциями. Характерны полиурия, полидипсия, гипостенурия (1000--1006). Ранним признаком заболевания может быть ночное недержание мочи. Характерны сухость кожи, похудание, раздражительность, снижение аппетита, наклонность к запорам. При некомпенсированной полиурии наблюдаются резкое обезвоживание, головная боль, тошнота, рвота, беспокойство, бред, нарушение зрения, лабильность температуры тела, тахикардия, прекращение потоотделения. Дети плохо переносят солевую нагрузку, при которой у них появляются лихорадка, головокружение, мышечные боли. Болезнь может сопровождаться задержкой роста и полового развития.
Эпифиз
Эпифиз (от греч. epíphysis - нарост, шишка) - шишковидная железа, пинеальная железа, по форме напоминает еловую шишку, расположена на задней поверхности среднего мозга.
Секреторные клетки эпифиза выделяют в кровь гормон мелатонин, синтезируемый из серотонина.
К известным общим функциям эпифиза относятся:
· участие в синхронизации циркадных (суточных) ритмов (биоритмы «сон -- бодрствование»);
· торможение полового развитие и полового поведения;
· торможение выделения гормона роста;
· торможение развития опухолей.
У детей эпифиз имеет бо́льшие размеры, чем у взрослых. Наиболее интенсивно эпифиз функционирует в детском возрасте - его гормоны тормозят половое развитие. В 11-14 лет снижение продукции мелатонина эпифизом «запускает» гормональные механизмы полового созревания.
При гипофункции эпифиза отмечается преждевременное развитие половых органов и вторичных половых признаков - раннее половое созревание.
При гиперфункции эпифиза отмечается недоразвитие половых желез и вторичных половых признаков - задержка полового развития.
Начало формы
Конец формы
Начало формы
Ожирение (obesitas) - самостоятельное хроническое заболевание, при котором происходит нарушение обмена веществ с избыточным отложением жира в подкожной клетчатке, сальнике и других тканях организма. Наблюдается при переедании, неподвижном образе жизни, наследственной предрасположенности, эндокринных заболеваниях (гипотиреозе, болезни Иценко-Кушинга), поражении гипоталамуса и гипофиза, после перенесенной черепно-мозговой травмы и др.
Существуют метаболические маркеры риска ожирения:
· низкий основной обмен;
· высокий дыхательный коэффициент (указывает на повышенное окисление углеводов, и компенсаторное усиление потребления пищи);
· инсулинорезистентность.
Различают следующие наиболее частые виды ожирения.
· Алиментарное ожирение развивается вследствие употребления большого количества пищи на фоне недостаточного расходования энергии. При этом, как правило, имеется наследственная предрасположенность. Имеет также значение образ жизни и питания в семье. Подкожно-жировая клетчатка при данном виде ожирения распределена равномерно, половое и умственное развитие ребенка не страдает.
· Диэнцефальное ожирение является одним из проявлений диэнцефального (гипоталамического) синдрома, который может развиться после перенесенного диэнцефалита, перинатального гипоксического поражения клеток гипоталамической зоны. При этом характерно выраженное ожирение - III-IV степени. Подкожная жировая клетчатка расположена равномерно, но при выраженном ожирении возможно наличие так называемого «фартука» - складки кожи и подкожной клетчатки, которая свисает к ногам. На коже туловища, бедрах нередко обнаруживаются стрии - полосы красно-коричневого цвета, которые могут возвышаться над уровнем кожи. Умственное развитие детей, как правило, не страдает. А половое развитие может быть нарушено, особенно у девочек.
· Церебральное ожирение развивается вследствие нарушения корковой регуляции аппетита у умственно отсталых детей. Причины умственной отсталости могут быть различные (наследственные, хромосомные, обменные заболевания).
Щитовидная железа состоит из двух долей, соединенных перешейком и расположенных на шее по обеим сторонам трахеи ниже щитовидного хряща. Она имеет дольчатое строение. Ткань железы состоит из фолликулов, заполненных коллоидом, в котором имеются йодсодержащие гормоны тироксин (тетрайодтиронин) и трийодтиронин в связанном состоянии с белком тиреоглобулином. В межфолликулярном пространстве расположены парафолликулярные клетки, которые вырабатывают гормон тиреокальцитонин.
Йодсодержащие гормоны выполняют в организме следующие функции:
1. Усиление всех видов обмена (белкового, липидного, углеводного), повышение основного обмена и усиление энергообразования в организме;
2. Влияние на процессы роста, физическое и умственное развитие;
3. Увеличение частоты сердечных сокращений;
4. Стимуляция деятельности пищеварительного тракта: повышение аппетита, усиление перистальтики кишечника, увеличение секреции пищеварительных соков;
5. Повышение температуры тела за счет усиления теплопродукции;
6. Повышение возбудимости симпатической нервной системы.
Тироксин и трийодтиронин обладают исключительно глубоким влиянием на детский организм. Их действие определяет нормальный рост, нормальное созревание скелета (костный возраст), нормальную дифференцировку головного мозга и интеллектуальное развитие, нормальное развитие структур кожи и ее придатков, увеличение потребления кислорода тканями, ускорение использования углеводов и аминокислот в тканях. Таким образом, эти гормоны являются универсальными стимуляторами метаболизма, роста и развития.
Секреция гормонов щитовидной железы регулируется тиреотропным гормоном аденогипофиза, тиреолиберином гипоталамуса, содержанием йода в крови. При недостатке йода в крови, а также йодсодержащих гормонов по механизму положительной обратной связи усиливается выработка тиреолиберина, который стимулирует синтез тиреотропного гормона, что, в свою очередь, приводит к увеличению продукции гормонов щитовидной железы. При избыточном количестве йода в крови и гормонов щитовидной железы работает механизм отрицательной обратной связи. Возбуждение симпатического отдела вегетативной нервной системы стимулирует гормонообразовательную функцию щитовидной железы, возбуждение парасимпатического отдела - тормозит ее.
Тиреокальцитонин имеет огромное значение в регуляции фосфорно-кальциевого обмена, выступая антагонистом паратгормона. Тиреокальцитонин осуществляет защиту организма от избыточного поступления кальция, уменьшая реабсорбцию кальция в канальцах почки, всасывание кальция из кишечника и увеличивая фиксацию кальция в костной ткани. Выделение тиреокальцитонина регулируется как уровнем кальция крови так и изменениями секреции гастрина при приеме пищи, богатой кальцием (коровье молоко). Функция щитовидной железы по выработке кальцитонина созревает рано и в крови плода имеется высокий уровень кальцитонина. В постнатальном периоде концентрация кальцитонина в крови снижается.
Недостаточная и избыточная продукция гормонов щитовидной железы вызывает разнообразные и очень значимые нарушения жизнедеятельности. В то же время недостаточность функции щитовидной железы у плода может не сказаться существенно на его развитии, так как плацента хорошо пропускает материнские тиреоидные гормоны (кроме тиреостимулирующего). Аналогичным образом и щитовидная железа плода может компенсировать недостаточную продукцию тиреоидных гормонов щитовидной железой беременной женщины.
Изменения активности щитовидной железы очень тесно связаны с обеспеченностью детского организма йодом. Дефицит йода в питьевой воде и в продуктах питания является самой частой причиной болезней щитовидной железы с очень широким спектром проявлений этих болезней - от простого умеренного увеличения размеров щитовидной железы (эндемический зоб) до кретинизма с глубоким отставанием в интеллектуальном развитии. Особенно критична обеспеченность йодом в периоде внутриутробного развития и в первые годы жизни.
Существенная избыточность поступления йода также может стать причиной угнетения функции щитовидной железы у детей.
Нарушения функции щитовидной железы проявляются ее гипофункцией и гиперфункцией.
Гипотиреоз (hypothyreosis) - одно из наиболее встречающихся заболеваний щитовидной железы у детей, возникновение которого обусловлено недостатком гормонов щитовидной железы. Гипотиреоз может быть врожденным, приобретенным и являться следствием повреждения ткани щитовидной железы (первичный) или недостаточной секреции тиреотропного гормона (вторичный) и рилизинг-фактора (третичный).
Врожденный первичный гипотиреоз развивается в связи с отсутствием щитовидной железы или внутриутробным ее повреждением (гипоплазия, дистопия) в результате токсикоза беременности, перенесенных инфекций во время беременности, дисфункции щитовидной железы матери, в результате воздействия на плод радиации, алкоголя, наркотиков. Вторичный и третичный гипотиреоз развивается при внутриутробном повреждении ЦНС.
Клинические проявления врожденного гипотиреоза: большая масса тела при рождении, вялость, грубый голос, позднее отпадение пуповинного остатка, затянувшаяся желтуха. Характерно отставание в физическом развит ии: дети поздно начинают держать голову, сидеть и ходить, отличаются вялостью, адинамичностью. Типична форма лица: широкая и запавшая переносица, отек век, увеличение языка. Поздно прорезываются зубы и закрываются роднички. Характерны сухость, мраморность кожи, ломкость и выпадение волос, выраженная мышечная гипотония. Отек подкожного жирового слоя более выражен в над- и подключичных пространствах, на лице, в области кистей и стоп. Постоянными являются изменения со стороны сердечно-сосудистой системы: расширение границ сердечной тупости, глухость тонов сердца, брадикардия, снижение артериального давления. Характерны запоры, редкое мочеиспускание, увеличение печени. Наиболее неблагоприятным симптомом следует считать грубую задержку нервно-психического развития (кретинизм).
Для суждения о функциональном состоянии щитовидной железы можно использовать прямые и косвенные методы исследования.
Прямые тесты включают прямое радиоиммунологическое исследование гормонов и белков крови ребенка: тироксин (Т4), трийодтиронин (Т3), тиреотропный гормон (ТТГ), тиреотропин-рилизинг-гормон (ТРГ), тиреоглобулин (ТГ), тиреостимулирующий иммуноглобулин (ТСИ), содержание связанного с белком йода (СБИ).
Косвенные методы оценки функции щитовидной железы включают в себя следующие исследования.
1. Ультразвуковое исследование структуры ткани, формы и размеров (объема) щитовидной железы.
2. Изучение костного возраста (рентгенологически).
3. Исследование холестерина в крови. Гиперхолестеринемия свидетельствует о гипофункции щитовидной железы.
4. Исследование основного обмена. Он снижен при гипофункции, повышен при гиперфункции.
Гипертиреоз (hyperthyreosis) может наблюдаться в любом возрасте, чаще начинается в пре- и пубертатном периоде. Встречается преимущественно у девочек. Заболевание обусловлено токсическим действием на организм гормонов щитовидной железы. Факторами, которые предрасполагают к развитию гипертиреоза (тироетоксикоза), являются частые инфекционные заболевания, обострения хронических очагов (чаще в носоглотке), наследственная предрасположенность, пубертатный возраст, психическая травма, чрезмерная инсоляция. Отмечается значение аутоиммунных процессов в патогенезе данного заболевания.
Клиническая картина. Постоянным является вегетоастеноневротический синдром, который выражается многообразными симптомами: раздражительность, плаксивость, беспокойство, суетливость, ухудшение сна, потливость, повышение температуры тела, тремор рук, изменение почерка, чувство жара, тремор век, языка, пальцев вытянутых рук, неустойчивость в позе Ромберга, тремор туловища и конечностей в положении стоя - симптом «телеграфного столба». Часто отмечаются сердцебиение, неприятные ощущения в области сердца, одышка, тахикардия, повышение систолического и пульсового давления, усиление тонов сердца, систолический шум, иногда смещение левой границы сердца кнаружи. Характерно также повышение аппетита, иногда жажда и полиурия. При тяжелых формах заболевания отмечаются значительное похудание, увеличение печени, диспепсические расстройства. Специфичными являются глазные симптомы: экзофтальм, симптом Мебиуса (недостаточность конвергенции), симптом Дальримпля (широкое раскрытие глазной щели), симптом Грефе (отставание верхнего века при взгляде вниз), симптом Штельвага (редкое мигание), пигментация и отечность век. Также специфичным является диффузное увеличение щитовидной железы (диффузный токсический зоб).

Для оценки гормональной активности щитовидной железы используется определение вышеуказанные прямые и косвенные методы.
Увеличение щитовидной железы может быть при отсутствии клинических и лабораторных признаков нарушения ее функций - эутиреоидный зоб. Диагностика данного состояния требует прежде всего исключения аномалий строения щитовидной железы при помощи ультразвукового исследования.
Щитовидная железа может увеличиваться у детей при воспалении (хронический аутоиммунный тиреоидит), при гиперфункции (диффузный токсический зоб), при гипофункции (гипотиреоиднй зоб), при неизмененной функции (диффузный эутиреоидный зоб), при дефиците йода (эндемический зоб). В пубертатном возрасте в связи с повышенной потребностью организма в гормонах щитовидной железы возможно ее компенсаторное увеличение у здоровых детей.
Надпочечники
В надпочечниках различают два слоя, или вещества: корковое и мозговое, причем первое составляет примерно 2/3 общей массы надпочечника. Корковый слой имеет мезодермальное происхождение, мозговой слой развивается из зачатка симпатического ганглия.
Синдром и болезнь Кушинга имеют одинаковые клинические проявления в связи с избыточной продукцией глюкокортитоидов в коре надпочечников. При первичном поражении надпочечников говорят о синдроме Кушинга. При патологии гипоталамо-гипофизарной системы с избыточной продукцией адренокортикотропного гормона говорят о болезни Кушинга.
Американский хирург Харви Кушинг в 1932 году описал клинический синдром, который назвал «гипофизарный базофилизм».
Клинические проявления: задержка роста, склонность к геморрагическим высыпаниям (петехии, экхимозы). На фоне повышенной секреции глюкокортикоидов отмечается остеопороз, ожирение с отложением жира над ключицами, на шее, затылке, лице, которое становится круглым (лунообразное лицо), стрии на животе, груди и внутренней поверхности бедер.
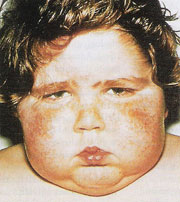
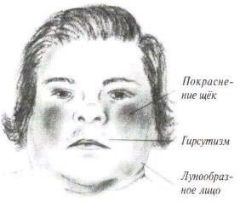
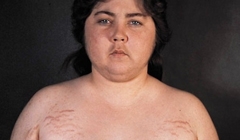
Следствием избыточного синтеза альдостерона является артериальная гипертония, общая мышечная слабость.
Избыточное производство андрогенов вызывает появление угрей, гирсутизма (лат. hirsutus - волосатый) - избыточное оволосение по мужскому типу. Нередко отмечается вирилизация (лат. virilis мужской, свойственный мужчине; син.: андрогенизация, маскулинизация) - процесс проявления мужских черт (тип телосложения, оволоcение, тембр голоса и др.) у женщин под влиянием гормонов.
При дополнительном обследовании определяется повышение уровня глюкокортикоидов в крови и нарушение регуляции в гипоталамо-гипофизарно-надпочечниковой системе.
Недостаточность надпочечников может развиться при поражении надпочечников (первичная) или при снижении секреции адренокортикотропного гормона (АКТГ) гипофиза (вторичная). Надпочечниковая недостаточность бывает острой (ОНН) - синдром Уотерхауза--Фридериксена и хронической (ХНН) - аддисонова болезнь.
Синдром Уотерхауза-Фридериксена (R. Waterhouse, англ. врач; С. Friderichsen, дат. педиатр) наблюдается при врожденной гипоплазии надпочечников; врожденном адреногенитальном синдроме; различного происхождения кровоизлияниях в надпочечники; при заболеваниях, для которых характерны кровоизлияния и некроз надпочечников (менингококцемия, сепсис, дифтерия).
Наиболее часто синдром Уотерхауза--Фридериксена наблюдается после кровоизлияния в надпочечники при менингококцемии - генерализованной менингококковой инфекции. Отмечается озноб и гипертермия, на коже появляются многочисленные петехии и кровоподтеки, кожа местами приобретает окраску, напоминающую трупные пятна. Артериальное давление прогрессивно падает. Пульс частый, нитевидный. Появляются рвота, судороги, одышка. Больные впадают в быстро прогрессирующую прострацию с потерей сознания. Внезапная смерть является следствием остро развившейся недостаточности надпочечников.
Причинами Аддисоновой болезни (по имени описавшего её впервые в 1855 английского врача Т. Аддисона) в настоящее время наиболее часто являются аутоиммунный процесс и генетические факторы, реже хронические интоксикации, токсоплазмоз, кистозное перерождение надпочечников. Вторичная надпочечниковая недостаточность возникает при поражении головного мозга с последующим снижением продукции АКТГ.
Характерны астенизация, утомляемость, снижение работоспособности и успеваемости, похудание, гипогликемия, мышечная атрофия, анорексия, тошнота, тяга к соленой пище, жажда, периодические рвота и понос. Характерны типичные изменения кожи и слизистых оболочек, кожа имеет различные оттенки - от светло-коричневого до темно- бронзового, иногда сероватого или желтоватого. Аддисонова болезнь подтверждается низким уровнем гидрокортизона (кортизола) в сыворотке крови, изменением его суточного ритма, когда отсутствует характерный подъем уровня в ранние утренние часы.
Врожденная гиперплазия коры надпочечников чаще всего обусловлена недостаточностью 21-гидроксилазы. Известны две классические формы болезни: простая вирилизующая и сольтеряющая.
Главная причина болезни - нарушение синтеза кортизола. Постоянный дефицит кортизола по принципу отрицательной обратной связи стимулирует секрецию АКТГ в гипофизе, что и служит причиной гиперплазии коры надпочечников. Избыток АКТГ приводит к усилению стероидогенеза. Однако кортизола по-прежнему вырабатывается недостаточно. Но параллельно усиливается выработка андрогенов. Избыток андрогенов ведет к усилению роста тела, вилиризации, нарушению формирования наружных половых органов. Отсюда другое название заболевания - адреногенитальный синдром. Другие симптомы определяются тем, повышена или снижена продукция альдостерона, что сопровождается соответственно артериальной гипертензией либо потерей организмом соли.
Более 90% случаев врожденной гиперплазии надпочечников обусловлено двумя типами недостаточности 21-гидроксилазы: частичной (простая вирилизация) или полной (потеря соли организмом). Остальные случаи связаны с недостаточностью 11-β-гидроксилазы.
У девочек при врожденной гиперплазии коры надпочечников на фоне повышенного уровня андрогенов в период внутриутробного развития к моменту рождения формируется женский псевдогермафродитизм.

Гермафродитизм - наличие в одном организме признаков обоих полов.
Гермафродитизм бывает истинным и ложным.
При истинном гермафродитизме в одном организме присутствуют первичные признаки обоих полов - половые железы мужские (яички) и женские (яичники).
При ложном гермафродитизме первичные половые признаки (половые железы) сформированы по одному полу, а вторичные половые признаки - по другому.
При адреногенитальном синдроме у девочки имеются яичники (первичные половые признаки), а вторичные половые признаки сформированы по мужскому типу: увеличение клитора (до формы пениса), слияние и гипертрофия половых губ (до размеров мошонки). После рождения маскулинизация прогрессирует. Преждевременно растут волосы на лобке, в подмышечных впадинах, грубеет голос, больные девочки выше своих сверстниц, костный возраст опережает хронологический, у них хорошо развита мускулатура. Если не проводится соответствующее лечение, грудные железы не развиваются и менструаций нет. Происходит ложное (не вырабатываются половые клетки в половых железах) преждевременное половое созревание по гетеросексуальному (мужскому) типу. При сольтеряющей форме вирилизация выражена в большей степени, чем при варианте без потери соли.
У мальчиков при сольтеряющей форме адреногенитального синдрома появляются рвота, шок и электролитный дисбаланс в возрасте 7-10 дней. У мальчиков при простой форме нарушение проявляется признаками ложного преждевременного полового созревания по изосексуальному (мужскому) типу. Данное раннее половое созревание является ложным, так как не формируется сперматогенез. Повышенный уровень андрогенов по принципу обратной связи приводит к торможению выработки гонадотропных гормонов в гипофизе, что является непосредственной причиной отсутствия сперматогенеза.
При рождении ребенок выглядит нормальным, но признаки преждевременного полового и соматического развития могут проявиться уже на первом полугодии жизни или развиваются более медленно и становятся очевидными только в возрасте 4-5 лет и позднее. К числу таких признаков относятся: увеличение полового члена, мошонки, появление волос на лобке, угри, запах пота, понижение тембра голоса. Яички нормального размера, но по сра
|
|
|

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰)...

Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим...

Адаптации растений и животных к жизни в горах: Большое значение для жизни организмов в горах имеют степень расчленения, крутизна и экспозиционные различия склонов...

Двойное оплодотворение у цветковых растений: Оплодотворение - это процесс слияния мужской и женской половых клеток с образованием зиготы...
© cyberpedia.su 2017-2024 - Не является автором материалов. Исключительное право сохранено за автором текста.
Если вы не хотите, чтобы данный материал был у нас на сайте, перейдите по ссылке: Нарушение авторских прав. Мы поможем в написании вашей работы!