Традиционная радикальная пластика передней брюшной стенки. Непосредственно перед началом традиционной операции, после того, как достигнуто эффективное обезболивание (интубационный наркоз + миорелаксанты по показаниям), производят орошение эвентрированных органов теплым раствором фурацилина. Кожу передней брюшной стенки обрабатывают раствором антисептика, после чего кожу и подкожно-жировую клетчатку вокруг дефекта брюшной стенки инфильтрируют раствором новокаина (Sol.Novocаini 0,125 % - 30,0). По краю дефекта иссекают кожную кайму, выделяют, перевязывают и рассекают элементы пуповины (вена, две артерии и урахус). Рану расширяют при необходимости вверх и вниз. Не следует вводить новокаин в корень брыжейки, так как попадание жидкости между листками фибринного футляра лишь сдавливает сосуды брыжейки. Следует также подчеркнуть, что абсолютно недопустимы попытки освободить кишку и брыжейку от фибринного футляра, так как при этом велика опасность повреждения кишечной стенки и сосудов брыжейки. По нашим наблюдениям, фибрин полностью рассасывается на 18-21-й день после операции при условии, что в результате вмешательства кишечные петли соприкасаются с париетальной брюшиной, как это получается при послойном ушивании раны, а не с кожными лоскутами, как при 1-ом этапе пластики передней брюшной стенки.
При выполнении радикальной операции всегда сохраняем пуповинный остаток с целью улучшения косметических результатов вмешательства и в надежде на формирование в последующем нормального пупка. Перед погружением кишечных петель проводят мануальное исследование брюшной полости для того, чтобы выяснить, насколько свободны фланги, а также определить, куда лучше и легче уложить кишечные петли. После этого кишечные петли последовательно погружают в брюшную полость. Следующим этапом определяют насколько повысилось внутрибрюшное давление – этим определяется выбор метода операции. Известно, что первичная радикальная операция возможна, а соответственно показана в тех случаях, когда после погружения эвентрированных органов в брюшную полость послеоперационную рану удается послойно ушить без натяжения или с небольшим натяжением, при этом внутрибрюшное давление не должно превысить 20 см водного столба. В противном случае обычно развивается синдром сдавления нижней полой вены, анурия, тромбоз сосудов брыжейки, что может привести к смерти ребенка в раннем послеоперационном периоде. Существует несколько способов определения внутрибрюшного давления. Мы используем метод косвенной оценки уровня внутрибрюшного давления. С этой целью после погружения кишечника в брюшную полость и сближения краев раны передней брюшной стенки определяем, насколько изменилась амплитуда кривой тахограммы на экране монитора. Если амплитуда уменьшается не более, чем на 50 %, и при этом для коррекции состояния больного не требуется ужесточения параметров вентиляции, то радикальная операция возможна, и тогда рану передней брюшной стенки послойно ушивают наглухо. С начала применения этого метода (1992 год) мы не наблюдали ни одного случая тромбоза сосудов брыжейки тонкой кишки, связанного с чрезмерным повышением внутрибрюшного давления.
Безнаркозное вправление
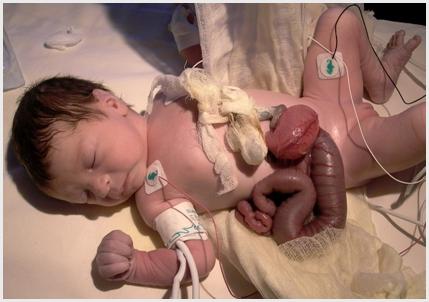
Рис. 19. Изолированная формой ГШ без висцероабдоминальной диспропорции и с хорошим состоянием кишечника (отсутствие плотного фибринного футляра).
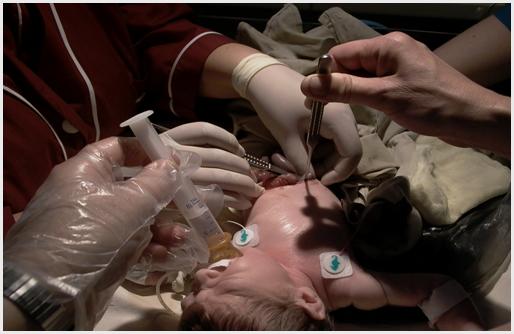
Рис. 20. Тракция за пуповинный остаток и погружение эвентрированных петель кишки в брюшную полость без расширения дефекта передней брюшной стенки. Перед процедурой ребенку вводим ненаркотический аналгетик. Ребенок сосет глюкозу через соску при открытом назогастральном зонде.

Рис. 21 Вправление эвентрированной кишки закончено.
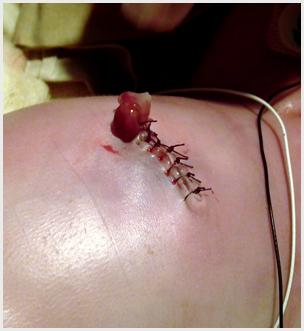
Рис. 22. Длительность процедуры – 12', ЧСС во время вправления – 160 уд/мин, через 30‘ после процедуры 130 уд/мин, SatО2 - 100%, ИТ – 140 мл/кг/сут, диурез в 1 сутки 5 мл/кг/час
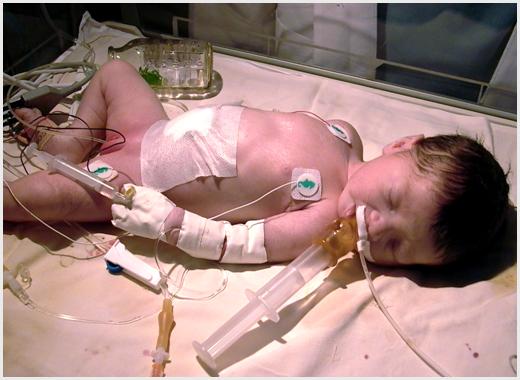
Рис. 23 Ребенок через 15 минут после процедуры

Рис. 24. Отдаленный результат (ребенок через 1 год)
Если внутрибрюшное давление по указанным признакам превысило максимально допустимые значения, то показана отсроченная радикальная операция.
В подобных ситуациях ранее осуществлялся первый этап пластики передней брюшной стенки (операция типа Гросса), но результаты лечения в этой группе больных нас не удовлетворяли. Предложено несколько способов этапного хирургического лечения при высокой степени висцеро-абдоминальной диспропорции. Один из наиболее употребимых – силопластика или использование силиконового мешка как временного вместилища для той части эвентрированной кишки, которая не помещается в брюшную полость.

Рис. 25. Силопластика при гастрошизисе
В течение 6-8 суток послеоперационного периода проводится активная декомпрессия желудочно-кишечного тракта: высокое промывание кишечника муколитическими ферментами, промывание желудка, стимуляция перистальтики кишечника (ФТЛ, прозерин с третьих суток послеоперационного периода). К концу 1-й недели после операции обычно удается настолько опорожнить кишечник и даже отчасти добиться восстановления его функции (появление самостоятельного стула), что создаются благоприятные условия для повторного оперативного вмешательства - удаления мешка и радикальной пластики передней брюшной стенки.
При сочетании ГШ с атрезией тонкой или толстой кишки на уровне атрезии накладывают двойную энтеро- или колостому (рис. 26, 27).

Рис. 26. Гастрошизис, атрезия тонкой кишки

Рис. 27. Тот же ребенок – наложена энтероколостома,
сохранен пуповинный остоток.
Энтероколостомы закрывают на 28-30-е сутки после операции путем наложения анастомоза "конец в конец". В течение всего времени до закрытия стом дети находятся на поддерживающей инфузионной терапии в связи с большими потерями жизненно важных веществ (белки, жидкость, электролиты) с кишечным содержимым из стом.
Послеоперационный период
В послеоперационном периоде лечение проводится в нескольких направлениях: поддержание функции жизненно важных органов и систем, и восстановление функции ЖКТ. Программа послеоперационного ведения пациентов включает -
Ú Реанимационное обеспечение (ИВЛ, ИТ, антибактериальная терапия, иммунотерапия, полное парентеральное питание с 4 суток п\о периода)
Ú Декомпрессия желудка и кишечника
Ú Стимуляция перистальтики
Ú Начало энтерального питания
Ú Ферментотерапия и эубиотики
Первые несколько суток послеоперационного периода все дети нуждаются в респираторной поддержке, так как любой способ хирургического лечения ГШ предполагает повышение внутрибрюшного давления, что ухудшает механику дыхания. Кроме того, угнетению дыхательного центра способствует обезболивание наркотическими анальгетиками, в котором нуждаются все оперированные дети в первые трое суток послеоперационного периода (микроструйное постоянное введение 1% хлорида морфина из расчета до 30 мкг/кг час или фентанила 0,5‑1 мкг/кг час). Параметры вентиляции и напряжение кислорода во вдыхаемой смеси подбирают индивидуально для каждого больного в зависимости от его общего состояния и степени повышения внутрибрюшного давления. По мере улучшения состояния ребенка переводят с искусственной вентиляции легких на вспомогательную вентиляцию, затем на продленную оротрахеальную интубацию и, наконец, экстубируют. В среднем продолжительность искусственной вентиляции легких у новорожденных с ГШ составляет 4-5 дней. За всеми детьми ведется строгое мониторное наблюдение - постоянно фиксируются пульс, артериальное давление, сатурация, ЭКГ, температура тела, диурез. Один раз в сутки проводится ультразвуковое исследование головного мозга.
Объем инфузионной терапии и состав инфузата зависят от состояния ребенка и степени нарушения гемодинамики, которые в свою очередь определяются целым рядом факторов, таких как особенности операции, степень сдавления органов при погружении их в брюшную полость, характер анестезиологического пособия, болевой фактор и другие. У детей с ГШ применяют большие объемы глюкозы, в 2-3 и более раз превышающие так называемые физиологические (в исключительных случаях до 200-300 мл/кг), причем, чем тяжелее состояние ребенка, тем большие объемы жидкости вводятся.
Всем детям назначают инотропные препараты (сочетание дофамина с добутрексом) в дозах, обеспечивающих a-адреномиметический эффект, причем применение инотропных препаратов начинают в заведомо больших дозировках (по 10-15 мкг/кг мин постоянно в течение суток) с последующим их уменьшением по мере стабилизации состояния.
Абсолютно необходима ранняя коррекция метаболического ацидоза, которая осуществляется микроструйным введением 4% соды под контролем КОС, которое определяется в острый период каждый час, затем каждые 6 часов.
Одна из важных целей инфузионно-медикаментозной терапии у детей с ГШ - предотвращение развития синдрома сдавления нижней полой вены или смягчение его проявлений, если этот синдром все же развился (табл. 3).
Таблица 3.
Осложнения, возникающие пpи повышении внутpибpюшного давления.
| Гемодинам. нарушения
| Дыхательные расстройства
| Почечная недоста-точность
| Метаболи-ческие нарушения
| Наруш. моторики кишечника и питания кишечной стенки
|
| Сдавление нижней полой вены, синдром Budd-Chiari
| Высокое стояние купола диафрагмы, приводящее к дыхательной недостаточности и необходимости проведения ИВЛ с жесткими параметрами
| Олигурия
| Метаболи-ческий ацидоз
| Кишечная непроходимость
|
| Портальная гипертензия
|
| Анурия
| Повышение уровня трансаминаз
| Некроз кишки
|
| Венозный застой в нижних конечностях
|
| Повыш. уровня креатинина и мочевины
|
|
|
| Цианоз и отеки
|
|
|
|
|
Принимая во внимание большие объемы вводимой жидкости, следует сразу же после стабилизации центральной гемодинамики начать применение мочегонных средств (лазикс в/в по 0,1-0,3 мл два раза в сутки), тщательно контролируя диурез. Через двое суток после операции больные ведутся в нулевом или отрицательном жидкостном балансе. В тоже время, до достоверного достижения в раннем послеоперационном периоде стабильной гемодинамики не следует бояться отеков. Применение волемических препаратов (плазма) целесообразно лишь в том случае, если общий белок плазмы крови снижается до 30 г/л, отсутствуют выраженные отеки, а так же если ребенок не требует жестких параметров искусственной вентиляции легких. В противном случае есть опасность ухудшения состояния легких вследствие “текущих” капилляров и возникновения так называемого “шокового легкого”.
Во всех случаях проводится также антибактериальная терапия. Сначала назначается курс препарата из группы полусинтетических пенициллинов, например, ампициллина (150000 ЕД/кг в сутки) в сочетании с аминогликозидом (амикацин 10 мг/кг в сутки). При наличии у ребенка признаков внутриутробной инфекции или риска клинической реализации интранатальной инфекции, назначают метрогил (15 мг/кг в сутки). Смену антибактериальных препаратов производят соответственно состоянию ребенка и клинической эффективности проводимой терапии.
Одна из главных задач лечения в послеоперационном периоде - восстановление функции желудочно-кишечного тракта. С этой целью с первых суток после операции через каждые 6 часов промывают желудок через постоянный назогастральный зонд смесью муколитических и протеолитических ферментов (панкреатин, ацетилцистеин). Дважды в сутки производят высокое промывание толстой кишки той же смесью из расчета на процедуру 100 мл/кг массы тела. С 3-х суток промывание кишки осуществляют на фоне внутримышечного введения прозерина (Sol.Proserini 0,05% 0,1мл/кг массы в сутки) и дополняют ежедневными физиотерапевтическими процедурами – диадинамические токи (ДДТ) с прозерином на переднюю брюшную стенку.
На фоне проводимой терапии самостоятельный стул обычно у ребенка начинает отходить на 4-6-й день после операции, а к 12-15-му дню пассаж по желудочно-кишечному тракту восстанавливается полностью, что позволяет начать и быстро довести до физиологического объема энтеральное питание.
Все дети с ГШ должны после операции длительно получать бифидум- и лактобактерин (до 16 доз в сутки), бактисубтил (до 4 капсул в сутки) и др.. Эти препараты назначают сразу, как только началось восстанавление пассажа по кишечнику. Длительность курса биопрепаратов зависит от того, насколько быстро восстанавливается у ребенка нормальное пищеварение. Как правило, требуется не менее, чем полуторамесячный курс непрерывного введения биопрепаратов. Примерно половина пациентов нуждается в повторных курсах лечения. В регуляции процессов переваривания у детей с ГШ не меньшую роль играют и ферменты, поскольку при этой патологии всегда имеется относительная ферментативная недостаточность, в основном как следствие дисбактериоза. Поэтому все наши пациенты в период расширения объема энтерального питания получают ферменты - панкреатин, мезим-форте, фестал, креон и др.. Эффективность ферментотерапии оценивается по результатам копрологического исследования. Для энтерального питания детей идеальным, конечно, является грудное молоко, при отсутствии которого используют адаптированные молочные смеси ("Frisolak", “Nan”и др.).
Осложнения послеоперационного периода можно условно разделить на три группы:
v тромбоз сосудов брыжейки, некроз кишки вследствие чрезмерного повышения внутрибрюшного давления;
v спаечная кишечная непроходимость на фоне невосстановившейся функции желудочно-кишечного тракта;
v присоединение вторичной инфекции, некротический энтероколит, сепсис.
Тромбоз сосудов брыжейки. Это осложнение характерно для раннего послеоперационного периода, когда вследствие высокой степени висцеро-абдоминальной диспропорции или неоправданно выполненной радикальной операции резко повышается внутрибрюшное давление (выше 20 см водного столба), развивается синдром сдавления нижней полой вены с отеками туловища и конечностей, венозным застоем в сосудах нижних конечностей и брыжейки, венозным стазом и тромбозом. У всех детей возникает олигурия, иногда переходящая в анурию, ДВС-синдром, нарастаетс вздутие живота, интоксикация. Если ребенок переживает этот период нарушения функций многих жизненно важных органов и патологический процесс поддается лечению, в дальнейшем может открыться кишечный свищ или несколько свищей при отграничении процесса с дренированием наружу, но может возникнуть перфорация кишки с усугублением перитонита. Всем пациентам с ГШ в раннем послеоперационном периоде, кроме клинического наблюдения, необходимо проводить должное лабораторное обследование (коагулограмма, измерение ЦВД, рентгенологический контроль органов брюшной полости). При малейшем подозрении на возникновение тромбоза мезентериальных сосудов при прогрессирующем синдроме сдавления нижней полой вены ставятся показания к повторному оперативному вмешательству – ревизии органов брюшной полости, резекции некротизированных сегментов, силопластика.














