Холестерин относится к группе веществ, называемых стероидами. На долю холестерина приходится основная масса всех стероидов организма. В тканях человека содержится около 140 г холестерина
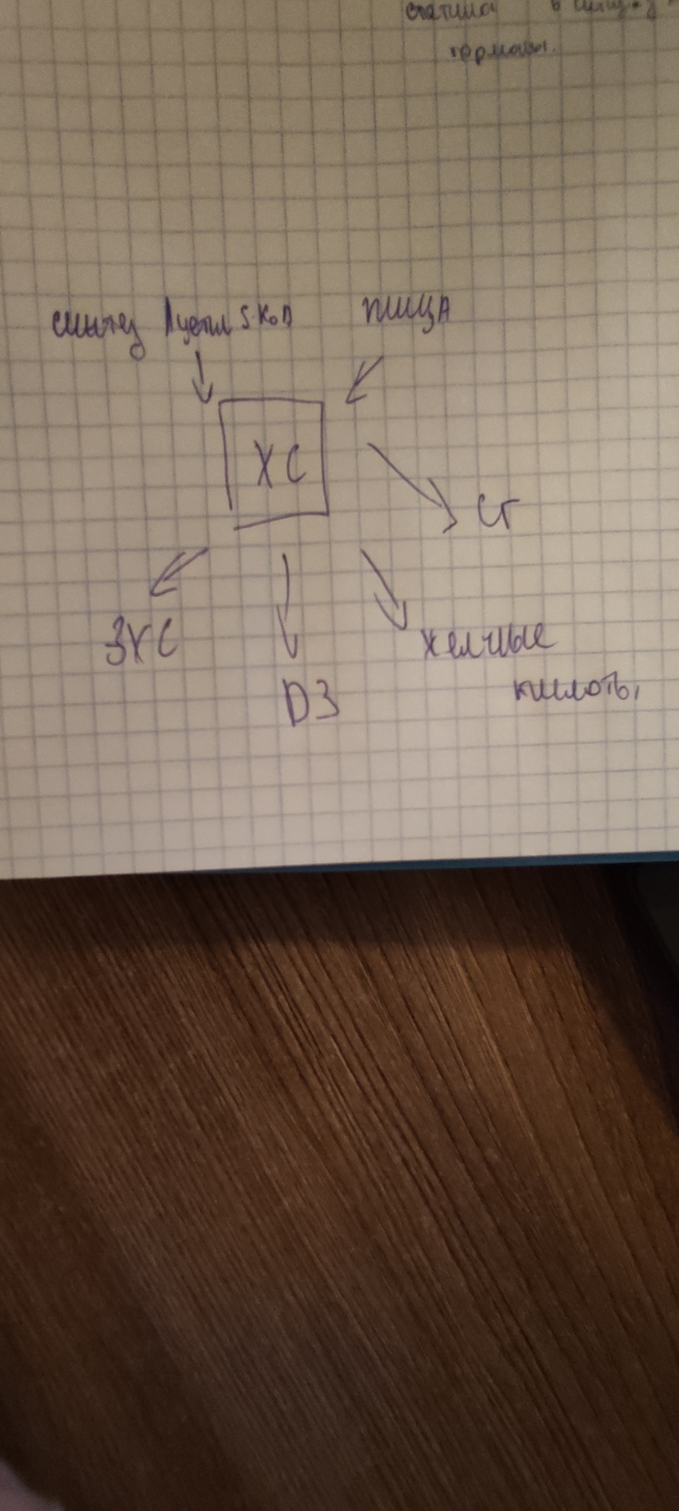
Холестерин выполняет в организме два рода функций: во-первых, он входит в качестве структурного компонента в состав клеточных мембран; во-вторых, слу жит предшественником при синтезе других стероидов — желчных кислот, стеро идных гормонов, витамина D3.
Фонд холестерина организма создается за счет холестерина пищи и его синте за в самом организме. При питании растительной пищей, в которой холестерина мало, главное значение имеет синтез холестерина.
Он синтезируется в клетках из двух углеродных группировок ацетилКоА. Процесс синтеза включает в себя 35 последовательных реакций и может быть разбит на 4-5 этапов:1 этап - образование из ацетилКоА мевалоновой кислоты. 2 этап - -образование из мевалоновой кислоты активированных 5 углеродных группировок, изопреноидные группировки (это изопентилпирофосфат, димитнлаллилпирофосфат - активные изопреноидные группировки). 3 этап - конденсация изопреноидных группировок с образованием сквалена.4 этап - циклизация сквалена в ланостерин.5 этап - преобразование ланостерина в холистерол.
В печени часть холестерина превращается в желчные кислоты. Желчные кисло ты можно рассматривать как производные холановой кислоты. Холановая кислота как таковая в организме не образуется. В гепатоцитах из холестерина получаются непосредственно хенодезоксихолевая и холевая кисло ты — первичные желчные кислоты (рис. 10.33).
Их образование включает реакции введения гидроксильных групп при участии гидроксилаз и реакции частичного окисления боковой цепи холестерина.
После выделения желчи в кишечник при действии ферментов кишечной фло ры из первичных желчных кислот образуются литохолевая и дезоксихолевая кис лоты — вторичные желчные кислоты. Они всасываются из кишечника, с кровью воротной вены попадают в печень, а затем в желчь.
Желчные кислоты, холестерин и фосфатидилхолины в пузырной желчи обра зуют смешанные мицеллы. Собственно эти мицеллы, т. е. все их компоненты, а не только желчные кислоты, участвуют в эмульгировании жиров в кишечнике и во всасывании продуктов переваривания жиров.

Особенности обмена холестерина в организме человека. Роль липопротеинлипазы, печеночной липазы, липопротеинов, ЛХАТ, апопротеинов в транспорте холестерина в крови: альфа- и бета-холестерин, коэффициент атерогенности, АХАТ, накопление холестерина в тканях. Пути распада и выведения холестерина
В организме человека содержится 140-190 г холестерина и около 2 г образуется ежедневно из жиров,углеводов, белков. Чрезмерное поступление холестерина с пищей приводит к отложению его в сосудах и может способствовать развитию атеросклероза, а также нарушению функции печени и развитию желчно-каменной болезни. Ненасыщенные жирные кислоты (линолевая, линоленовая) затрудняют всасывание холестерина в кишечнике, тем самым способствуя уменьшению его содержания в организме. Насыщенные жирные кислоты (пальмитиновая, стеариновая) являются источником образования холестерина.
Липопротеинлипаза (ЛПЛ) — фермент, относящийся к классу липаз. ЛПЛ расщепляет триглицериды самых крупных по размеру и богатых липидами липопротеинов плазмы крови — хиломикронов и липопротеинов очень низкой плотности (ЛПОНП или ЛОНП)). ЛПЛ регулирует уровень липидов в крови, что определяет её важное значение в атеросклерозе.
Печёночная липаза - один из ферментов липидного метаболизма. Эта липаза по ферментативному действию похожа на панкреатическую липазу. Однако в отличие от панкреатической липазы ПЛ синтезируется в печени и секретируется в кровь. Печёночная липаза после секреции связывается со стенкой сосуда (почти исключительно в печени) и расщепляет липиды липопротеинов.
Печёночная липаза работает в кровотоке в тандеме с липопротеинлипазой. Липопротеинлипаза расщепляет липопротеины, богатые триглицеридами (липопротеины очень низкой плотности и хиломикроны), до их остатков. Остатки липопротеинов являются в свою очередь субстратом для печёночной липазы. Таким образом, в результате действия печёночной липазы образуются атерогенные липопротеины низкой плотности, которые поглощаются печенью.
(ЛВП) - Транспорт холестерина от периферийных тканей к печени
(ЛНП) - Транспорт холестерина, триацилглицеридов и фосфолипидов от печени к периферийным тканям
ЛПП (ЛСП) - Транспорт холестерина, триацилглицеридов и фосфолипидов от печени к периферийным тканям
(ЛОНП)-Транспорт холестерина, триацилглицеридов и фосфолипидов от печени к периферийным тканям
Хиломикроны -Транспорт холестерина и жирных кислот, поступающих с пищей, из кишечника в периферические ткани и печень
Лецитинхолестеринацилтрансфераза (ЛХАТ)- является ферментом метаболизма липопротеинов. ЛХАТ связан с поверхностью липопротеинов высокой плотности, которые содержат аполипопротеин A1 — активатор этого фермента. Холестерин, превращённый в эфиры холестерина, благодаря высокой гидрофобности перемещается с поверхности липопротеина в ядро, освобождая место на поверхности частицы для захвата нового свободного холестерина. Таким образом, эта реакция является исключительно важной для процесса очищения периферических тканей от холестерина (обратный транспорт холестерина). Частица ЛПВП в результате увеличивается в диаметре или в случае насцентных ЛПВП превращается из дисковидной в сферическую.
Апопротеины формируют структуру липоппротеинов,взаимодействуют с рецепторами на поверхности клеток и таким образом определяют какими тканями будет захватываться данный тип липопротеидов, служат ферментами или активаторами ферментов, действующих на липопротеины.
АХАТ катализирует эстерификацию холестерола. Свободный холестерол выходит в цитоплазму, где ингибирует ГМГ-CoA-редуктазу и de novo синтез холестерола и активирует АХАТ. У человека, однако, из-за низкой активности АХАТ в печени холестерол поступает в плазму в составе ЛПОНП преимущественно в свободном виде.
Нарушение обмена холестерола и холестеридов проявляется прежде всего накоплением их в тканях (кумулятивные холестерозы), особенно в стенке артерий и в коже. Основной причиной накопления холестерола в тканях является недостаточность механизма его обратного транспорта. Ключевым фактором системы обратного транспорта холестерола (с периферии в печень, откуда его излишки удаляются из организма с желчью) являются липопротеины высокой плотности, точнее входящий в их состав белок апопротеин А. Частицы липопротеинов высокой плотности собирают холестерол не только в интерстициальном секторе, но и внутри клеток. У человека (а также высших обезьян и свиней) существует видовая (характерная для всех представителей вида) недостаточность апопротеина А и, соответственно, липопротеинов высокой плотности. Животные с высоким содержанием этих липопротеинов не страдают холестериновым диатезом, даже при постоянном употреблении богатой холестеролом пищи. Некоторые люди также отличаются довольно высокой концентрацией апопротеина А («синдром долголетия»).
Из организма человека ежедневно выводится около 1 г холестерола. Приблизительно половина этого количества экскретируется с фекалиями после превращения в желчные кислоты. Оставшаяся часть выводится в виде нейтральных стероидов. Большая часть холестерола, поступившего в желчь, реабсорбируется; считается, что по крайней мере часть холестерола, являющегося предшественником фекальных стеролов, поступает из слизистой оболочки кишечника. Основным фекальным стеролом является копростанол, который образуется из холестерола в нижнем отделе кишечник а под действием присутствующей в нем микрофлоры. Значительная доля солей желчных кислот, поступающих с желчью, всасывается в кишечнике и через воротную вену возвращается в печень, где снова поступает в желчь. Этот путь транспорта солей желчных кислот получил название кишечно-печеночной циркуляции. Оставшаяся часть солей желчных кислот, а также их производные выводятся с фекалиями. Под действием кишечных бактерий первичные желчные кислоты превращаются во вторичные.
24 Содержание холестерина в сыворотке крови. Принцип метода определения и диагностическая ценность определения холестерина по Ильку.
Содержание общего холестерина в сыворотке крови здорового человека колеблется в пределах 150-250 мг/дл (среднее значение 200 мг/дл). На эфиры холестерина с жирными кислотами приходится 60-70% от общего холестерина и 30-40%- на свободный холестерин..
Принцип метода. Холестерин, содержащийся в сыворотке крови, обрабатывается реактивом Либермана-Бурхарда (смесь уксусного ангидрида, ледяной уксусной кислоты и концентрированной Н2SО4). При этом холестерин теряет воду и превращается в непредельный углеводород, который с уксусным ангидридом образует зеленое окрашивание. Интенсивность полученной окраски определяется на ФЭКе.
Ход работы. В сухую (!) пробирку поместить 2,1 мл реактива Либермана-Бурхарда и осторожно по стенке пробирки добавить 0,1 мл негемолизированной сыворотки крови. Пробирку тотчас же встряхнуть энергичными движениями 8-10 раз и поместить в термостат при температуре 30°С на 20-25 минут в темноте. Полученную зеленую окраску колориметрировать на ФЭКе при красном светофильтре против дистиллированной воды в кюветах с толщиной слоя 5 мм.
По найденной экстинкции определить количество холестерина в г/л по стандартной кривой.
Уровень крови холестерина отражает состояние липидного обмена. Обмен холестерина часто нарушается при различных заболеваниях.
Гиперхолестеринемия (повышение содержания холестерина в крови) отмечается при атеросклерозе, гипертонической болезни, ишемической болезни сердца, дислипопротеинемиях, сахарном диабете, гипотиреозе, подагре, хроническом алкоголизме, заболеваниях печени, почек и др. Гиперхолестеринемия – наиболее документированный фактор риска коронарного атеросклероза.
Гипохолестеринемия (снижение содержания холестерина в крови) возникает при гипертиреозе, голодании, синдроме мальабсорбции, поражении центральной нервной системы, хронических обструктивных заболеваниях легких, острой стадии воспалительного процесса, дефиците альфа-липопротеинов (болезнь Танжера), онкологических заболеваниях.







