- Определяют нижнюю границу правого легкого по средней ключичной линии.
- Затем палец-плессиметр переносят на одно межреберье выше и ставят его параллельно определяемой правой границе сердца
- Постепенно перемещают палец по м/р промежутку до появления притупленного звука.
- По наружному краю пальца отмечают правую границу
Определение левой границы сердца
- Пальпаторно находят верхушечный толчок, затем палец располагают кнаружи от него параллельно искомой границе
- Палец-плессиметр должен прилегать к грудной клетке боковой поверхностью
- Перкутируют по м/р по направлению к грудине
Определение верхней границы сердца
1. Определяется по левой парастернальной линии, начиная с первого м/р
2. Палец-плессиметр располагается параллельно ключице, а перкуторный шаг равен ширине пальца
| Граница
| До 2 лет
| 3-7 лет
| 8-12 лет
|
| верхняя
| 2 ребро
| 2 межреберье
| 3 ребро
|
| левая
| 1 см кнаружи от ср. ключичной линии
| По ср. ключичной линии
|
| правая
| По правой парастернальной линии
| Кнутри от пр. парастернальной линии
| На средине расстояния между пр. парастернальной и стернальной линиями
|
4. Указывают м/р (или ребро), где она определяется
Границы относительной сердечной тупости у детей
Тоны сердца
Первый тон состоит из 3 компонентов:
ž Мышечного - колебания напряженной мышцы желудочков,
ž Клапанного - колебания створок атриовентрикулярных клапанов
ž Сосудистого - колебания стенок аорты и легочной артерии.
На фонокардиограмме мышечный компонент регистрируется на низкочастотном канале в начале 1 тона, сосудистый компонент также на низкочастотном канале в конце 1 тона. Ухо человека воспринимает преимущественно высокочастотный компонент 1 тона.
Второй тон обусловлен колебаниями, возникающими при закрытии клапанов аорты и легочной артерии (полулунные клапаны).
ž Клапаны закрывает кровь, которая устремляется назад из аорты и легочной артерии, и приводит их в колебательные движения.
ž Закрытие полулунных клапанов аорты и легочной артерии происходит неодновременно: сначала закрываются аортальные клапаны, а затем клапаны легочной артерии. Интервал между ними 0,02 сек, то есть он очень мал.
Точки аускультации сердца
Использование мест наилучшей аускультации сердца позволяет выслушивать каждый клапан более или менее изолированно.
ž митральный клапан - верхушка сердца
ž аортальный клапан – второе м/р справа у края грудины
ž клапан легочной артерии – второе м/р слева у края грудины
ž трехстворчатый клапан – у основания мечевидного отростка
ž дополнительное выслушивание аортального клапана – точка Боткина-Эрба - в 4 м/р у левого края грудины.
4ЛСК – точка митрального клапана
2 ЛС – точка аортального клапана
2 ПС – точка пульмонального клапана
4 ПС – точка трикуспидального клапана
¾ ЛС – точка Боткина
Порядок выслушивания отдельных клапанов определен частотой их поражения:
- двустворчатый клапан
- аорта
- клапан легочной артерии
- трехстворчатый клапан.
- точка Боткина-Эрба: была предложена для выслушивания недостаточности аортального клапана
Выслушивание проводится в горизонтальном и вертикальном положении, а также после физической нагрузки
Пульс
У детей грудного возраста пульс измеряют на сонной или височной артерии. У детей старшего возраста это удобнее делать на лучевой артерии.
Подсчет пульса можно проводить за 15 секунд и затем умножить полученный результат на 4. Но лучше всего подсчитывать пульс за минуту, особенно если у ребенка или подростка имеется аритмия.
Места определения (пальпации) пульса
ž А. carotis – у внутреннего края грудинно-ключично-сосцевидной мышцы
ž А. ralialis – у латерального края нижней трети предплечья
ž А. dorsalis pedis - на тыле стопы
ž A. tibialis posterior - сзади медиальной лодыжки
Характеристики пульса:
• Частота
• Напряжение
• Наполнение
• Величина
| Возраст
| ЧСС
| Возраст
| ЧСС
| Возраст
| ЧСС
| Возраст
| ЧСС
|
| Новорожденный
| 120-140
| 4 года
| 100-105
| 9 лет
| 80-85
| 14 лет
| 72-80
|
| 6 месяцев
| 130-135
| 5 лет
| 98-100
| 10 лет
| 78-85
| 15 лет
| 70-76
|
| 1 год
| 120-125
| 6 лет
| 90-95
| 11 лет
| 78-84
|
|
|
| 2 года
| 110-115
| 7 лет
| 85-90
| 12 лет
| 75-82
|
|
|
| 3 года
| 105-110
| 8 лет
| 80-85
| 13 лет
| 72-80
|
|
|
Методы измерения АД
Прямой метод
• заключается в непосредственном введении иглы в сосуд или полость сердца. Игла соединена с манометром трубкой, внутри которой находится противосвертывающее вещество. Результат – кривая колебания АД, записанная писчиком. Этот метод применяется чаще всего в кардиохирургии.
Непрямые способы
• Обычно давление измеряют на периферических сосудах верхних конечностей, а именно на локтевом сгибе руки.
• Широко применяются два неинвазивных метода: аускультативный и осциллометрический.
• Осциллометрический
• При этом способе АД измеряют электронным тонометром. Принцип метода: прибор регистрирует пульсации в манжете, которые появляются, когда кровь проходит через сдавленный участок сосуда. Главный недостаток этого способа в том, что рука при измерении должна быть неподвижной. Преимущества:
ž Для проведения специальной подготовки не требуется.
ž Индивидуальные качества измеряющего (зрение, руки, слух) значения не имеют.
ž Устойчив к присутствующему в помещении шуму.
ž Определяет АД при слабых тонах Короткова.
ž Манжету можно надевать на тонкую кофту, при этом на точность результата это не влияет
• Аускультативный
• На область плеча накладывают манжету, в которую нагнетают воздух, пока давление в ней не превысит систолическое. Артерия в этот момент полностью пережимается, кровоток в ней прекращается, тоны не выслушиваются. Из манжеты начинают выпускать воздух, давление уменьшается. Когда внешнее давление сравнивается с систолическим, кровь начинает проходить через сдавленный участок, появляются шумы (тоны Короткова), которые сопровождают турбулентное течение крови. В тот момент, когда они возникают, значение на манометре равно систолическому АД. Когда внешнее давление сравнивается с артериальным, тоны исчезают, и в этот момент по манометру определяют диастолическое давление.
• Метод измерения АД по Короткову официально считается стандартом. Из преимуществ можно назвать высокую устойчивость к движению руки.
Недостатки:
ž Чувствителен к шуму в помещении, где делают замер.
ž Точность результата зависит от того, правильное ли расположение у головки фонендоскопа и от индивидуальных качеств того, кто измеряет АД (слух, зрение).
ž Нужен контакт кожи с манжетой и головкой микрофона.
ž При измерении АД на нижних конечностях в лежачем положении на животе фонендоскоп прикладывается к подколенной артерии.
ž В норме у новорожденного АД на верхних и нижних конечностях равно 70/35 мм рт. ст.
ž У здорового годовалого ребенка на верхних конечностях: 90/60 мм рт. ст.
ž У старших детей на верхних конечностях: систолическое = 90 + 2п; диастолическое=60 + п, где п – возраст ребенка (до 15 лет).
ž Детям рекомендуется измерять артериальное давление механическим тонометром или электронным полуавтоматом, при этом нужно использовать детскую манжету.

Дыхательная система
Перкуссия. Различают перкуссию опосредованную и непосредственную.
Перкуссия непосредственная производится выстукиванием согнутым пальцем, чаще средним или указательным, по ребрам или, по методу Образцова, указательным пальцем правой руки при соскальзывании его со среднего (метод щелчка). При этом в оценке сопротивления тканей участвует чувство осязания. Этот метод перкуссии чаще всего применяется при обследовании детей раннего возраста.
Опосредованная перкуссия — перкуссия пальцем по пальцу. В качестве плессиметра служит фаланга среднего пальца левой кисти, которую плотно прикладывают ладонной поверхностью к исследуемому месту. Перкуссионные удары наносят средним пальцем правой руки, полусогнутым, не соприкасающимся с остальными пальцами. Перкуссию следует производить слабыми ударами, так как вследствие эластичности грудной клетки у детей и малых ее размеров перкуторные сотрясения слишком легко передаются на отдаленные участки, поэтому при сильном постукивании тупой звук ограниченного места может быть совершенно заглушен ясным звуком здоровых соседних частей легкого.
При перкуссии большое значение приобретает правильное положение больного (симметричное положение обеих половин груди). Необходимо держать ребенка так, чтобы плечи его находились на одном уровне и положение лопаток было одинаковым с обеих сторон. При перкуссии спины ребенка 1—2 лет Н. Ф. Филатов предложил усадить его на подушку, положенную на стол. Руки ребенка сгибают в локтевых суставах под прямым углом, предплечья кладут поперек живота так, чтобы они лежали друг за другом. В этом положении мать или медсестра, стоя справа от ребенка, удерживает его руки и прижимает их к животу правой рукой. Левую свою руку мать или медсестра кладет на затылок ребенка и легким надавливанием наклоняет голову для того, чтобы воспрепятствовать выгибанию назад, что ребенок пытается делать всегда, как только начинают выстукивать его спину. Переднюю поверхность груди перкутируют в положении лежа.
При перкуссии у старших детей переднюю поверхность легких перкутируют в положении лежа, а заднюю — в положении сидя. Больной должен находиться справа от врача.
Необходимо помнить о том, что при перкуссии несимметричных участков груди во время крика звук может изменяться, что может ввести исследователя в заблуждение. Всегда начинают со сравнительной перкуссии, которая позволяет более четко определить изменение звука.
При перкуссии здоровых легких не везде определяется одинаковый легочный звук. Справа в нижележащих отделах вследствие близости печени он короче, слева вследствие близости желудка имеет тимпанический оттенок (так называемое пространство Траубе, которое отграничено сверху нижней границей сердца и левого легкого, справа — краем печени, слева — селезенкой, снизу - реберной дугой; при скоплении жидкости в плевральной полости оно исчезает).
При поражении органов дыхания появляется изменение перкуторного звука разной интенсивности.
Укорочение перкуторного звука возможно вследствие:
- уменьшения воздушности ткани легкого — при воспалении легких (инфильтрация и отек альвеол и межальвеолярных перегородок); кровоизлияниях в легочную ткань; при значительном отеке легких (обычно в нижних отделах); при рубцевании легких; при спадении легочной ткани (ателектаз, сдавление легочной ткани плевральной жидкостью, сильно расширенным сердцем, опухолью в грудной полости);
- образования в легочной полости другой, безвоздушной ткани — при опухолях,
- образования полости в легких и скопления в ней жидкости (мокрота, гной, эхинококковая киста), при условии, если эта полость более или менее наполнена жидкостью;
- заполнения плеврального пространства экссудатом (экссудативный плеврит) или транссудатом, фибринозными наложениями на плевральных листках.
Тимпанический оттенок звука появляется вследствие:
- образования содержащих воздух полостей: при разрушении ткани легкого в результате воспаления (каверна при туберкулезе легких, абсцесс), опухолей (распад), кисты; диафрагмальной грыжи и пневматизации кист; скопления в полости плевры газа, воздуха — пневмоторакс (спонтанный, искусственный);
- некоторого расслабления легочной ткани в связи с понижением эластических ее свойств (эмфизема), сжатием легких выше места расположения жидкости (экссудативный плеврит и другие формы ателектаза);
- наполнения альвеол воздухом с одновременным наличием в них жидкости при отеке легких, в начале воспаления, при разжижении воспалительного экссудата в альвеолах.
Коробочный звук — громкий перкуторный звук с тимпаническим оттенком — появляется, когда эластичность легочной ткани ослаблена, а воздушность ее повышена (эмфизема легких).
Шум треснувшего горшка — своеобразный прерывистый дребезжащий звук, похожий на звук при постукивании по треснувшему горшку. Звук становится яснее, когда больной открывает рот. Он получается при перкуссии груди во время крика у детей. При ряде заболеваний встречается при полостях, сообщающихся с бронхами узкой щелью.
Топографическая перкуссия груди в тех областях, которые соответствуют расположению легких в норме, дает ясный (громкий), полный (длительный), довольно низкий и нетимпанический перкуторный звук. Этот звук отличается от звука, получаемого с соседних с легкими органов.
При определении границ легких топографической перкуссией палец - плессиметр располагают параллельно искомой границе (ребрам), а в межлопаточной области — параллельно позвоночнику.
Верхняя граница легких у детей бывает различной в зависимости от возраста. У детей дошкольного возраста она не определяется, так как верхушки легких не выходят за ключицу.
Определение высоты стояния верхушек легких начинают спереди. Палец - плессиметр ставят над ключицей, дистальной фалангой касаясь наружного края грудиноключично-сосцевидной мышцы. Перкутируют по пальцу-плессиметру, передвигая его вверх до появления укорочения звука. В норме этот участок находится на расстоянии 2—4 см от середины ключицы. Отметку границы производят по стороне пальца-плессиметра, обращенной к ясному звуку. Сзади перкуссию верхушек ведут от spina scapulae по направлению к остистому отростку VII шейного позвонка. При первом появлении укорочения перкуторного звука перкуссию прекращают. В норме высота стояния верхушек сзади определяется на уровне остистого отростка VII шейного позвонка.
Определение ширины полей Кренига проводят с помощью опосредованной перкуссии. Палец-плессиметр ставят на середину верхнего края трапециевидной мышцы. От этой точки проводят перкуссию поочередно по направлению к шее и плечу до притупления. Полученное расстояние между двумя дальними точками — ширина полей Кренига.
Понижение высоты стояния верхушек легких может наблюдаться при сморщивании их на почве туберкулеза. При этом происходит уменьшение ширины полей Кренига.
Очень важно знать границу между долями легких. Спереди слева расположена верхняя доля, справа — верхняя и средняя (граница между ними проходит по IV ребру). Сбоку — справа определяются все 3 доли, слева — 2 доли. Сзади с обеих сторон расположены верхняя и нижняя доли, граница между которыми проходит по линии, проведенной по spina scapulae до ее пересечения с позвоночником, или по линии, начинающейся от III грудного позвонка, к месту пересечения ее с задней подмышечной линией и IV ребром.
При заболеваниях границы легких могут изменяться.
+ Нижние границы легких (табл. 10) опускаются вследствие увеличения объема легких (эмфизема, острое вздутие легких) либо низкого стояния диафрагмы — при резком опущении брюшных органов и понижении внутрибрюшного давления, а также при параличе диафрагмы.
Аускультация. При выслушивании вначале нужно уяснить характер основного дыхательного шума, а затем оценить побочные шумы. Положение больного может быть любым — сидя, лежа и т. д. Из-за беспокойства маленьких детей выслушивание их жестким стетоскопом затруднительно, а иногда и совсем невозможно, поэтому лучше пользоваться мягким стетоскопом. Крик ребенка не мешает аускультации. Наоборот, при крике углубляется дыхание и легче выслушиваются хрипы, которые не удается уловить при спокойном дыхании. Кроме того, при крике легко определить бронхофонию. Задние отделы легких можно выслушивать непосредственно ухом, положив ребенка спинкой вверх себе на руку.
У новорожденных и детей в возрасте 3—6 мес прослушивается несколько ослабленное дыхание, с 6 мес до 5—7 лет у детей прослушивается пуэрильное дыхание, которое, по сути, является усиленным везикулярным. Шум при этом более громкий и продолжительный в обе фазы дыхания. Возникновение пуэрильного дыхания у детей объясняется особенностями строения органов дыхания. К ним относятся:
- значительное развитие интерстициальной ткани, уменьшающее воздушность легочной ткани и создающее условия для большого примешивания ларингеальных дыхательных шумов;
- более короткое расстояние от голосовой щели до места выслушивания из-за малых размеров грудной клетки, также способствующее примеси ларингеальных дыхательных шумов;
- узкий просвет бронхов;
- большая эластичность и тонкая стенка груди, увеличивающие ее вибрацию.
У детей старше 7 лет дыхание постепенно приобретает характер везикулярного. Поначалу оно бывает переходным, т. е. занимает промежуточное положение между пуэрильным и везикулярным дыханием. При этом выдох слышен еще достаточно хорошо перед тем, как почти исчезнуть при везикулярном дыхании.
При выслушивании обращают особое внимание на следующие места:
- подмышечные области — раннее появление бронхиального дыхания при сегментарных пневмониях;
- пространства по обеим сторонам позвоночника (паравертебральные пространства) — частая локализация пневмоний у маленьких детей, особенно над spina scapulae (поражение 2-го, 6-го, 10-го сегментов легких);
- между позвоночником и лопаткой (область корня легких) — начало пневмонии и инфильтративной формы туберкулеза;
- подлопаточные области — раннее появление крепитации;
- область сердца — крепитация при поражении язычковой доли левого легкого.
Патологические изменения дыхания. Ослабленное дыхание наблюдается:
- при общем ослаблении дыхательного акта с уменьшением поступления в альвеолы воздуха (значительное сужение гортани, трахеи, парез дыхательных мышц и т. д.);
- при закрытии доступа воздуха в определенную часть доли или долю в результате закупорки (инородным телом) или сдавления бронха (опухолью и т. д.) — ателектаз;
- при значительном бронхоспазме, синдроме обструкции, вызванном отеком и скоплением слизи в просвете бронхов;
- при оттеснении чем-либо части легкого — при скоплении в плевре жидкости (экссудативный плеврит), воздуха (пневмоторакс); легкое при этом отходит вглубь, альвеолы при дыхании не расправляются;
- при утрате легочной тканью эластичности при ригидности (малой подвижности) альвеолярных стенок (эмфизема);
- при начальной или заключительной стадии воспалительного процесса в легких, при нарушении только эластической функции легочных альвеол без инфильтрации и уплотнения;
- при значительном утолщении плевры (при рассасывании экссудата) или наружных слоев груди (ожирение).
Усиленное дыхание отмечается:
- при сужении мелких или мельчайших бронхов (усиление происходит за счет выдоха) при их воспалении или спазме (приступ астмы, бронхиолит);
- при лихорадочных заболеваниях и компенсаторном усилении на здоровой стороне в случае патологических процессов на другой.
Жесткое дыхание — это грубое везикулярное дыхание с удлиненным выдохом. Оно обычно указывает на поражение мелких бронхов, встречается при бронхитах и бронхопневмониях. При этих заболеваниях воспалительный экссудат уменьшает просвет бронхов, что и создает условия для возникновения этого типа дыхания.
Бронхиальное дыхание, называемое также трахеальным или ларингеальным, может быть воспроизведено, если дуть в отверстие стетоскопа или выдыхать ртом воздух с приподнятой верхушкой языка и при этом произносить звук «х». Выдох слышен всегда сильнее и продолжительнее, чем вдох. У здоровых детей бронхиальное дыхание выслушивается над гортанью, трахеей, крупными бронхами, в межлопаточной области на уровне III—IV грудного позвонка. Физиологическое бронхиальное дыхание является результатом прохождения воздушной струи через голосовую щель и близкого расположения трахеи и гортани от поверхности тела.
При патологических состояниях бронхиальное дыхание выслушивается только в случаях уплотнения легочной ткани (сегментарные и лобарные пневмонии, абсцесс легкого).
Бронхиальное дыхание может быть ослабленным (при сдавлении легкого экссудатом), доносится как бы издали. Если очаги уплотнения расположены глубоко в легочной ткани и закрыты легочной тканью, то прослушивается более грубый и продолжительный выдох, приближающийся к бронхиальному (дыхание с бронхиальным оттенком). Бронхиальное дыхание может быть амфорического типа (при гладкостенных полостях — каверны, бронхоэктазы и т. д.).
Хрипы являются добавочными шумами и образуются при передвижении или колебании в воздухоносных полостях секрета, крови, слизи, отечной жидкости и т. д. Хрипы бывают сухие и влажные.
Сухие хрипы: свистящие — дискантовые, высокие и басовые, низкие, более музыкальные. Первые бывают чаще при сужении бронхов, особенно мелких; вторые образуются от колебания густой мокроты, особенно в крупных бронхах, дающих резонанс. Сухими их называют потому, что в их образовании жидкость не играет большой роли. Они отличаются непостоянством и изменчивостью, встречаются при ларингитах, фарингитах, бронхите, астме.
Для ларингеальных и трахеальных хрипов характерно то, что они однокалиберные, слышны как бы под ухом и выслушиваются с обеих сторон.
Влажные хрипы образуются от прохождения воздуха через жидкость. В зависимости от калибра бронха, где они образуются, они бывают мелкопузырчатыми, среднепузырчатыми и крупнопузырчатыми. Их важно подразделить на звонкие и незвонкие. Звонкие прослушиваются при уплотнении легочной ткани, лежащей рядом с бронхом, что наблюдается при пневмониях. Они могут возникнуть также в полостях (каверны, бронхоэктазы). Незвонкие хрипы встречаются при бронхиолите, бронхитах, отеке легких, ателектазах.
От хрипов следует отличать крепитацию (при крупозном воспалении), которая образуется при разлипании терминальных отделов бронхиол. В этих случаях стенки бронхиол при выдохе слипаются, а при последующем вдохе, разлипаясь, вызывают это звуковое явление. Различают при крупозной пневмонии crepitatio indux — крепитацию в стадии прилива в первые 1—3 дня болезни и crepitatio redux — хрипы, появляющиеся в стадии разрешения пневмонии, рассасывания экссудата — на 7— 10-й день болезни.
У детей первых месяцев жизни хрипы могут прослушиваться с трудом вследствие слабой экскурсии грудной клетки.
Шум трения плевры возникает при трении висцерального и париетального листков плевры и выслушивается только при следующих патологических состояниях:
- воспаление плевры, когда она покрывается фибрином или на ней образуются очаги инфильтрации, что приводит к неровностям, шероховатости ее поверхности;
- образование в результате воспаления нежных спаек плевры;
- поражение плевры опухолью, туберкулез плевры;
- резкое обезвоживание организма (коли-инфекция, холера и т. д.).
Шум трения плевры можно воспроизвести, если плотно положить одну руку на поверхность ушной раковины, а пальцем другой руки водить по тыльной поверхности положенной руки. Шум трения плевры иногда бывает настолько интенсивным, что его можно ощутить при пальпации. Интенсивность его зависит от силы дыхательных движений, поэтому он лучше всего выслушивается в подмышечных областях, где движения легкого наиболее активны. Нередко шум трения плевры похож на крепитацию.
От крепитации и мелкопузырчатых хрипов шум трения плевры отличается следующими признаками:
- хрипы нередко исчезают после покашливания, тогда как шум трения плевры остается;
- шум трения плевры выслушивается в обе фазы дыхания, а крепитация только на высоте вдоха;
- хрипы при дыхательных движениях при закрытом рте и носе вследствие недостаточного движения воздуха в бронхах не возникают, а шум трения плевры продолжает выслушиваться;
- плевральные шумы при надавливании фонендоскопом на грудную клетку усиливаются, тогда как крепитация остается без изменений;
- плевральные шумы слышны более поверхностно, чем образующиеся в глубине легкого мелкопузырчатые хрипы.
Бронхофония — проведение голоса с бронхов на грудную клетку, определяемое при помощи аускультации. Бронхофонию исследуют обязательно над симметричными участками легких. Можно пользоваться шепотной речью, что является более чувствительным методом. Для исследования бронхофонии больного заставляют произносить по возможности низким голосом (низкие звуки лучше передаются) простые и четкие слова, содержащие звуки «ш» и «ч», например, «чашка чая».
В норме разговорная речь ясно не выслушивается. Усиленная бронхофония отмечается при уплотнении легкого (пневмония, туберкулез), ателектазе. Над кавернами и бронхоэктатическими полостями, если не закупорен приводящий бронх, бронхофония также бывает громкой, с металлическим оттенком. При уплотнении легочной ткани усиленная бронхофония обусловливается лучшим проведением голоса, а при полостях — резонансом. По этой же причине бронхофония может быть усилена и у больного с открытым пневмотораксом. При увеличении бронхиальных лимфатических узлов появляется симптом Д’Эспине — выслушивание шепотной речи и бронхиального дыхания ниже 1 грудного позвонка по позвоночнику. У грудных детей используют симптом дела Кампа (над V и VI грудными позвонками выслушивается громкое ларинготрахеальное дыхание) или симптом Смита. Последний определяют следующим образом: если запрокинуть голову ребенка так, чтобы лицо находилось в горизонтальном положении, то у верхней части груди слышен венозный шум. Если медленно опускать голову ребенка книзу, то шум усиливается. Интенсивность венозного шума (при отсутствии анемии) зависит от размеров увеличенных паратрахеальных лимфатических узлов.
+Ослабление бронхофонии наблюдается у полных детей и при хорошем развитии мышц верхнего плечевого пояса. При патологических состояниях ослабленная бронхофония определяется при наличии в плевральной полости жидкости (выпотной плеврит, гидроторакс, гемоторакс) и воздуха (пневмоторакс).
Формы одышки.
Инспираторная одышка наблюдается при обструкции верхних дыхательных путей (круп, инородное тело, кисты и опухоли, врожденное сужение гортани, трахеи, бронхов, заглоточный абсцесс и т.д.). Затруднение дыхания при вдохе клинически проявляется втяжением надчревной области, межреберных, надключичных пространств, яремной ямки, напряжением т. sternocleidomastoideus и других вспомогательных мышц.
Экспираторная одышка. Грудная клетка приподнята кверху и почти не участвует в акте дыхания. Прямые мышцы живота, наоборот, напряжены. Выдох совершается медленно, иногда со свистом. Наблюдается при бронхиальной астме, при частичном сдавлении бронхов.
Одышка Шика. Экспираторное пыхтение зависит от сдавления туберкулезными инфильтратами и лимфатическими узлами корня легкого, нижней части трахеи и бронхов, свободно пропускающих воздух только при вдохе.
Смешанная одышка — экспираторно-инспираторная. Проявляется вздутием груди и втяжением уступчивых мест. Смешанная одышка свойственна бронхиолиту и пневмонии.
Стенотическое дыхание объясняется затрудненным прохождением воздуха по верхним дыхательным путям (круп, сдавление опухолью).
Удушье приступами — астма. Вдох и выдох при этом громкие, протяжные, часто слышны на расстоянии. Свойственно бронхиальной астме.
Особенно значительные нарушения дыхания у новорожденных наблюдаются при респираторном дистресс-синдроме, который всегда сопровождается тяжелой дыхательной недостаточностью. Респираторный дистресс-синдром чаще наблюдается у недоношенных детей.
+При респираторном дистресс-синдроме крик ребенка при рождении слабый или даже отсутствует. Отмечается выраженная гипотония мышц, снижение рефлексов, бледность или цианоз. Обращает на себя внимание стонущий вдох, но без стенотического дыхательного шума, поверхностное дыхание. При осмотре ребенка по клиническим признакам можно составить представление о тяжести состояния
Костно-мышечная система
Осмотр
Осмотр следует проводить сверху вниз:
• голова
• туловище (грудная клетка, позвоночник)
• верхние и нижние конечности. Осмотр производиться в положении стоя, при необходимости лежа и в динамике
ЧЕРЕП
• Форма черепа
• Симметричность головы
• Размеры (окружность головы)
• Соотношение мозгового и лицевого черепа
• Состояние верхней и нижней челюсти
• Количество и состояние зубов
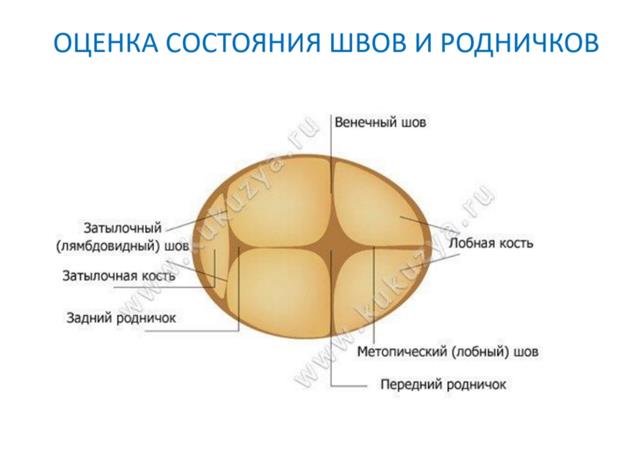
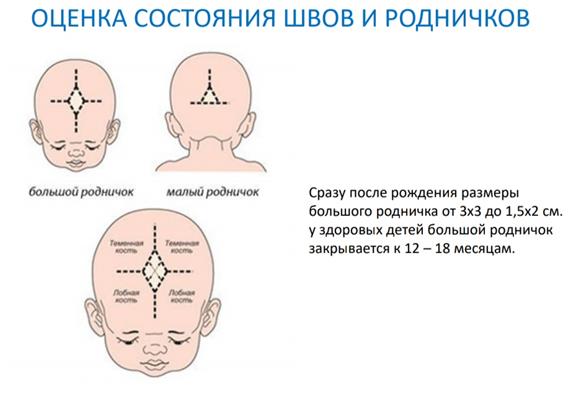
• Оценка состояния швов и родничков
Окружность головы измеряют путем наложения сантиметровой ленты сзади по затылочным буграм, а спереди — по надбровным дугам
Роднички
 Окружность груди сантиметровую ленту накладывают сзади под нижними углами лопаток при отведенных в сторону руках, затем руки опускают и проводят ленту спереди к месту прикрепления IV ребра к грудине. У девочек пубертатного возраста с хорошо развитыми молочными железами ленту накладывают над грудной железой в месте перехода кожи с грудной клетки на железу.
Окружность груди сантиметровую ленту накладывают сзади под нижними углами лопаток при отведенных в сторону руках, затем руки опускают и проводят ленту спереди к месту прикрепления IV ребра к грудине. У девочек пубертатного возраста с хорошо развитыми молочными железами ленту накладывают над грудной железой в месте перехода кожи с грудной клетки на железу.
ГРУДНОЙ ОТДЕЛ. Больной сидит на табурете, что позволяет фиксировать таз, так как движения в грудном и поясничном отделах позвоночника не являются полностью изолированными. Вращение - больной производит максимальное вращение головы и плеч поочередно в обоих направлениях, при этом врач должен смотреть на него сверху.
Поясничный отдел
Сгибание — из положения стоя, больной пытается коснуться руками пальцев стоп, не сгибая колен. Объем движений определяют при наблюдении за поясничным отделом позвоночника. Его можно определить и пальпаторно: поместив пальцы кисти на остистые отростки поясничных позвонков, врач почувствует их расхождение при сгибании позвоночника.
Разгибание — из положения стоя, больной наклоняется назад; врач поддерживает его сзади рукой. • Наклоны в стороны — из положения стоя больной наклоняется сначала в одну, потом в другую сторону, так что его рука скользит вдоль бедра по направлению к полу. При этом необходимо следить, чтобы пациент не наклонялся вперед.





 Окружность груди сантиметровую ленту накладывают сзади под нижними углами лопаток при отведенных в сторону руках, затем руки опускают и проводят ленту спереди к месту прикрепления IV ребра к грудине. У девочек пубертатного возраста с хорошо развитыми молочными железами ленту накладывают над грудной железой в месте перехода кожи с грудной клетки на железу.
Окружность груди сантиметровую ленту накладывают сзади под нижними углами лопаток при отведенных в сторону руках, затем руки опускают и проводят ленту спереди к месту прикрепления IV ребра к грудине. У девочек пубертатного возраста с хорошо развитыми молочными железами ленту накладывают над грудной железой в месте перехода кожи с грудной клетки на железу.


