Осуществить доступ к тому или иному отделу малого таза можно как со стороны передней брюшной стенки, так и со стороны промежности. При доступах через переднюю брюшную стенку используют продольные, поперечные и косые разрезы (рис. 9.37).
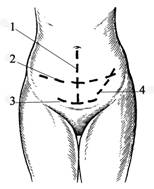
Рис. 9.37. Доступы к органам малого таза через переднюю брюшную стенку.
1 – нижняя срединная лапаротомия и нижний срединный разрез; 2 – поперечный интерилиакальный доступ по Черни; 3 – поперечный надлобковый доступ по Пфанненштилю; 4 – косой разрез по Пирогову
Нижнюю срединную лапаротомию применяют при операциях на органах брюшинного этажа малого таза. После проведения рассечения кожи и подкожной жировой клетчатки рассекают белую линию живота, затем поперечную фасцию и париетальную брюшину. Доступ позволяет выполнять операции любого объёма. Однако иногда после проведения операции возникают послеоперационные грыжи.
При доступе к внебрюшинно расположенным частям органов или к клетчаточным пространствам второго этажа малого таза разрез выполняется практически так же за исключением рассечения брюшины. В этом случае это уже не лапаротомия, а просто продольный надлобковый разрез.
При использовании поперечного надлобкового доступа по Пфанненштилю после рассечения кожи и подкожной жировой клетчатки рассекают переднюю стенку влагалища прямых мышц живота. Апоневроз передней стенки острым путем отделяют от прямых мышц живота, а сами мышцы разводят крючками в стороны. Вскрывают заднюю стенку влагалища прямых мышц и брюшину. После завершения оперативного приёма рану послойно ушивают, возвращая разведённые прямые мышцы на место. В результате получается переменный доступ, подобный переменному доступу Волковича – Дьяконова при аппендэктомии. Послеоперационных грыж в этом случае не бывает, так как нет прямого сквозного послеоперационного рубца. Такая лапаротомия даёт также хороший косметический эффект. Недостатком доступа является его относительно небольшая ширина.
Этого недостатка лишён поперечный доступ по Черни, однако при его проведении прямые мышцы живота рассекают, а кроме того рассекают и широкие мышцы живота, что может привести к возникновению послеоперационных грыж.
Доступ по Пирогову проводят параллельно проекции паховой связки на 2-3 см выше неё при дренировании подбрюшинной клетчатки и связанной с ней клетчатки латеральных пространств малого таза.
В настоящее время всё более широко используются эндоскопические доступы, особенно при операциях на придатках матки.
Со стороны промежности разрезы производят в радиальном (поперечном) направлении (рис. 9.38)
Влагалищные доступы можно осуществить через переднюю стенку влагалища (передняя кольпотомия) или через его заднюю стенку (задняя кольпотомия).
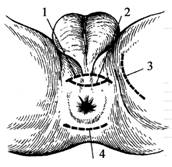
Рис. 9.38.
1 – разрез для вскрытия позадипузырных, парауретральных, парапростатических абсцессов; 2 – разрез для вскрытия абсцессов простаты; 3 – разрез по Буяльскому – Мак-Уортеру; 4 – разрез для вскрытия пресакральных околопрямокишечных гнойников.
Ранения мочевого пузыря. При ранениях брюшинного отдела мочевого пузыря на рану накладывают двухрядный шов с использованием техники кишечного шва: первый ряд — кетгутом на мышечно-подслизистый слой без захватывания слизистой оболочки, второй ряд, серозно-мышечный, — тонким шёлком. В мочевой пузырь вводят на несколько дней катетер для отведения мочи.
При ранениях внебрюшинного отдела мочевого пузыря рану ушивают также двумя рядами швов. Первый ряд такой же, как при ранениях брюшинного отдела, во второй ряд вместо брюшины захватывают висцеральную фасцию мочевого пузыря. Операцию дополняют надлобковой цистостомией. Если рану внебрюшинного отдела мочевого пузыря зашить не удаётся, накладывают надлобковый свищ и широко дренируют позадилобковое (предпузырное) клетчаточное пространство.
Капиллярная пункция мочевого пузыря проводится при задержке мочи и невозможности опорожнить мочевой пузырь с помощью его катетеризации.
Пункцию производят по срединной линии живота на 2 см выше симфиза тонкой иглой (капиллярная пункция), чтобы избежать затекания мочи в предпузырную клетчатку.
После смещения кожи над симфизом вкалывают иглу перпендикулярно к поверхности тела на глубину 6—8 см.
Надлобковая цистостомия производится для отведения мочи в обход мочеиспускательного канала при его ранении или препятствии нормальному оттоку мочи (аденома простаты, стриктура уретры и др.).
Нижним срединным разрезом (не путать с нижней срединной лапаротомией!) рассекают кожу, подкожную клетчатку и белую линию живота (рис. 9.39).
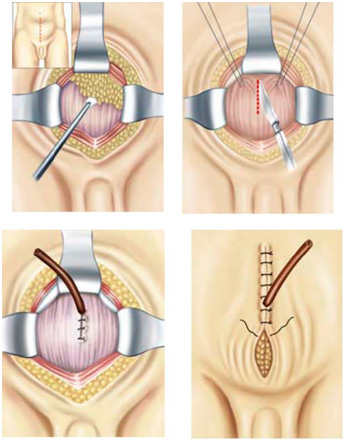
Рис. 9.39. Этапы надлобковой цистостомии.
I — сдвигание переходной складки брюшины кверху; II — вскрытие мочевого пузыря между швами-держалками; III — ушивание мочевого пузыря двумя рядами швов вокруг дренажной резиновой трубки; IV — послойное ушивание раны передней брюшной стенки.
Раздвигают края прямых мышц, вскрывают поперечную фасцию. Рассекают висцеральную (предпузырную) фасцию, рыхлую околопузырную клетчатку с венами раздвигают и обнажают переднюю стенку мочевого пузыря, которая имеет характерный розоватый цвет. Между двумя пинцетами в мочевой пузырь вводят троакар. После удаления мандрена через троакар вводят катетер, тубус троакара удаляют. Катетер можно ввести и в небольшой разрез в стенке пузыря. На стенку пузыря около катетера накладывают 1—2 шва. Можно предварительно наложить на стенку мочевого пузыря кисетный шов, ввести катетер и шов затянуть. После этого рану послойно ушивают наглухо. Катетер фиксируют к коже одним швом.
Высокое сечение мочевого пузыря (цистотомия). Название операции подчёркивает, что доступ осуществляется через переднюю стенку живота, над лобком, а не со стороны промежности. Перед проведением операции в мочевой пузырь через катетер вводят 150—200 мл изотонического раствора хлорида натрия, в результате чего пузырь отодвигает переходную складку брюшины вверх. Этим облегчается внебрюшинный доступ к пузырю.
Так же, как и при цистостомии, обнажают стенку пузыря и прошивают её двумя лигатурами ближе к вершине на расстоянии 2—3 см одна от другой. Мочевой пузырь опорожняют через катетер. Между лигатурами или пинцетами скальпелем рассекают стенку мочевого пузыря продольно сверху вниз. Дальнейшие манипуляции в полости пузыря зависят от цели операции (удаление камня, доступ к простате).
Рану мочевого пузыря ушивают двухрядным швом. Переднюю стенку живота ушивают послойно наглухо.
Операции на простате. При аденоме простаты гипертрофированный участок удаляют позадилобковым (через переднюю стенку живота) либо промежностным способом (рис. 9.40).

Рис. 9.40. Хирургические доступы к простате
1 – чреспузырный; 2 – промежностный; 3 -трансуретральный; 4 - позадилобковый
В обоих случаях в мочевой пузырь через мочеиспускательный канал вводят катетер, который помогает ориентироваться в ране и манипулировать с простатой. После осуществления доступа к простате аденому вылущивают пальцем. Как правило, после удаления аденомы нарушается целостность простатической части уретры, поэтому в уретре на несколько дней оставляют катетер, вокруг которого происходит заживление стенки уретры (рис. 9.41).
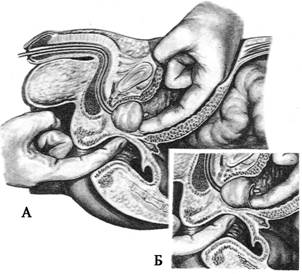
Рис. 9.41. Чреспузырная аденомэктомия
А – положение пальцев рук при аденомэктомии; Б – капсула простаты надсечена, выделение железы
При злокачественных опухолях доступ к простате тот же: позадилобковый или промежностный, но удаляют всю простату (простатэктомия) и лимфатические узлы таза (лимфодиссекция). В последнее время накоплен уже довольно большой опыт успешной радикальной простатэктомии лапароскопическим методом. Все эти сложные операции производятся в специализированных урологических или онкологических отделениях.
Операции при водянке яичка. Водянка оболочек яичка — накопление серозной жидкости между париетальным и висцеральным листками собственной влагалищной оболочки. У детей грудного возраста возможно лечение путём пункции и отсасывания жидкости. У взрослого водянка яичка может быть результатом воспаления или травмы и при больших размерах требует оперативного лечения.
Операция по Винкельманну. Разрез длиной 8 см начинают несколько выше паховой складки и продолжают по проекции семенного канатика до основания мошонки. Рассекают кожу, подкожную клетчатку, fascia spermatica externa, m. cremaster. Потягивая за семенной канатик, яичко и водяночный мешок с оболочками яичка извлекают на поверхность, помогая надавливанием на его нижний полюс через мошонку. Водяночный мешок имеет вид сильно вздутого шаровидного образования. Через троакар выпускают его содержимое. Серозную оболочку рассекают в продольном направлении, выворачивают вокруг яичка и семенного канатика, её края сшивают узловыми кетгутовыми швами. При слишком большой, дряблой оболочке перед сшиванием резецируют излишнюю часть. Яичко погружают в мошонку. Рану послойно ушивают наглухо, оставляя на сутки резиновый выпускник.
По Бергманну влагалищную оболочку после рассечения просто иссекают. Чаще эту операцию выполняют при утолщенных оболочках яичка.
Операции на прямой кишке
Ранения прямой кишки. При ранении внутрибрюшинного отдела прямой кишки рану кишки ушивают двухрядным швом с перитонизацией сальником. Для обеспечения покоя повреждённому участку прямой кишки накладывают противоестественный задний проход на сигмовидной кишке для отведения каловых масс.
При ранении внебрюшинного отдела прямой кишки, когда рану не всегда удается ушить, необходимо создать условия для её заживления: наложить противоестественный задний проход и широко дренировать клетчаточные пространства таза. Чаще всего для дренирования клетчатки применяют разрез между копчиком и заднепроходным отверстием, при необходимости его расширяют путём резекции копчика и двух нижних крестцовых позвонков.
При ранении анального канала производят первичную хирургическую обработку раны с широким дренированием клетчаточных пространств промежности и накладывают противоестественный задний проход.
После заживления раны прямой кишки сигмостому ликвидируют, отсекая её от кожного отверстия и сшивая стенки дефекта сигмовидной кишки в поперечном направлении трёхрядным кишечным швом. Дефект брюшной стенки ушивают послойно наглухо.
Перевязка геморроидальных узлов. Положение больного такое же, как для промежностной операции.
После обезболивания наружный сфинктер прямой кишки растягивают пальцами или специальными расширителями. Окончатыми зажимами захватывают геморроидальные узлы и на границе с ними надсекают слизистую оболочку. Основание каждого узла под зажимом прошивают толстым шёлком и крепко перевязывают на обе стороны. Зажимы снимают, лигатурные нити срезают. Омертвевшие геморроидальные узлы отторгаются на 6—7-й день.
Иссечение внутренних геморроидальных узлов (геморроидэктомия). После растягивания заднего прохода на ножку каждого узла (выше гребенчатой линии) накладывают зажим Бильрота. Слизистую оболочку вокруг узла рассекают, не заходя на кожу промежности, узел отсекают ножницами над зажимом. Ножку узла прошивают и перевязывают. После обработки раны 1% раствором йода в прямую кишку вводят тампон с мазью Вишневского и трубку для отведения газов.
Операции при трещине заднего прохода. Трещина заднего прохода в 90% случаев расположена на задней стенке анального канала и лишь в 10% — на передней стенке.
Можно добиться заживления острых поверхностных трещин, существующих недолгое время, если обеспечить им покой на несколько дней. Его создают под общим обезболиванием путём пальцевого перерастяжения наружного сфинктера заднего прохода. Задний проход несколько дней не может сокращаться, и за это время трещина заживает.
Длительно существующую трещину (от 4 мес. до нескольких лет) приходится иссекать.











