Это даёт возможность пунктировать мочевой пузырь и осуществлять внебрюшинный доступ через переднюю стенку живота.
Спускаясь по задней стенке мочевого пузыря, брюшина покрывает медиальные края ампул семявыносящих протоков, верхушки семенных желез, glandulae vesiculosae, и переходит на прямую кишку, образуя прямокишечно-пузырное углубление, excavatio rectovesicalis. Дно углубления в подбрюшинном этаже фиксировано к центру промежности прямокишечно-простатической фасцией, fascia rectoprostatica [Denonvillier] (прямокишечно-пузырная перегородка, septum rectovesicale, или брюшинно-промежностный апоневроз Денонвиллье—Салищева). Эта фасция отделяет прямую кишку от мочеполовых органов.
По бокам excavatio rectovesicalis ограничено складками брюшины, покрывающей m. rectovesicalis. Между прямой кишкой и этими складками образуются глубокие fossae pararectales. От excavatio rectovesicalis брюшина переходит на переднюю стенку ампулы прямой кишки, покрывая сначала (внизу) лишь её узкий участок. По направлению кверху брюшина всё больше заходит на боковые стенки прямой кишки, на уровне III крестцового позвонка брюшина охватывает кишку со всех сторон, а выше образует брыжейку. Этот уровень обычно считают границей между прямой кишкой и тазовым отделом сигмовидной кишки.
Поскольку прямокишечно-пузырное углубление является самым низким участком брюшинной полости, в нём может скапливаться экссудат при остром аппендиците, прободных язвах, кровь при травмах паренхиматозных органов. Выпот, ограничиваясь спайками, может образовывать гнойники, изолированные от свободной брюшинной полости.
В этом случае при пальцевом ректальном исследовании определяется резко болезненное выпячивание слизистой оболочки прямой кишки (симптом Блẏмера).
В женском тазу брюшина также переходит с передней стенки живота на мочевой пузырь, образуя поперечную складку, затем покрывает его верхнюю и заднюю стенки. После этого она переходит на переднюю поверхность матки на уровне её перешейка, образуя неглубокое пузырно-маточное углубление, excavatio vesicouterina (рис. 9.8).
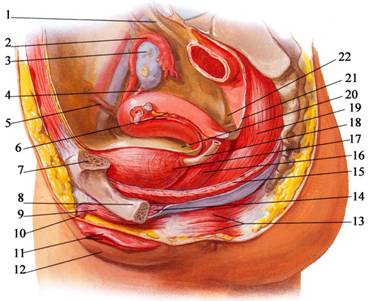
Рис. 9.8. Ход брюшины в женском тазу на парасагиттальном срезе.
1 - ureter; 2 - tuba uterina; 3 - ovarium; 4 – lig. ovarium propriae; 5 - lig. teres uteri; 6 – lig. latum; 7 – ramus superior ossis pubis; 8 – ramus inferior ossis pubis; 9 - m. ishiocavernosus; 10 - crus clitoridis; 11 – labia minora; 12 – labium majus; 13 – m. sphincter ani externus; 14 – m. transversus perinea profundus; 15 – diaphragm pelvis (m. levator ani); 16 – vagina; 17 - vesica urinaria; 18 - ureter; 19 - rectum; 20 - excavatio vesicouterina; 21 – peritoneum; 22 - excavatio rectouterina
Затем брюшина покрывает переднюю стенку матки выше шейки, дно, тело и шейку матки сзади, спускается ниже шейки матки, покрывает задний свод влагалища и переходит на прямую кишку, образуя глубокое прямокишечно-маточное углубление, excavatio rectouterina (пространство Дýгласа [Douglas]).
Благодаря тому что в пространстве Дугласа брюшина прилежит к заднему своду влагалища, через него можно пальпаторно определять позадиматочные скопления (кровь, гной, асцитическую жидкость и m. д.) в брюшинной полости. Боль при влагалищном исследовании свидетельствует о наличии пельвиоперитонита.
Гнойно-воспалительные процессы могут распространяться из позадипузырного клетчаточного пространства в область пахового канала вдоль семявыносящего протока, в латеральное и затем забрюшинное клетчаточное пространство по ходу мочеточников.
Предкрестцовое (позадипрямокишечное) клетчаточное пространство, spatium retrorectale
Передней стенкой этого пространства является висцеральная фасция прямой кишки (капсула Амюсса́).
Заднюю стенку образуют предкрестцовая фасция и крестец.
Боковыми стенками, отграничивающими предкрестцовое пространство от латеральных, являются фасциальные футляры внутренних подвздошных сосудов и латеральные участки фасции Денонвиллье—Салищева.
Нижняя стенка образована тазовой диафрагмой (m. levator ani et m. ischiococcygeus) с её фасцией.
Верхней стенки у этого пространства нет, оно продолжается непосредственно в забрюшинное пространство.
Кроме жировой клетчатки, предкрестцовое пространство содержит вверху a., v. rectalis superior, a., v. sacralis mediana, крестцовый отдел симпатического ствола с отходящими от него nn. splanchnici sacrales, plexus hypogastricus superior, nn. splanchnici pelvini от парасимпатических центров крестцового отдела спинного мозга, крестцовые лимфатические узлы, nodi lymphoidei sacrales.
Распространение гнойно-воспалительных процессов из предкрестцового пространства возможно в направлении кверху, в забрюшинное клетчаточное пространство, снизу его замыкает диафрагма таза (m. puborectalis et m. puboco с cygeus – части m. levator ani)., и в нижний этаж таза (промежность).
Латеральные клетчаточные пространства, spatia lateralia dextrum et sinistrum
Передняя стенка — боковая фасциальная заслонка, идущая от висцеральной фасции мочевого пузыря к париетальной фасции.
Задняя — фасциальный футляр внутренних подвздошных сосудов, прикрепляющийся к париетальной (предкрестцовой) фасции.
Латеральная стенка — париетальная фасция, покрывающая боковые стенки таза.
Медиальная — сухожильная дуга таза и висцеральные фасции органов.
Нижняя — диафрагма таза.
Верхняя — париетальная брюшина, переходящая со стенок на органы малого таза.
В латеральных клетчаточных пространствах располагаются кровеносные сосуды (внутренние подвздошные артерии и вены и их ветви), венозные сплетения органов, лимфатические сосуды и узлы (вдоль внутренних подвздошных артерий), запирательные нервы, висцеральные нервные сплетения, нервные стволы крестцового сплетения, мочеточники, семявыносящие протоки (у мужчин).
У женщин непосредственно в клетчатку латеральных пространств переходит клетчатка, располагающаяся между листками широкой связки матки. Эта часть латерального пространства называется параметрием, околоматочным клетчаточным пространством, и ничем не отграничена от латерального. В ней выделяют два боковых параметрия и передний. Боковой параметрий с медиальной стороны прилегает к шейке матки, с латеральной — по стенке малого таза сообщается с пристеночной клетчаткой большого таза. В боковом параметрии около шейки проходят маточная артерия и перекрещивающий её сзади и снизу мочеточник, несколько ниже располагается маточное венозное сплетение. Предшеечный (передний) параметрий выражен слабо. Его клетчатка отделяет шейку матки от мочевого пузыря.
Вены малого таза не имеют клапанов, поэтому тромбофлебиты могут распространяться как в проксимальную, так и в дистальную сторону. По этой же причине при повреждении вен кровотечение будет происходить из обоих концов пересеченного сосуда.
Как уже отмечалось, в латеральное клетчаточное пространство открывается глубокое кольцо пахового канала, поэтому флегмоны, развивающиеся в этом пространстве, могут распространиться на переднюю поверхность бедра через паховый канал.
2) По ходу мочеточников и подвздошных сосудов клетчатка непосредственно связана с клетчаткой забрюшинного пространства. Следствием этого может быть развитие ретроперитонеальных абсцессов или паранефритов.
Из-за слабости фасциальных перегородок, ограничивающих латеральное клетчаточное пространство спереди и сзади, гнойный процесс может быстро переходить в предкрестцовое (позадипрямокишечное) и позадилобковое (предпузырное) клетчаточные пространства.
5) У женщин гнойно-воспалительный процесс из бокового параметрия может распространиться вдоль круглой связки матки по направлению к глубокому отверстию пахового канала и оттуда на переднюю брюшную стенку, а также в подвздошную ямку и далее в клетчатку забрюшинного пространства.
Прямая кишка, rectum
Прямая кишка является продолжением сигмовидной кишки и представляет собой предпоследний отдел толстой кишки (конечным отделом является заднепроходный канал, canalis analis, выделяемый современной анатомической номенклатурой как самостоятельный отдел толстой кишки. Его топография рассмотрена в разделе «Топография промежности»). Прямая кишка располагается в пределах малого таза у передней поверхности крестца. Переход сигмовидной кишки в прямую соответствует III крестцовому позвонку. В этом месте сигмовидная кишка полностью теряет свою брыжейку, а продольные мышечные волокна равномерно распределяются по всей поверхности кишки, а не в виде трёх лент, как в вышележащих отделах. Rectum заканчивается на уровне диафрагмы таза (m. levator ani), где переходит в canalis analis. Длина прямой кишки — 10—12 см.
В прямой кишке выделяют надампулярную часть и ампулу (широкую часть прямой кишки). Надампулярная часть прямой кишки покрыта брюшиной со всех сторон, поэтому её вместе с конечным отделом сигмовидной кишки хирурги обозначают как ректосигмовидный отдел толстой кишки. В редких случаях надампулярная часть прямой кишки имеет короткую брыжейку, mesorectum. Постепенно в направлении сверху вниз, сначала сзади, а затем с боков, брюшина с надампулярной части и верхней половины ампулы переходит сзади на заднебоковую стенку таза, а спереди на мочевой пузырь. Здесь в полости брюшины образуется прямокишечно-пузырное углубление, excavatio rectovesicale. На уровне IV крестцового позвонка (и частично V) брюшина покрывает прямую кишку только спереди. Таким образом, надампулярная часть и верхняя половина ампулы располагаются в верхнем, брюшинном этаже малого таза. С боков от прямой кишки брюшина образует plicae rectovesicales. Между этими складками и боковыми стенками таза образуются углубления, околопрямокишечные ямки, fossae pararectales. являющиеся частью латеральных клетчаточных пространств.
Нижняя половина ампулы располагается в подбрюшинном этаже таза и вместо брюшины покрыта висцеральной фасцией. Эта фасция хорошо выражена и имеет свое название: капсула Амюсса́. В подбрюшинной клетчатке околопрямокишечных ямок проходят мочеточники и ветви внутренних подвздошных сосудов.
Тазовая часть кишки сообразно искривлению крестца и копчика образует изгиб, направленный выпуклостью назад, flexura sacralis. При переходе в canalis analis конечный отдел прямой кишки отклоняется вниз и назад, образуя второй изгиб, анально-прямокишечный, flexura anorectalis (flexura perinealis), обращенный выпуклостью вперед.
Прямая кишка делает три изгиба и во фронтальной плоскости. К их числу относятся верхнеправый латеральный изгиб, flexura superodextra lateralis, промежуточный левый латеральный изгиб, flexura intermediosinistra lateralis, нижнеправый латеральный изгиб, flexura inferodextra lateralis (рис. 9.13).
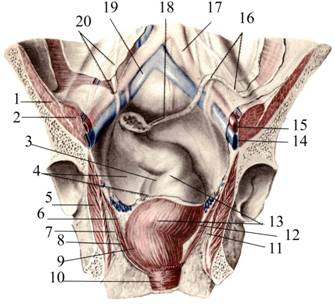
Рис. 9.13. Топография прямой кишки:
1 — m. iliacus; 2 — m. psoas; 3 — flexura superodextra lateralis; 4 — peritoneum; 5 — m. obturatorius internus; 6 — fascia diaphragmatis pelvis superior; 7 — fascia diaphragmatis pelvis inferior; 8 — m. levator ani; 9 — flexura inferodextra lateralis; 10 — m. sphincter ani externus; 11 — fossa ischioanale; 12 — flexura intermediosinistra lateralis; 13 — rectum; 14 — v. iliaca externa sinistra; 15 — a. iliaca externa sinistra; 16 — mesocolon sigmoideum; 17 — a. iliaca communis sinistra; 18 — mesorectum; 19 — v. iliaca communis dextra; 20 — ureter
Положение прямой кишки и её изгибы следует учитывать при ректоскопии.
Мышечная оболочка rectum состоит из наружного продольного, stratum longitudinale, и внутреннего циркулярного, stratum circulare, слоёв. На расстоянии 10 см от заднепроходного отверстия кольцевидные мышцы образуют утолщение, которое рассматривается как третий (непроизвольный) сфинктер.
На уровне диафрагмы таза над волокнами наружного сфинктера, m. sphincter ani externus, в мышцы прямой кишки вплетаются волокна m. levator ani, в частности m. puboanalis и m. puborectalis.
М. puborectalis — одна из важнейших мышц, осуществляющих замыкательную функцию прямой кишки. За счёт прикрепления этой мышцы к кишке образуется промежностный изгиб прямой кишки.
Слизистая оболочка верхнего отдела ампулы прямой кишки образует 2—4 не исчезающие при наполнении прямой кишки поперечные складки, plicae transversae recti [Kohlrausch], имеющие винтообразный ход. В ампулярной части имеются одна складка на правой стенке, две — на левой.
Слои
Кожа области покрыта волосами, имеет потовые и сальные железы. По срединной линии в виде валика идёт шов, raphe, переходящий на мошонку. Чувствительная иннервация кожи промежности обеспечивается ветвями подвздошно-пахового нерва, n. ilioinguinalis, полового нерва, n. pudendus, и промежностной ветвью заднего кожного нерва бедра, r. perinealis n. cutanei femoris posterioris.
В подкожной клетчатке располагаются ветви а. и v. perineales и nn. perineales. Лимфатические сосуды клетчатки направляются в паховые лимфатические узлы.
В поверхностной фасции области выделяют два листка: перепончатый, stratum membranosum [fascia Colles], лежащий ближе к коже, и фасцию промежности, fascia perinei [Buck—Gallaudet], покрывающую снизу поверхностные мышцы мочеполовой области: m. ischiocavernosus, m. bulbospongiosus и m. transversus perinei superficialis.
Между двумя листками поверхностной фасции располагается подкожный промежностный карман, saccus subcutaneus perinei, заполненный жировой клетчаткой, в котором может скапливаться отёчная жидкость. Эта жидкость может проникать из подкожного кармана в переднюю стенку живота, вдоль полового члена или в мошонку.
Глубже (выше) фасции промежности, fascia perinei, располагаются упомянутые выше поверхностные мышцы и radix penis. Они лежат в замкнутом поверхностном пространстве промежности, compartimentum superficiale perinei, образованном fascia perinei (глубокий листок поверхностной фасции) и следующим слоем — промежностной мембраной, membrana perinei (или fascia diaphragmatis urogenitalis inferior).
Поверхностные мышцы промежности лежат в следующем порядке: по краям, у ветвей седалищной и лобковой костей — парная m. ischiocavernosus над crus penis, сзади — парная m. transversus perinei superficialis [Thiele] и посредине — непарная m. bulbospongiosus и bulbus penis. Они образуют треугольник, вершиной обращённый к симфизу и с основанием по линии, соединяющей седалищные бугры. В этом же слое лежат снабжающие их a. perinealis и nn. perineales (рис. 9.27).
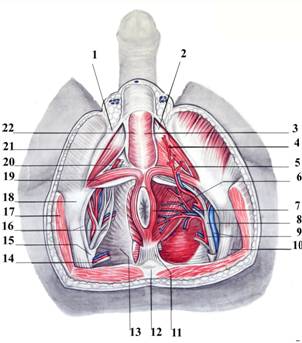
Рис. 9.27. Топография мужской промежности.
1 — fascia superficialis; 2 — m. ischiocavernosus; 3 — m. bulbospongiosus; 4 — a. perinealis; 5 — n. perinealis; 6 — m. levator ani; 7 — m. sphincter ani externus; 8 — n. pudendus; 9 — a., v. pudenda interna; 10 — lig. sacrotuberale; 11 — corpus anococcygeus; 12 — os coccygis; 13 — fascia diaphragmatis pelvis inferior; 14 — a., v., n. rectalis inferior; 15 — fascia obturatoria; 16 — canalis pudendalis; 17 — m. gluteus maximus; 18 — tuber ischiadicum; 19 — m. transversus perinei superficialis; 20 — membrana perinei; 21 — m. ischiocavernosus; 22 — m. bulbospongiosus
Выше (глубже) лежит мембрана промежности, membrana perinei, выстилающая снизу нижнюю поверхность глубокой поперечной мышцы промежности и сфинктера мочеиспускательного канала, m. transversus perinei profundus и m. sphincter urethrae [Guthrie] (рис. 9.28, 9.29).
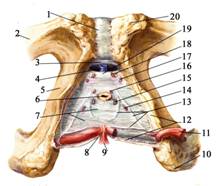
Рис. 9.28. Мембрана промежности мужская.
1 – symphysis pubica; 2 – ramus superior ossis pubis; 3 – lig. arcuatum pubis; 4 – v. dorsalis profunda penis; 5 - ramus inferior ossis pubis; 6 – urethra; 7 – membrana perinei; 8 – centrum tendineum perinei (corpus perinealis); 9 - m. sphincter ani externus; 10 - tuber ischiadicum; 11 - m. transversus perinei superficialis (срезана и отведена); 12 – fascia perinei superficialis; 13 – глубокая фасция промежности; 14 – a. bulbi penis; 15 – ductus glandulae bulbourethralis; 16 – a. urethralis; 17 – a. profunda penis; 18 – a., n. dorsalis penis; 19 – lig. transversum perinei; 20 – os pubis
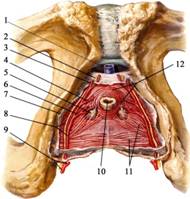
Рис. 9.29. Мужская мочеполовая диафрагма. Глубокая поперечная мышца промежности.
1 – v. dorsalis profunda penis; 2 - a., n. dorsalis penis; 3 – a. profunda penis; 4 – a. urethralis; 5 – gl. bulbourethralis; 6 - a. bulbi penis; 7 – membrana perinei (край среза); 8 – a. pudenda interna, n. dorsalis penis; 9 - a. pudenda interna et a. perinealis; 10 – urethra; 11 – m. transversus perinei profundus; 12 – m. sphincter urethrae
Эти мышцы лежат в глубоком мешке промежности, saccus profundus perinei, внизу ограниченном мембраной промежности, а вверху связанном с клетчаткой подбрюшинного этажа таза. Глубокий мешок связан также с клетчаткой седалищно-анальной ямки через упоминавшийся выше лобковый карман.
Верхнюю поверхность глубокой поперечной мышцы промежности покрывает верхняя фасция мочеполовой диафрагмы, fascia diaphragmatis urogenitalis superior, являющаяся частью париетальной фасции таза, fascia pelvis.
Мышечно-фасциальный комплекс, состоящий из промежностной мембраны, глубокой поперечной мышцы промежности и наружного сфинктера мочеиспускательного канала и верхней фасции мочеполовой диафрагмы, в клинической анатомии принято называть мочеполовой диафрагмой, diaphragma urogenitale (рис. 9.30).
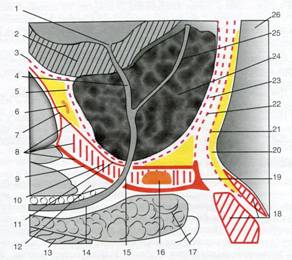
Рис. 9.30. Мочеполовая диафрагма мужчины на сагиттальном срезе (схема).
1 — внутреннее отверстие мочеиспускательного канала; 2 — стенка мочевого пузыря; 3 — fascia visceralis vesicae urinariae; 4 — pars prostaticus urethrae; 5 — fascia visceralis prostatae; 6 — spatium retropubicum; 7 — fascia pelvis parietale; 8 — diaphragma urogenitale; 9 — membrana perinei; 10 — m. transversus perinei profundus et m. sphincter urethrae; 11 — fascia diaphragmatis urogenitalis superior; 12 — поверхностный карман промежности; 13 — m. bulbospongiosus; 14 — pars spongiosa urethrae; 15 — pars intermedia (membranosa) urethtrae; 16 — glandula bulbourethralis; 17 — bulbus penis; 18 — m. sphincter ani externus; 19 — centrum (tendineum) perinei; 20 — висцеральное пространство прямой кишки; 21 — fascia visceralis recti; 22 — fascia rectoprostatica (Денонвиллье—Салищева); 23 — fascia visceralis prostatae; 24 — prostata; 25 — ductus ejaculatorius; 26 — rectum
Через неё проходит промежуточная часть мочеиспускательного канала, pars intermedia, которая раньше называлась перепончатой частью (pars membranacea). Между верхней фасцией и мембраной промежности, то есть в толще мочеполовой диафрагмы, располагаются glandulae bulbourethrales (куперовы железы [Cowper]) и их протоки, а также артерии и нервы, идущие к половому члену. Выше диафрагмы по краям располагаются m. puborectalis и m. pubococcygeus, а в середине — простата.
Спереди обе фасции мочеполовой диафрагмы (верхняя и мембрана промежности), срастаясь, образуют поперечную связку промежности, lig. transversum perinei, которая немного не доходит до подлобкового угла. Несколько выше, выстилая подлобковый угол, располагается lig. arcuatum pubis. В щели между этими двумя связками проходит v. dorsalis penis profunda, направляющаяся в plexus venosus prostaticus.
Сзади нижняя и верхняя фасции мочеполовой диафрагмы срастаются по средней линии с centrum (tendineum) perinei.
К (сухожильному) центру промежности сверху со стороны полости таза прикрепляется fascia rectoprostatica (апоневроз Денонвиллье— Салищева), со стороны промежности — m. bulbospongiosus, m. transversus perinei superficialis и m. sphincter ani externus.
Артерии, идущие в толще мочеполовой диафрагмы, представляют собой ветви a. pudenda interna.
Вены образуют в толще диафрагмы сплетение, из которого возникает v. pudenda interna. Сосуды сопровождаются ветвями n. pudendus.
Клетчаточные пространства промежности могут быть путями распространения гноя и мочевой инфильтрации.
Слои
Кожа области по сторонам от больших половых губ покрыта волосами, имеет потовые и сальные железы. Середину области занимает половая щель, rima pudendi. Она ограничена с боков кожными складками больших и малых половых губ, labia majora и labia minora pudendi.
Чувствительная иннервация кожи промежности обеспечивается ветвями подвздошно-пахового нерва, n. ilioinguinalis, полового нерва, n. pudendus, и промежностной ветвью заднего кожного нерва бедра, r. perinealis n. cutanei femoris posterioris.
Подкожная клетчатка, tela subcutanea, под большими половыми губами представлена жировыми комками, латеральнее она рыхлая. В подкожной клетчатке располагаются кожные ветви упомянутых выше нервов и артериальные и венозные ветви: rr. labiales anteriores от аа. pudendae externae и rr. labiales posteriores от аа. pudendae internae.
Поверхностная фасция, как и у мужчин, покрывает поверхностные мышцы промежности. С латеральной стороны располагается парная m. ischiocavernosus, прикрывающая начинающиеся от лобковых и седалищных костей ножки клитора, crura clitoridis. Сзади находятся mm. transversi perinei superficiales. Медиально, охватывая с боков отверстие влагалища, уретру и клитор, лежит m. bulbospongiosus. Под каждой из m. bulbospongiosus у женщин располагается луковица преддверия, bulbus vestibuli, имеющая мощное венозное сплетение (соответствует луковице мужского полового члена), а у её заднего конца — большая железа преддверия влагалища, glandula vestibularis major.
Все эти образования располагаются в поверхностном пространстве промежности, ограниченном снизу поверхностной фасцией, а сверху (в глубине) — мембраной промежности, membrana perinei (рис. 9.35).
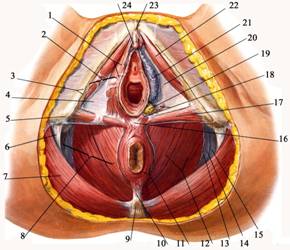
Рис. 9.35. Слои женской промежности.
1 - m. bulbospongiosus et fascia superficialis; 2 – spatium perinei superficiale; 3 - fascia perinei superficialis; 4 – membrana perinei; 5 – tuber ischiadicum; 6 – lig. sacrotuberale; 7 - m. gluteus maximus; 8 - fossa ischioanalis; 9 – os coccygis; 10 – lig. anococcygeum; 11 - m. sphincter ani externus; 12 - m. levator ani; 13 – fascia diaphragmatis pelvis inferior; 14 – arcus tendineus m. levator ani; 15 – fascia obturatoria; 16 - centrum tendineum perinei; 17 - m. transversus perinei superficialis; 18 - m. bulbospongiosus (срезана); 19 – glandula vestibularis major (Bartholin); 20 - membrana perinei; 21 – bulbus vestibule; 22 - m. ischiocavernosus; 23 – lig. suspensorium clitoridis; 24 - clitoris
Выше промежностной мембраны располагается аналог глубокой поперечной мышцы промежности — уретровагинальный сфинктер, m. sphincter urethrovaginalis, и наружный сфинктер мочеиспускательного канала, m. sphincter urethrae externus. Через эту мышцу проходят женский мочеиспускательный канал и влагалище, прочно связанное с мембраной промежности (фиброзное кольцо). Сверху уретровагинальный сфинктер покрывает fascia pelvina. Мышцы, располагающиеся между мембраной промежности и фасцией таза, лежат в глубоком пространстве промежности. Кроме мышц, в нём располагаются ветви внутренней половой артерии, идущие к клитору. Поперечную связку промежности в отличие от мужчин у женщин не выделяют.
Верхняя стенка этого пространства тесно связана с лежащими выше m. levator ani и лобково-пузырными связками.
Так же, как и у мужчин, все мышцы промежности, включая m. sphincter ani externus, соединены в центре промежности, centrum perinei.
Центр промежности у женщин играет чрезвычайно важную роль в фиксации органов малого таза, особенно влагалища и матки. Его разрыв во время родов ведёт к резкому ослаблению тазового дна и при несвоевременном или недостаточно тщательном восстановлении часто ведёт к опущению или даже выпадению влагалища и матки.
Для того чтобы уменьшить вероятность неконтролируемого разрыва мягких тканей и в том числе центра промежности во время родов, производят эпизиотомию: разрез в области акушерской промежности. Топографо-анатомически обоснованной является срединно-латеральная эпизиотомия, когда разрез длиной 2-3 см ведут от задней спайки больших половых губ сначала точно по срединной линии, а затем меняют направление разреза в латеральную сторону. При этом не повреждается центр промежности и идущие радиально сосуды и нервы.
Лимфоотток от органов половой области направлен к поверхностным и глубоким паховым узлам.
Наружные женские половые органы,
organa genitalia feminina externa
Большие половые губы, labia majora pudendi, в виде двух кожных валиков ограничивают половую щель, rima pudendi. Спереди, в области лобка, mons pubis, большие половые губы соединены передней спайкой губ, comissura labiorum anterior, сзади, на границе с анальной областью, — задней спайкой губ, comissura labiorum posterior.
Малые половые губы, labia minora pudendi, располагаются кнутри от больших и представляют собой кожные складки, сзади соединенные уздечкой, frenulum labiorum pudendi, кпереди от которой лежит fossa vestibuli vaginae. Впереди малые губы расщепляются на две части, одна из которых идёт поверх клитора, образуя его крайнюю плоть, preputium clitoridis, а другая идёт под клитором, образуя его уздечку, frenulum clitoridis.
В кожном покрове малых губ есть сальные железы, но отсутствуют волосяные фолликулы и потовые железы. В толще малых губ нет жировой ткани; здесь много эластических и гладкомышечных волокон и имеется богатая венозная сеть, что придаёт малым губам характер пещеристой ткани.
Кнутри от малых губ располагается преддверие влагалища.
Преддверие влагалища, vestibulum vaginae, ограничено с боков внутренней поверхностью малых половых губ, сверху — клитором, снизу — уздечкой малых половых губ. В передней части преддверия влагалища, позади клитора, открывается наружное отверстие мочеиспускательного канала, ostium urethrae externum. Кзади от последнего находится ostium vaginae. Границей между преддверием влагалища и влагалищем является девственная плева или её остатки.
Клитор, clitoris. Клитор находится в верхнем углу половой щели, непосредственно под лобком, выступая здесь своей головкой в виде небольшого сосочка. Он состоит из двух пещеристых тел, corpora cavernosa dextrum et sinistrum, их ножек, crura clitoridis, толщиной около 1 см, сращённых с нижними ветвями лобковых костей и покрытых седалищно-пещеристыми мышцами промежности. Немного не доходя до нижнего края лобкового симфиза, пещеристые тела, соединяясь, образуют тело клитора, corpus clitoridis, которое под лобковой дугой изгибается книзу и заканчивается округлой головкой, glans clitoridis. Выпуклая часть клитора фиксируется к лобку подвешивающей связкой клитора. Между лобковой дугой и местом перегиба клитора проходит тыльная вена клитора (рис. 9.36).
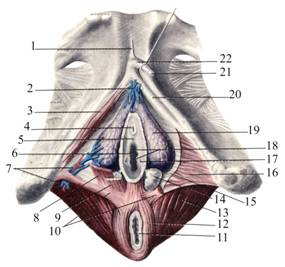
Рис. 9.36. Луковицы преддверия и большие железы преддверия:
1 — lig. suspensorium clitoridis; 2 — vv. bulbi et vv. clitoridis; 3 — m. ischiocavernosus; 4 — ostium urethrae externum; 5 — carina urethralis vaginae; 6 — ostium vaginae; 7 — a., v. bulbi vestibuli; 8 — m. bulbospongiosus (глубокие пучки); 9 — m. bulbospongiosus (поверхностные пучки); 10 — m. transversus perinei superficialis; 11 — anus; 12 — m. sphincter ani externus; 13 — m. levator ani; 14 — glandula vestibularis major [ Bartholin ]; 15 — membrana perinei; 16 — m. urethrovaginalis; 17 — ductus glandulae vestibularis; 18 — carunculae hymenales; 19 — bulbus vestibuli; 20 — crus clitoridis; 21 — glans clitoridis; 22 — corpus clitoridis
Луковицы преддверия, bulbus vestibuli, лежат под кожей и жировыми комками больших половых губ и луковично-губчатыми мышцами. Луковица преддверия представляет собой венозное сплетение, переплетающееся с волокнами соединительной ткани и гладкими мышечными волокнами, и имеет вид пещеристой ткани. Верхние суженные части луковицы охватывают по бокам мочеиспускательный канал и соединяются между собой тонкой дугообразной спайкой, comissura bulborum, располагающейся между клитором и мочеиспускательным каналом. Нижние (задние) утолщенные концы прилежат к большим железам преддверия, gl. vestibulares majores.
Большая железа преддверия, glandula vestibularis major, или бартолинова железа [Bartholin, Tiedemann, Duveney], располагается в основании большой половой губы, на уровне задней спайки, в толще уретровагинального сфинктера, m. sphincter urethrovaginalis, на глубине 1,0—1,5 см. Она имеет вид красновато-жёлтого тела величиной с крупную горошину. Её выводной проток направляется вперёд и медиально и открывается на внутренней поверхности малых половых губ.
Женский мочеиспускательный канал, urethra feminina
Уретра начинается внутренним отверстием от шейки мочевого пузыря, мышечные пучки которого образуют вокруг неё внутренний (непроизвольный) сфинктер. Это интрамуральная часть уретры. Она соответствует уровню нижнего края симфиза и лежит на 1,5—2,0 см кзади от него. Затем уретра направляется вниз и вперёд и проходит через уретровагинальный сфинктер. На этом уровне её окружает произвольный сфинктер уретры, m. sphincter urethrae externus. Далее уретра прободает мембрану промежности (мочеполовую диафрагму) и открывается в преддверие влагалища между клитором и отверстием влагалища наружным отверстием, ostium urethrae externum. Длина уретры равна в среднем 3 см. Задней поверхностью уретра сращена с висцеральной фасцией передней стенки влагалища, в результате чего в стенке влагалища образуется небольшое возвышение, уретральный киль влагалища, carina urethralis vaginae (см. рис. 9.19).
ОПЕРАЦИИ НА ОРГАНАХ МАЛОГО ТАЗА
И ПРОМЕЖНОСТИ
Хирургическая обработка ран органов малого таза. При проведении первичной хирургической обработки ранений таза и его органов нужно учитывать все топографо-анатомические особенности этих областей. Во время операции радикально иссекают поврежденные ткани и широко рассекают слои клетчатки, препятствующие оттоку раневого содержимого. При ранениях органов должна быть восстановлена их целостность, повреждённому органу нужно обеспечить покой.
Все операции при ранениях и травмах органов таза проводят под общим обезболиванием. Нередко для этих целей используется спинно-мозговая анестезия.
К числу особо тяжёлых относятся сочетанные повреждения таза, т.е. повреждения тазового кольца, а также одного или нескольких органов. Такие повреждения составляют до 25% всех травм таза. Около половины пострадавших поступают в стационар в состоянии болевого или геморрагического шока, а 10% — в агональном состоянии.
Для выведения больных из шока в ряду других мероприятий довольно широко используется блокада ветвей поясничного сплетения по Школьникову - Селиванову. При этом одновременно блокируются ветви поясничного сплетения и симпатического ствола, которые проходят в фасциальном футляре m. iliopsoas, путём введения в него большого количества раствора новокаина. Место введения анестетика находится на 1 см кнутри и ниже spina iliaca anterior superior. Здесь анестезируют кожу, а затем длинной иглой, скосом направленной к большому крылу подвздошной кости, проходят в фасциальный футляр подвздошно-поясничной мышцы и вводят до 150 мл анестетика с каждой стороны.
Это даёт возможность пунктировать мочевой пузырь и осуществлять внебрюшинный доступ через переднюю стенку живота.
Спускаясь по задней стенке мочевого пузыря, брюшина покрывает медиальные края ампул семявыносящих протоков, верхушки семенных желез, glandulae vesiculosae, и переходит на прямую кишку, образуя прямокишечно-пузырное углубление, excavatio rectovesicalis. Дно углубления в подбрюшинном этаже фиксировано к центру промежности прямокишечно-простатической фасцией, fascia rectoprostatica [Denonvillier] (прямокишечно-пузырная перегородка, septum rectovesicale, или брюшинно-промежностный апоневроз Денонвиллье—Салищева). Эта фасция отделяет прямую кишку от мочеполовых органов.
По бокам excavatio rectovesicalis ограничено складками брюшины, покрывающей m. rectovesicalis. Между прямой кишкой и этими складками образуются глубокие fossae pararectales. От excavatio rectovesicalis брюшина переходит на переднюю стенку ампулы прямой кишки, покрывая сначала (внизу) лишь её узкий участок. По направлению кверху брюшина всё больше заходит на боковые стенки прямой кишки, на уровне III крестцового позвонка брюшина охватывает кишку со всех сторон, а выше образует брыжейку. Этот уровень обычно считают границей между прямой кишкой и тазовым отделом сигмовидной кишки.
Поскольку прямокишечно-пузырное углубление является самым низким участком брюшинной полости, в нём может скапливаться экссудат при остром аппендиците, прободных язвах, кровь при травмах паренхиматозных органов. Выпот, ограничиваясь спайками, может образовывать гнойники, изолированные от свободной брюшинной полости.
В этом случае при пальцевом ректальном исследовании определяется резко болезненное выпячивание слизистой оболочки прямой кишки (симптом Блẏмера).
В женском тазу брюшина также переходит с передней стенки живота на мочевой пузырь, образуя поперечную складку, затем покрывает его верхнюю и заднюю стенки. После этого она переходит на переднюю поверхность матки на уровне её перешейка, образуя неглубокое пузырно-маточное углубление, excavatio vesicouterina (рис. 9.8).

Рис. 9.8. Ход брюшины в женском тазу на парасагиттальном срезе.
1 - ureter; 2 - tuba uterina; 3 - ovarium; 4 – lig. ovarium propriae; 5 - lig. teres uteri; 6 – lig. latum; 7 – ramus superior ossis pubis; 8 – ramus inferior ossis pubis; 9 - m. ishiocavernosus; 10 - crus clitoridis; 11 – labia minora; 12 – labium majus; 13 – m. sphincter ani externus; 14 – m. transversus perinea profundus; 15 – diaphragm pelvis (m. levator ani); 16 – vagina; 17 - vesica urinaria; 18 - ureter; 19 - rectum; 20 - excavatio vesicouterina; 21 – peritoneum; 22 - excavatio rectouterina
Затем брюшина покрывает переднюю стенку матки выше шейки, дно, тело и шейку матки сзади, спускается ниже шейки матки, покрывает задний свод влагалища и переходит на прямую кишку, образуя глубокое прямокишечно-маточное углубление, excavatio rectouterina (пространство Дýгласа [Douglas]).
Благодаря тому что в пространстве Дугласа брюшина прилежит к заднему своду влагалища, через него можно пальпаторно определять позадиматочные скопления (кровь, гной, асцитическую жидкость и m. д.) в брюшинной полости. Боль при влагалищном исследовании свидетельствует о наличии пельвиоперитонита.














