Ментальная анестезия
Подбородочный нерв и резцовая ветвь нижнего луночкового нерва являются конечными ветвями нижнего луночкового нерва, на которые он разделяется после подбородочного отверстия. Подбородочное отверстие имеет овальную или округлую форму, а его размер колеблется от 1,5x2 до 3x7 мм. Оно располагается в области верхушек корней клыков или премоляров.
По данным научной литературы, подбородочное отверстие располагается в 0,8 % случаев с правой и в 1,1 % случаев с левой стороны под клыком, в 5,1 % справа и 7,4 % слева - между клыком и первым премоляром, в 11,1 % справа и 15,9 % слева - под первым премоляром, в 22,5 % справа и 30,3 % слева - между первым и вторым премоляром, в 54,5 % справа и 42,3 % слева - под вторым премоляром и, наконец, в 6 % справа и в 3,1 % слева - кзади от второго премоляра. В ряде случаев было обнаружено по два подбородочных отверстия с каждой стороны. От нижнего края нижней челюсти подбородочное отверстие располагается на расстоянии от 3 до 21 мм.
Показанием для выполнения этого способа являются вмешательства на мягких тканях нижней губы (наложение швов при травматических повреждениях, взятие биопсии и др.), для чего используют блокаду подбородочного нерва.
Более точное его расположение может быть определено по рентгенограмме или на ощупь. При определении расположения подбородочного отверстия на ощупь надо прощупать альвеолярный отросток нижней челюсти, скользя подушечкой указательного пальца по слизистой. Отверстие обнаруживается по ощущению неровности или вогнутости кости в области верхушек корней премоляров. Подбородочное отверстие (или устье канала) открывается кзади, кверху и наружу.
Различают внеротовой и внутриротовой способы ментальной анестезии.
Внеротовой метод
Техника анестезии
При работе на правой половине нижней челюсти врачу удобнее встать справа и сзади больного. При работе слева врач располагается справа и кпереди от больного. Используя приведённые выше анатомические ориентиры, определяют проекцию подбородочного отверстия на кожу. Указательным пальцем левой руки в этой точке прижимают мягкие ткани к кости. Придав игле направление с учётом хода канала, производят вкол иглы на 0,5 см выше и кзади от проекции подбородочного отверстия на коже. Иглу продвигают вниз, внутрь и кпереди до контакта с костью. Вводят 0,5 мл раствора анестетика, осторожно перемещая иглу, находят подбородочное отверстие и входят в канал, что подтверждает ощущение характерного проваливания иглы. Иглу продвигают в канале на глубину 3-5 мм и вводят 1-2 мл анестетика.

Ментальная анестезия
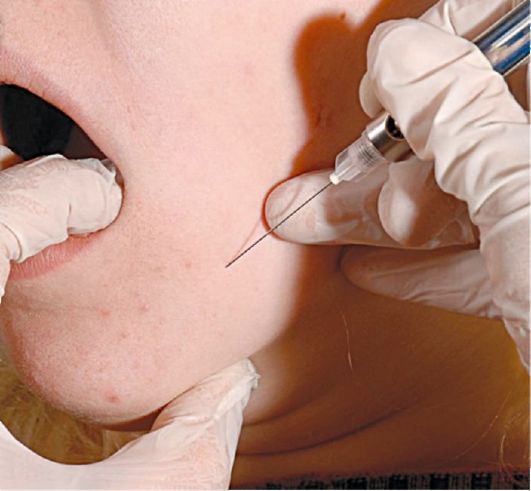
Ментальная анестезия (внеротовой метод)
Зона обезболивания
Если иглу не вводить в подбородочный канал, зона обезболивания ограничивается мягкими тканями подбородка и нижней губы. Если местный анестетик введён в подбородочный канал, наступает обезболивание в области малых коренных зубов, клыка, резцов и альвеолярного отростка соответствующей стороны. Слизистая оболочка рта с вестибулярной стороны в пределах этих зубов. Редко зона обезболивания распространяется до уровня второго моляра. Анестезия наступает в среднем через 5 мин.
Внутриротовой метод
Техника анестезии
Пациент сидит в кресле, голова прямая, рот полуоткрыт. Мягкие ткани щеки отводят в сторону. Вкол иглы - отступя несколько миллиметров кнаружи от переходной складки на уровне середины коронки первого большого коренного зуба. Иглу продвигают на глубину 0,75-1,0 см вниз, кпереди и внутрь до подбородочного отверстия. Последующая техника анестезии не отличается от таковой при внеротовом методе.
Зона обезболивания
Если иглу не вводить в подбородочный канал, зона обезболивания ограничивается мягкими тканями подбородка и нижней губы. Если местный анестетик введён в подбородочный канал, наступает обезболивание в области малых коренных зубов, клыка, резцов и альвеолярного отростка соответствующей стороны. Слизистая оболочка рта с вестибулярной стороны в пределах этих зубов. Редко зона обезболивания распространяется до уровня второго моляра. Анестезия наступает в среднем через 5 мин.
Осложнения
При повреждении сосудов возможны кровоизлияния в мягкие ткани, образование гематом, появление участков ишемии на коже подбородка и нижней губы. При травме может развиться неврит подбородочного нерва.
Tуберальная анестезия
Блокада задних верхних луночковых нервов используется как проводниковое обезболивание при вмешательствах в области верхних моляров. Поэтому другое распространённое название этого способа - туберальная (от лат. tuber - бугор) анестезия.
Туберальная анестезия - наиболее опасная по вероятности постинъекционных осложнений. Это связано со сложной, чрезвычайно различающейся индивидуально анатомией нервов, кровеносных сосудов, мышечных и костных тканей верхней челюсти. Отличительными особенностями анатомического строения тканей в области проведения туберальной анестезии, которые дополнительно увеличивают риск возникновения осложнений и снижают эффективность анестезии, являются следующие.
Над бугром верхней челюсти располагается крыловидное венозное сплетение, которое занимает область, ограниченную ветвью нижней челюсти, наружной поверхностью латеральной крыловидной мышцы и внутренней поверхностью височной мышцы, располагаясь в височно-крыловидном клетчаточном пространстве. Оно простирается от нижнеглазничной щели до шейки суставного отростка нижней челюсти. Прокалывание иглой этой области грозит повреждением сосудов крыловидного венозного сплетения и образованием обширной гематомы, что практически трудно избежать.
При недостаточной глубине погружения иглы раствор депонируется в толще жирового тела, и анестезия при этом может вообще не наступить. При превышении глубины погружения в зависимости от его направления раствор может попадать к зрительному нерву, что вызовет временную слепоту, в клетчатку орбиты, что блокирует мышцы глазницы и вызовет временное косоглазие, в латеральную крыловидную мышцу, что может привести к появлению боли и ограничению подвижности нижней челюсти в послеоперационном периоде.
Скольжение кончика иглы по поверхности бугра будет оказывать «сбривающее» действие, при котором начнут разрываться перфорированные нервы и сосуды. Даже применение методики гидропрепаровки, при которой продвижение иглы сочетается с выдавливанием раствора, не даст желаемого снижения травматичности инъекции.
Зона обезболивания
Обезболивание верхних моляров; надкостница альвеолярного отростка и покрывающая её слизистая оболочка в области этих зубов с вестибулярной стороны; слизистая оболочка и костная ткань задненаружной стенки верхнечелюстной пазухи. Задняя граница зоны обезболивания постоянна. Передняя граница может проходить по середине коронки первого большого коренного зуба или доходить до середины первого малого коренного зуба и соответствующего участка слизистой оболочки десны со стороны преддверья полости рта.
Осложнения
Повреждения кровеносных сосудов в области бугра верхней челюсти с образованием гематомы, внутрисосудистое введение местного анестетика в сочетании с вазоконстриктором адреналином может привести к нарушениям деятельности сердечно-сосудистой и дыхательной систем.
Туберальная анестезия по методу П.М. Егорова (блокада задних верхних луночковых нервов)
Внеротовой способ
Основой способа блокады задних верхних луночковых нервов по П.М. Егорову является определение индивидуальных анатомических ориентиров места вкола, направления введения и глубины погружения иглы.
Для выполнения способа П.М. Егоров рекомендует использовать внеротовой путь введения иглы. При внеротовых способах местной анестезии операционное поле более доступно для обзора и выбора места вкола, имеются все условия для надежной антисептической обработки места вкола.
Зона обезболивания
Соответствует зоне иннервации верхних задних луночковых нервов.
Торусальная анестезия
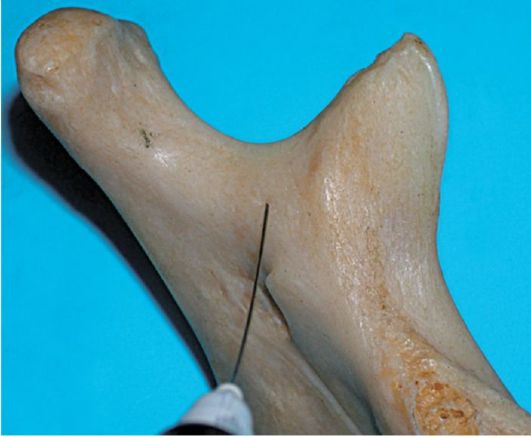
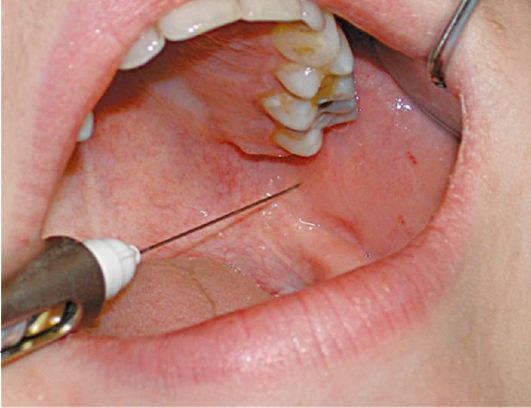
При этом виде анестезии местнообезболивающий раствор вводят в область нижнечелюстного валика (torus mandibulae), который находится в месте соединения костных гребешков, идущих от венечного и мыщелкового отростков - выше и кпереди от костного язычка нижней челюсти. Ниже и кнутри от валика располагаются нижний альвеолярный, язычный и щёчный нервы. При введении анестетика в указанную зону эти нервы могут быть блокированы одновременно.
Торусальная анестезия
Торусальная анестезия
Зона обезболивания
Те же ткани, что и при мандибулярной анестезии, включая слизистую оболочку и кожу щеки, слизистая оболочка альвеолярного отростка нижней челюсти от середины второго премоляра до середины второго моляра. Слизистая оболочка подъязычной области. Слизистая оболочка языка соответствующей стороны. Все зубы нижней челюсти соответствующей стороны, костная ткань альвеолярного отростка и частично тела нижней челюсти. Слизистая оболочка нижней губы, кожа подбородка на стороне анестезии.
Показания к применению
Удаление зубов, лечение зубов по поводу кариеса и его осложнений, препарирование зубов под ортопедическую конструкцию.
Зона обезболивания
Зона обезболивания ограничена зубом, в периодонтальную связку которого введен местный анестетик.
Преимущества
• Высокий процент успешного обезболивания от 89 % в терапевтической до 99 % в хирургической практике. Исключение составляет обезболивание клыков и иногда центральных резцов верхней челюсти.
• Безболезненное проведение анестезии.
• Анестезирующий эффект проявляется немедленно (через 15- 45 с), что экономит время врача и пациента.
• Продолжительность интралигаментарного обезболивания достаточна для проведения основных амбулаторных стоматологических вмешательств (от 20 до 30 мин).
• Минимальное использование анестетика (0,12-0,54 мл на обезболивание одного зуба) и вазоконстриктора, что особенно важно у лиц с сопутствующей патологией.
• Анестезия лишена недостатков, присущих проводниковой анестезии, таких как длительное нарушение проводимости нерва, длительный латентный период, контрактура и т.д.
• Возможность замены проводниковой анестезии при проведении вмешательств на фронтальных зубах нижней челюсти, не прибегая к проведению двусторонней проводниковой анестезии.
• Лечение в одно посещение зубов в четырёх квадрантах челюстей, используя при этом минимальный объём обезболивающего раствора, не вызывая дискомфорта у пациента при проведении инъекции.
Противопоказания
• Наличие пародонтального кармана, если только не требуется удаления зуба.
• Наличие острых воспалительных заболеваний тканей пародонта.
• Лечение и удаление зубов по поводу острого и обострения хронического периодонтита.
• Наличие в анамнезе у пациента эндокардита.
Мандибулярная анестезия
Блокирование нижнего альвеолярного и язычного нервов у нижнечелюстного отверстия можно выполнить внутри- и внеротовым способами. Внутриротовое блокирование осуществляют пальпаторно и аподактильно.
Мандибулярная анестезия
Зона обезболивания
Блокада нижнечелюстного и язычного нервов обеспечивает обезболивание зубов, альвеолярного отростка и частично половины тела нижней челюсти, слизистой оболочки с вестибулярной и губной стороны от последнего зуба до средней линии. Анестезия язычного нерва (онемение половины языка, покалывание в области его кончика) наступает через 3-5 мин после анестезии. Эти явления косвенно свидетельствуют об анестезии нижнеальвеолярного нерва. Иногда в результате блокады щёчного нерва происходит обезболивание слизистой оболочки наружной стороны альвеолярного отростка от второго премоляра до второго моляра. Необходимо также блокировать веточки анастомозов с противоположной стороны, вводя раствор анестетика по переходной складке во фронтальном отделе нижней челюсти.
Осложнения мандибулярной анестезии
При введении иглы медиальнее крыловидно-нижнечелюстной складки возможны онемение тканей глотки и повреждение внутренней крыловидной мышцы с последующим появлением контрактуры нижней челюсти. Возможны повреждение сосудов и возникновение кровоизлияния, иногда - образование гематомы, и попадание анестетика в кровяное русло, появление зон ишемии на коже нижней губы и подбородка. При повреждении язычного и нижнего альвеолярного нервов иглой иногда развивается неврит. Изредка наблюдается парез мимических мышц вследствие блокады ветвей лицевого нерва. Возможен перелом инъекционной иглы. Это осложнение возникает при изменении первоначального положения иглы резким движением, когда центральный конец её достаточно глубоко погружён в мягкие ткани или располагается между мышцей и костью. Опасность возрастает при внедрении иглы в сухожилие мышц (чаще височной). Игла ломается в месте перехода её в канюлю. Необходимо использовать качественные иглы, строго соблюдать технику анестезии, не погружать иглу в ткани до канюли, не производить грубых и резких перемещений иглы. Если отломанная часть иглы полностью погружена в ткани, не следует предпринимать немедленной попытки удаления её в поликлинике. Удаление иглы возможно только в стационаре после тщательного рентгенологического обследования. Иногда наблюдаются постинъекционные воспалительные процессы в крыловиднонижнечелюстном пространстве.
Мандибулярная анестезия (аподактильный метод)
Аподактильный способ
Техника анестезии
Анестетик вводят, ориентируясь на ряд анатомических образований. Иглу вкалывают в наружный край крыловиднонижнечелюстной складки на границе верхней и средней трети её длины. Вкол иглы на 1 см выше жевательной поверхности нижних моляров и кзади от внутренней косой линии. В случае значительной ширины крыловидно - нижнечелюстной складки иглу надо вводить посредине её, а если эта складка очень узка, то иглу вкалывают в её медиальный край. Направление иглы почти перпендикулярно ветви нижней челюсти. Шприц расположен на премолярах нижней челюсти на противоположной обезболиванию стороне. На глубине 1,5- 2 см, достигнув кости концом иглы, вводят анестетик. Переместить шприц к резцам и продвинуть иглу рядом с костью вглубь на 2,0-2,5 см, параллельно внутренней поверхности ветви нижней челюсти. Под контролем аспирационной пробы ввести анестетик в объёме до 1,8 мл.
Зона обезболивания
Те же ткани, что и при мандибулярной анестезии, а также ткани, иннервируемые щёчным нервом. Анестезия наступает через 5-8 мин.
Резцовая анестезия
Носонёбный нерв является ветвью крылонёбного узла и выходит на поверхность через резцовое отверстие, где разветвляется в слизистой оболочке твёрдого нёба. Резцовое отверстие расположено между центральными резцами, на 7-8 мм кзади от десневого края (позади резцового сосочка). Он осуществляет чувствительную иннервацию мягких тканей переднего отдела твёрдого нёба. Носонёбный нерв можно блокировать внутриротовым и внеротовым методами.
Наиболее простой способ анестезии носонёбного нерва состоит в инъекции местноанестезирующего раствора в мягкие ткани у резцового отверстия.
Резцовая анестезия выполняется при хирургических методах лечения кисты резцового канала и оперативных вмешательствах в области фронтального участка твёрдого нёба.
Внутриротовой метод
Техника резцовой анестезии
При максимально запрокинутой голове больного и широко открытом рте придают игле отвесное положение по отношению к переднему участку альвеолярного отростка верхней челюсти с нёбной стороны. Вкол иглы производят в слизистую оболочку резцового сосочка, несколько кпереди от устья резцового отверстия. Если иглу ввести точно над резцовым отверстием, то направление иглы не совпадает с осью резцового канала, так как невозможно соблюсти условия их параллельности (препятствует нижняя челюсть). Продвинув иглу до контакта с костью, после аспирационной пробы, медленно вводят 0,3-0,5 мл раствора анестетика, откуда он диффундирует в резцовый канал и блокирует в нём носонёбный нерв. Эффект анестезии более выражен, когда продвигают иглу в канал на 0,5-0,75 см и в нём выпускают обезболивающий раствор. При этом выключаются анастомозы, идущие от носонёбного нерва к переднему отделу верхнего зубного сплетения. Однако войти иглой в канал не всегда возможно, особенно у больных с нижней макрогнатией или верхней микрогнатией.

Резцовая анестезия
Зона обезболивания
Слизистая оболочка и надкостница альвеолярного отростка верхней челюсти с нёбной стороны и твёрдого нёба в треугольном участке, вершина которого обращена к срединному шву, основание - к фронтальным зубам, а стороны его проходят через середину клыков. Иногда зона обезболивания распространяется до первого малого коренного зуба включительно или суживается до области центральных резцов.
Осложнения
Особенностью блокады носонёбного нерва, как и других способов местной анестезии нёбных тканей, является её болезненность. Это обусловлено тем, что слизистая оболочка на нёбе плотная, обладает высокой чувствительностью и плотно прилегает к костной ткани. При введении иглы в резцовый канал глубже чем на 1 см возможно кровотечение из носа вследствие травмы слизистой оболочки полости носа. Иногда появляются зоны ишемии на коже переднебоковой поверхности лица. Некроз слизистой оболочки твёрдого нёба в зоне введения анестетика при его быстром введении под давлением. Поэтому при проведении этого способа следует особенно придерживаться техники снижения болезненности инъекции, которая включает использование тонких острых игл, применение аппликационной анестезии, медленное введение раствора под небольшим давлением.
Внутриносовой метод
Внеротовой метод применяют при невозможности выполнения анестезии внутриротовым доступом.
Техника анестезии
Анестетик вводят у основания перегородки носа с обеих сторон от неё. Внеротовой метод анестезии носонёбного нерва позволяет провести хорошее обезболивание в области центральных резцов в тех случаях, когда двусторонняя инфраорбитальная анестезия и выключение носонёбного нерва внутриротовым методом полностью не снимают болевую чувствительность. Это объясняется тем, что носонёбный нерв отдаёт анастомозы к переднему отделу зубного сплетения до входа в резцовый канал.
Язычная анестезия
При хирургических вмешательствах на нижней челюсти язычный нерв блокируют одновременно с анестезией у нижнечелюстного отверстия.
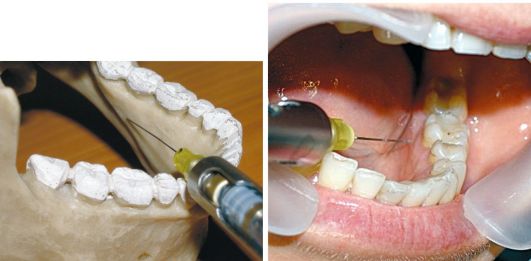
Язычная анестезия
Техника язычной анестезии
Рот пациента широко открыт. Язык отводят шпателем в противоположную сторону. Вкол иглы делают в слизистую оболочку в наиболее глубокой части челюстно-язычного желобка на уровне середины коронки третьего нижнего моляра. В этой области язычный нерв находится поверхностно. Вводят до 1 мл местного анестетика.
Зона обезболивания
Соответствует иннервации язычного нерва.
Анестезия щёчного нерва
Щёчный нерв (n. buccalis) - единственный чувствительный нерв из группы передних нервов. Он иннервирует кожу и слизистую оболочку щеки и угла рта, а также десну альвеолярного отростка нижней челюсти с вестибулярной стороны в области премоляров и моляров. Поэтому для обезболивания хирургических вмешательств в области боковых зубов нижней челюсти необходимо дополнительно проводить блокаду щёчного нерва.
В повседневной практической работе при вмешательствах на 1-2-м зубах нижней челюсти можно рекомендовать использовать не проводниковое обезболивание всего щёчного нерва, а инфильтрационную анестезию ветвей щёчного нерва, которую проводят инъекцией раствора анестетика по переходной складке рядом с соответствующими зубами
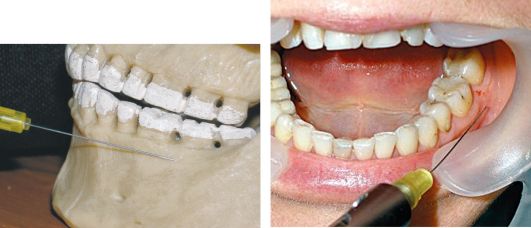
Щёчная анестезия
Техника щечной анестезии
Рот пациента широко открыт. Место вкола - точка, образованная пересечением горизонтальной линии, проведённой на уровне жевательной поверхности верхних больших коренных зубов и вертикальной линии, являющейся проекцией переднего края венечного отростка на слизистую оболочку щеки. Вкол иглы производят в слизистую оболочку щеки, направляя шприц с противоположной стороны. Иглу продвигают на глубину 1,0-1,5 см до переднего края венечного отростка, где щёчный нерв пересекает его, выходя из крыловидно-височного клетчаточного промежутка или из толщи височной мышцы, и располагается по наружной поверхности щёчной мышцы. Вводят 1-2 мл раствора местного анестетика.
Зона обезболивания
Обезболивание наступает в зоне иннервации щёчного нерва. Рекомендуется всегда сочетать блокаду нижнего луночкового нерва с блокадой щёчного нерва при хирургическом лечении в области боковых зубов нижней челюсти.
Палатинальная анестезия
Большой нёбный нерв относится к группе нёбных нервов, которые ответвляются от крылонёбного узла, и является их самой крупной ветвью. Он выходит на твёрдое нёбо через большое нёбное отверстие и иннервирует слизистую оболочку заднего и среднего отделов твёрдого нёба до клыка, а также десну с нёбной стороны, частично мягкое нёбо и малые слюнные железы. Для блокады этого нерва местноанестезирующий раствор вводят под слизистую оболочку в области прохождения ветвей большого нёбного нерва, которые выходят из большого нёбного отверстия. Оно располагается, как правило, между вторым и третьим большими коренными зубами в углу, который образуется нёбным и альвеолярным отростками
Палатинальная анестезия
При широко открытом рте пациента иглу вводят на 10 мм кпереди и кнутри от проекции большого нёбного отверстия на слизистую поверхность. Затем иглу продвигают вверх, кзади и кнаружи до соприкосновения с костью, после чего проводят аспирационную пробу. Вводить следует небольшое количество раствора: 0,3- 0,5 мл. Депо раствора располагается кпереди от отверстия на расстоянии 5-10 мм. Обезболивание мягких тканей развивается в течение 2-5 мин.
Зона обезболивания
Слизистая оболочка твёрдого нёба, альвеолярного отростка с нёбной стороны от третьего большого коренного зуба до середины коронки клыка. Иногда зона обезболивания увеличивается до середины бокового резца и переходит на вестибулярную поверхность у третьего большого коренного зуба. Нередко граница обезболивания не распространяется кпереди дальше уровня второго малого коренного зуба.
Осложнения
Если раствор ввести близко к большому нёбному отверстию и/или ввести чрезмерное количество раствора, то он может распространиться на мягкое нёбо. Это приведет к выключению мышц, осуществляющих глотание, и анестезии тканей мягкого нёба, которое вызывает у пациентов ощущение постороннего тела во рту. В результате у пациента возникает тошнота и позывы на рвоту. Введение раствора под значительным давлением может вызвать рефлекторный спазм сосудов, сильное механическое сдавление и даже их разрыв, что приводит к некрозу мягких тканей. Особенно высокий риск этого осложнения у пациентов пожилого и старческого возраста с атеросклеротическими явлениями, вызывающими повышенную ломкость кровеносных сосудов. При ранении сосудов возникает кровоизлияние. Иногда появляются участки ишемии на коже лица вследствие рефлекторного спазма сосудов. Может наступить некроз слизистой оболочки твёрдого нёба. Быстрое введение анестетика под значительным давлением под малоподатливую слизистую оболочку твёрдого нёба сопровождается сдавлением сосудов или их разрывом, что и приводит к омертвению.
Инфраорбитальная анестезия
Ранее рекомендовались способы, при которых иглу следовало вводить в канал на глубину, где они ответвляются. Это было обусловлено недостаточной эффективностью местноанестезирующих растворов. При использовании современных анестетиков на- дёжная блокада этих нервов достигается при депонировании раствора у входа в подглазничный канал, не вводя иглу внутрь канала. Благодаря этому удаётся повысить эффективность и значительно снизить травматичность обезболивания
Успех инфраорбитальной анестезии связан с точностью определения подглазничного отверстия. Определить расположение подглазничного отверстия можно с использованием нескольких анатомических ориентиров:
• подглазничное отверстие расположено на 5-8 мм ниже нижнего края глазницы;
• оно расположено на линии, проходящей через продольную ось второго верхнего премоляра;
• прямо над подглазничным отверстием располагается подглазничный шов - место соединения скулового отростка верхней челюсти со скуловой костью, - который ощущается при пальпации нижнего края глазницы костным выступом или выемкой;
• подглазничное отверстие расположено на вертикально проходящей линии, которая соединяет зрачок глаза пациента, смотрящего прямо перед собой, и угол его рта. На этой же линии располагаются выемки на верхнем и, как только что отмечено, на нижнем краях глазницы, а также подбородочное отверстие.
Дополнительно подглазничное отверстие определяется при пальпации по обнаружению небольшой впадины в месте его расположения.
Внутриротовой метод
Техника инфраорбитальной анестезии
При внутриротовом методе необходимо учитывать, что под подглазничным отверстием расположена клыковая ямка, при продвижении иглы по поверхности снизу, вдоль продольной оси клыка или премоляров кончик иглы упрётся в кривизну клыковой ямки и не дойдёт до подглазничного отверстия. Чтобы избежать этого, вкол иглы производится по переходной складке над резцами. Затем иглу ориентируют под углом к продольной оси резцов в направлении на подглазничное отверстие и продвигают, скользя по передней поверхности верхней челюсти. При таком пути удаётся обойти клыковую ямку и избежать неопределённости в выборе глубины расположения кончика иглы при её продвижении к отверстию.
После подведения кончика иглы к подглазничному отверстию медленно вводят раствор. Чтобы направить большее количество раствора в глубь канала, пальцем надавливают на кожу напротив подглазничного отверстия, контролируя по ощущениям под пальцем выход анестетика в ткани. После введения 1 мл раствора и медленного удаления иглы давление пальцем на кожу продолжают ещё в течение 12 мин.
Инфраорбитальная анестезия (внутриротовой метод)
Зона обезболивания
Резцы, клык, премоляры и частично медиальный щёчный корень первого моляра, а также костные и мягкие ткани, прилежащие к этим зубам с вестибулярной стороны. Область мягких тканей, которая ограничена нижним веком, латеральной поверхностью носа и верхней губой. Анестезия этих тканей развивается вследствие анатомических особенностей расположения нервов. Тогда как при хирургических вмешательствах в области передних и боковых зубов подглазничной анестезии недостаточно. Дополнительно следует провести обезболивание мягких тканей с нёбной стороны.
Осложнения
Ранения сосудов, гематома. Иногда ишемия участка кожи в подглазничной области. Реже диплопия и неврит подглазничного нерва при несоблюдении техники анестезии.
Внеротовой метод
Техника анестезии
По указанным ориентирам определяют проекцию подглазничного отверстия на кожу. Указательным пальцем левой руки фиксируют ткани в этой точке к кости с целью профилактики случайного ранения глазного яблока. Кроме того, это помогает быстрее отыскать вход в канал. Затем, отступя от проекции отверстия на кожу вниз и кнутри на 1 см, делают вкол иглы. Придав игле правильное положение, продвигают её вверх, кзади и кнаружи по направлению к подглазничному отверстию. При этом иглу погружают до кости. В области подглазничного отверстия выпускают 0,5-1 см анестетика и, осторожно перемещая иглу, отыскивают вход в канал, определяя это по характерному проваливанию её или по болевой реакции. Войдя в подглазничный канал, продвигают иглу на глубину 7-10 мм и впрыскивают ещё 0,5-1 мл раствора анестетика. Анестезия наступает через 3-5 мин.
Инфраорбитальная анестезия (внеротовой метод)
Использование эффективных артикаинсодержащих анестетиков позволяет вводить раствор только в область подглазничного отверстия. При этом эффективность обезболивания в зоне иннервации верхних передних и средней альвеолярных ветвей, малой гусиной лапки не снижается.
Зона обезболивания
Резцы, клык, премоляры и частично медиальный щёчный корень первого моляра, а также костные и мягкие ткани, прилежащие к этим зубам с вестибулярной стороны. Область мягких тканей, которая ограничена нижним веком, латеральной поверхностью носа и верхней губой. Анестезия этих тканей развивается вследствие анатомических особенностей расположения нервов. Тогда как при хирургических вмешательствах в области передних и боковых зубов подглазничной анестезии недостаточно. Дополнительно следует провести обезболивание мягких тканей с нёбной стороны, что было описано в предыдущем разделе. Обезболивание наступает в течение 4-7 мин.
Поверхностная анестезия
Наиболее простой способ местной анестезии тканей - поверхностная, или аппликационная (от лат. «applicatio» - прикладывание). Пропитывание тканей местным анестетиком осуществляется в поверхностном слое кожных покровов или СОПР в точке их нанесения. Аппликационные местные анестетики за счёт высокой концентрации быстро проникают через кожу и СОПР на глубину 2-3 мм и осуществляют блокаду рецепторов и периферических нервных волокон.
Используются лекарственные формы анестетиков в виде жидких растворов, мазей, гелей, плёнок или аэрозолей, содержащих местные анестетики в высокой концентрации без вазоконстрикторов. Известны аппликационные средства, при которых обезболивающий эффект достигается за счёт охлаждающих веществ. Эти вещества (например, хлорэтил) после распыления быстро испаряются и вызывают глубокое охлаждение тканей. Применение таких веществ в полости рта нецелесообразно из-за опасности их попадания в дыхательные пути, а также на интактные зубы.
Показания
Обеспечение психологического комфорта для больного и врача, при различных малотравматичных вмешательствах, к которым относятся удаление молочных или постоянных подвижных зубов, вскрытие подслизистых абсцессов, болезненные манипуляции у края десны, при манипуляциях на СОПР, обезболивание места введения иглы.
Противопоказания
Индивидуальная непереносимость.
Наряду с достоинствами аппликационные способы имеют и недостатки. Основным является выраженное токсическое действие местных анестетиков. Из-за высокой концентрации и свойственного им сосудорасширяющего действия, а также отсутствия вазоконстриктора они всасываются в кровь и создают там токсические концентрации настолько быстро, как при внутривенном введении. Это характерно для водорастворимых аппликационных средств (пиромекаин, тетракаин) и в меньшей степени - для средств плохо растворимых в воде (средства на бензокаиновой и лидокаиновой основе). В результате иногда возможны как местные, так и системные токсические эффекты.
В связи с этим аэрозольные формы представляются менее приемлемыми, так как при их использовании оценка общей дозы более затруднена. При применении аппликационных анестетиков в аэрозольных формах в дистальных отделах полости рта возможно подавление защитных рефлексов: гортанно-глоточного и рвотного, что может привести к попаданию инородных тел в дыхательные пути и желудочнокишечный тракт.
При выполнении инъекционного обезболивания преодоление болезненности при прокалывании иглой тканей может быть достигнуто следующими приёмами:
• отвлечения внимания пациента;
• сдавления удерживаемых пальцами мягких тканей во время инъекции;
• просьбой к пациенту сделать глубокий вдох перед вколом иглы;
• немедленной после мягкого введения среза иглы в ткани инъекцией небольшого количества местноанестезирующего раствора.
Для поверхностной анестезии используется крем «Емла» - эутектический раствор местных анестетиков лидокаина и прилокаина в соотношении 1:1. Благодаря высокому содержанию воды в составе крема «Емла» абсорбция эутектической смеси происходит и через неповреждённую поверхность кожи. Обязательным условием успешного применения этого крема является наличие специальной окклюзионной повязки. При отсутствии повязки вода из крема интенсивно испаряется, что приводит к недостаточному увлажнению поверхностного эпителия и снижает абсорбцию эутектической смеси.
Эффект обезболивания интактной кожи развивается в течение не менее 60 мин. Наибольшего значения эффект обезболивания достигает в среднем через 120 мин. После снятия окклюзионной повязки анальгезия сохраняется в течение 2 ч. Глубина анестезированных тканей зависит от времени наложения повязки и может увеличиваться от 3 мм после 60 мин аппликации до не более 5 мм.
Крем «Емла» можно рекомендовать при введении игл и катетеров в сосуды перед индукцией анестезии, поверхностные кожные вмешательства, в косметологии и особенно в пластической хирургии. Для обезболивания места вкола иглы при проведении способов местной анестезии это средство практически неприемлемо из-за большого латентного периода.
Для поверхностной анестезии слизистых оболочек перед проведением инъекции очень удобной представляется отечественная самоклеящаяся плёнка «Диплен ЛХ». Она имеет комбинированное действие: обезболивающее и антибактериальное. В составе средства «Диплен ЛХ» использованы антисептик хлоргексидин, обладающий широким спектром активности в отношении микрофлоры полости рта, анестетик лидокаин гидрохлорид и находящийся в поверхностном слое плёнки бриллиантовый зеленый.
Техника применения этого средства проста и удобна. Ножницами отрезают необходимого размера плёнку и клеящейся стороной накладывают на слизистую оболочку в области предполагаемого вмешательства. Эффект развиваются через 60-90 с. Ярко-зеленый цвет плёнки облегчает врачу ориентацию в полости рта. Плёнку не удаляют ни перед инъекцией, прокалывая её иглой, ни после инъекции, что предохраняет место вкола иглы от инфицирования и способствует безболезненному его состоянию после прекращения действия введённого раствора местного анестетика. Через 10-12 ч плёнка, как правило, полностью рассасывается.
Благодаря своим свойствам самоклеящаяся плёнка «Диплен ЛХ» имеет широкие показания к применению в стоматологической практике.
Аппликационный анестетик «Арома-паста» выгодно отличается от существующих в настоящее время тем, что обладает высокой эффективностью при поверхностном обезболив












