Анафилактический шок
Анафилактический шок - это генерализованная быстротекущая аллергическая реакция организма, возникающая преимущественно на повторное (многократное) введение в организм какого-либо антигена. Антигеном, причиной анафилактического шока чаще всего являются антибиотики (пенициллин, цефалоспорины, ванкомицин и др.), нестероидные противовоспалительные средства (аспирин), общие и местные анестетики, миорелаксанты, рентгеноконтрастные вещества, полиглюкин, реополиглюкин, вакцины, сыворотки. Анафилактический шок может развиться в результате ужаления пчелами, осами, шмелями, шершнями. Частыми причинами анафилактического шока у детей являются пищевые продукты: орехи, арахис, рыба, молоко, ракообразные. Анафилактический шок развивается при введении аллергена различными путями: парентеральным, ингаляционным, пероральным, ректальным и т.д. Шок встречается у людей любого возраста, одинаково часто у мужчин и женщин. По зарубежным данным, его распространенность следующая: 0,7–10 % среди больных, получавших инъекции пенициллина; у 0,5–5 % укушенных или ужаленных насекомыми; 0,22–1 % среди пациентов, получавших инъекции рентгеноконтрастных препаратов. Он наблюдается у 1 из 2 700–3 000 госпитализированных пациентов.
Этиология. Анафилактический шок преимущественно вызывается лекарственными препаратами, реже ужалением перепончатокрылыми насекомыми (осами, пчелами, шершнями и др.) и пищевыми продуктами. Редко он возникает при контакте с латексом, выполнении физической нагрузки. В ряде случаев источник анафилактического шока выявить не удается. При парентеральном поступлении антигена в организм анафилактический шок развивается в ближайшие 30 мин., при энтеральном пути поступлении в течение 120 мин.
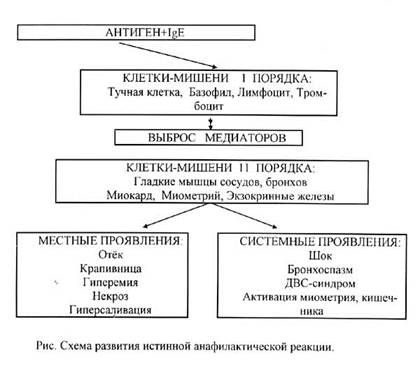
Патогенез. Начало анафилактического шока протекает двумя путями – анафилактическим и анафилактоидным. Наиболее часто шок развивается по анафилактическому пути аллергических реакций (сенсибилизация организма, образование комплекс «антиген-антитело») на введение некоторых местных анестетиков, антибиотиков, витаминов, сульфаниламидов, нестероидных противовоспалительных препаратов и т.д. В его течении условно выделяют три стадии: иммунологическую, патохимическую и патофизиологическую.
В иммунологическую стадию в ответ на введение аллергена в организме больного происходит сенсибилизация – образование антител, формирование повышенной чувствительности к антигену. При повторном поступлении антиген связывается с циркулирующими в организме антителами, образуется комплекс «антиген-антитело». Последний действует на базофилы и тучные клетки, расположенные в стенке капилляров, повреждает их и приводит к высвобождению и выбросу из них в сосудистое русло огромного количества медиаторов – гистамина, серотонина, триптазы, брадикинина, гепарина, простагландинов и др. (патохимическая стадия).
Медиаторы вызывают сокращение гладкой мускулатуры бронхов, кишечника, матки, и нарушение ее свертывания крови (патофизиологическая стадия). Возникновение лекарственного анафилактического шока по анафилактическому пути не зависит от дозы препарата. Наиболее часто и быстро он развивается при парентеральном введении лекарств.
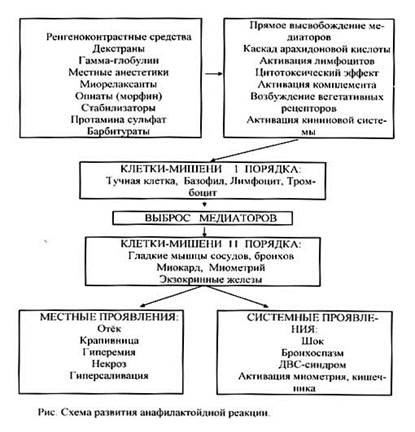
Развитие анафилактического шока без сенсибилизации и образования антител идет по анафилактоидному пути. Выделение гистамина из тучных клеток происходит без участия антител. Шок возникает уже при первом введении антигенов: рентгеноконтрастных средств (урографин, верографин, ангиографин и др.), общих анестетиков, миорелаксантов, наркотических аналгетиков, плазмозаменителей, цефалоспоринов, ванкомицина и др., пищевых продуктов, ядов насекомых. Антиген уже при первом введении действует на тучные клетки с последующим выделением из них значительного количества гистамина и ему подобных веществ в сосудистое русло. В организме происходят выше описанные изменения с возникновением клиники анафилактического шока.
 Патофизиологически под влиянием гистамина и других медиаторов, поступающих в общий кровоток, помимо повышения пронициаемости капилляров и выхода жидкости из сосудистого русла в интерстициальные ткани, происходит периферическая вазодилятация. Сосудистое русло в объеме увеличивается до 40%. Возникает несоответствие между объемом циркулирующей крови и объемом вновь возникшего сосудистого русла. Снижается приток крови к правому предсердию, падает ударный объем сердца. Это приводит к падению или резкому снижению артериального давления и компенсаторной тахикардии.
Патофизиологически под влиянием гистамина и других медиаторов, поступающих в общий кровоток, помимо повышения пронициаемости капилляров и выхода жидкости из сосудистого русла в интерстициальные ткани, происходит периферическая вазодилятация. Сосудистое русло в объеме увеличивается до 40%. Возникает несоответствие между объемом циркулирующей крови и объемом вновь возникшего сосудистого русла. Снижается приток крови к правому предсердию, падает ударный объем сердца. Это приводит к падению или резкому снижению артериального давления и компенсаторной тахикардии.
Клиническая картина
Анафилактический шок
Анафилактический шок - это генерализованная быстротекущая аллергическая реакция организма, возникающая преимущественно на повторное (многократное) введение в организм какого-либо антигена. Антигеном, причиной анафилактического шока чаще всего являются антибиотики (пенициллин, цефалоспорины, ванкомицин и др.), нестероидные противовоспалительные средства (аспирин), общие и местные анестетики, миорелаксанты, рентгеноконтрастные вещества, полиглюкин, реополиглюкин, вакцины, сыворотки. Анафилактический шок может развиться в результате ужаления пчелами, осами, шмелями, шершнями. Частыми причинами анафилактического шока у детей являются пищевые продукты: орехи, арахис, рыба, молоко, ракообразные. Анафилактический шок развивается при введении аллергена различными путями: парентеральным, ингаляционным, пероральным, ректальным и т.д. Шок встречается у людей любого возраста, одинаково часто у мужчин и женщин. По зарубежным данным, его распространенность следующая: 0,7–10 % среди больных, получавших инъекции пенициллина; у 0,5–5 % укушенных или ужаленных насекомыми; 0,22–1 % среди пациентов, получавших инъекции рентгеноконтрастных препаратов. Он наблюдается у 1 из 2 700–3 000 госпитализированных пациентов.
Этиология. Анафилактический шок преимущественно вызывается лекарственными препаратами, реже ужалением перепончатокрылыми насекомыми (осами, пчелами, шершнями и др.) и пищевыми продуктами. Редко он возникает при контакте с латексом, выполнении физической нагрузки. В ряде случаев источник анафилактического шока выявить не удается. При парентеральном поступлении антигена в организм анафилактический шок развивается в ближайшие 30 мин., при энтеральном пути поступлении в течение 120 мин.
Патогенез. Начало анафилактического шока протекает двумя путями – анафилактическим и анафилактоидным. Наиболее часто шок развивается по анафилактическому пути аллергических реакций (сенсибилизация организма, образование комплекс «антиген-антитело») на введение некоторых местных анестетиков, антибиотиков, витаминов, сульфаниламидов, нестероидных противовоспалительных препаратов и т.д. В его течении условно выделяют три стадии: иммунологическую, патохимическую и патофизиологическую.
В иммунологическую стадию в ответ на введение аллергена в организме больного происходит сенсибилизация – образование антител, формирование повышенной чувствительности к антигену. При повторном поступлении антиген связывается с циркулирующими в организме антителами, образуется комплекс «антиген-антитело». Последний действует на базофилы и тучные клетки, расположенные в стенке капилляров, повреждает их и приводит к высвобождению и выбросу из них в сосудистое русло огромного количества медиаторов – гистамина, серотонина, триптазы, брадикинина, гепарина, простагландинов и др. (патохимическая стадия).
Медиаторы вызывают сокращение гладкой мускулатуры бронхов, кишечника, матки, и нарушение ее свертывания крови (патофизиологическая стадия). Возникновение лекарственного анафилактического шока по анафилактическому пути не зависит от дозы препарата. Наиболее часто и быстро он развивается при парентеральном введении лекарств.
Развитие анафилактического шока без сенсибилизации и образования антител идет по анафилактоидному пути. Выделение гистамина из тучных клеток происходит без участия антител. Шок возникает уже при первом введении антигенов: рентгеноконтрастных средств (урографин, верографин, ангиографин и др.), общих анестетиков, миорелаксантов, наркотических аналгетиков, плазмозаменителей, цефалоспоринов, ванкомицина и др., пищевых продуктов, ядов насекомых. Антиген уже при первом введении действует на тучные клетки с последующим выделением из них значительного количества гистамина и ему подобных веществ в сосудистое русло. В организме происходят выше описанные изменения с возникновением клиники анафилактического шока.

 Патофизиологически под влиянием гистамина и других медиаторов, поступающих в общий кровоток, помимо повышения пронициаемости капилляров и выхода жидкости из сосудистого русла в интерстициальные ткани, происходит периферическая вазодилятация. Сосудистое русло в объеме увеличивается до 40%. Возникает несоответствие между объемом циркулирующей крови и объемом вновь возникшего сосудистого русла. Снижается приток крови к правому предсердию, падает ударный объем сердца. Это приводит к падению или резкому снижению артериального давления и компенсаторной тахикардии.
Патофизиологически под влиянием гистамина и других медиаторов, поступающих в общий кровоток, помимо повышения пронициаемости капилляров и выхода жидкости из сосудистого русла в интерстициальные ткани, происходит периферическая вазодилятация. Сосудистое русло в объеме увеличивается до 40%. Возникает несоответствие между объемом циркулирующей крови и объемом вновь возникшего сосудистого русла. Снижается приток крови к правому предсердию, падает ударный объем сердца. Это приводит к падению или резкому снижению артериального давления и компенсаторной тахикардии.
Клиническая картина
Наиболее часто встречается генерализованная (типичная) форма анафилактического шока, в течении которой условно выделяют три периода: период предвестников, период разгара и период выхода из шока.
Период предвестников, как правило, развивается через несколько секунд-минут после поступления аллергена в организм. Этот период характеризуется возникновением у больных внутреннего дискомфорта, тревоги, озноба, слабости, головокружения, шума в ушах, ухудшения зрения, онемения пальцев рук, языка, губ, болей в пояснице и животе; появляются кожный зуд, гиперемия кожи, затруднение дыхания. При высокой степени сенсибилизации больных этот период может отсутствовать (молниеносный шок).
Чем быстрее развивается шок, тем хуже прогноз.
Период разгара характеризуется нарушением сознания, падением артериального давления (ниже 90/60 мм рт. ст.), тахикардией, бледностью кожных покровов, цианозом губ, холодным потом, одышкой, ларинго- и бронхоспазмом, непроизвольным мочеиспусканием и дефекацией, снижением диуреза (менее 20 мл/час.).
Период выхода из шока продолжается, как правило, 3–4 недели. У больных сохраняются слабость, головная боль, ухудшение памяти. В этот период могут развиваться острый инфаркт миокарда, нарушение мозгового кровообращения, аллергический миокардит, гломерулонефрит, гепатит, поражение нервной системы (менингоэнцефалит, арахноидит, полиневриты), сывороточная болезнь, крапивница и отек Квинке, гемолитическая анемия и тромбоцитопения.
Критерии тяжести течения анафилактического шока
| Критерии
| Легкое течение
| Течение средней тяжести
| Тяжелое течение
|
| Снижение артериального давления
| 90/60-100/70
мм. рт. ст.
| 50/0 – 80/50 мм. рт. ст.
| Не определяется
|
| Период предвестников
| 5-10 мин
| Секунды и минуты
| Секунды или отсутствует
|
| Потеря сознания
| Отсутствует
| При нарастании
степени тяжести
| С первых секунд
|
| Эффект лечения
| Хороший
| Замедленный
| Отсутствует
|
В зависимости от выраженности клинических симптомов помимо генерализованной могут встречаться атипичные формы анафилактического шока: гемодинамическая, асфиктическая, абдоминальная и церебральная. Их симптоматика в определенной степени всегда присутствует при генерализованной форме шока.
При гемодинамической форме шока у больных в клинической картине наряду с гипотонией доминируют боли в области сердца, аритмии. Возможно развитие острого инфаркта миокарда (в 25%), острой левожелудочковой недостаточности и различных видов аритмий.
Асфиктическая форма характеризуется появлением одышки (бронхоспазм, отек легких) или осиплости голоса и стридорозного дыхания (отек гортани). Эти симптомы чаще встречаются у больных бронхиальной астмой.
При абдоминальной форме у больных в результате спазма гладких мышц кишечника и образования эрозий в клинической картине доминируют боли в эпигастрии, симптомы раздражения брюшины, непроизвольная дефекация, мелена. Эта форма чаще встречается при пищевой аллергии.
Церебральная форма характеризуется возникновением психомоторного возбуждения, оглушенности, судорог и менингеальных симптомов, остановкой сердца и дыхания, которые обусловлены отеком головного мозга и мозговых оболочек.
По клинической картине возникновения и течения анафилактического шока выделяют три степени его тяжести: тяжелую (молниеносную), среднюю и легкую.
Тяжелый (молниеносный) шок возникает преимущественно при внутривенном введении антигена – в момент его введения или в ближайшие секунды-минуты после введения («на кончике иглы»). Развивается он преимущественно без предвестников и проявляется внезапным резким ухудшением состояния больного, потерей сознания, коллапсом, одышкой.
В большинстве случаев (до90%) молниеносный шок в ближайшие 8-10 минут заканчивается летальным исходом.
Анафилактический шок средней степени тяжести возникает при любых путях поступления антигена в организм и начинается с предвестников, которые через несколько секунд-минут переходят в развернутую клиническую картину анафилактического шока.
Внезапно появляются ощущение давления, стеснения в груди, выраженная одышка с шумным свистящим дыханием, слышимым на расстоянии. Резкое падение артериального давления с частым нитевидным пульсом. Чувство жара во всем теле, резкая головная боль, головокружение. Больной бледнеет, появляется цианоз, акроцианоз. Тошнота, ухудшение зрения, заложенность ушей, онемение языка, губ, конечностей, усиливающийся зуд кожи, особенно ладоней, крапивница и отек Квинке. Может быть выражен геморрагический синдром с петехиальными высыпаниями. Усиливаются боли за грудиной и в животе, возможны вздутие живота, тошнота, иногда рвота и понос. Больные беспокойны, испуганы, неадекватны. При прогрессировании шока наступает нарушение сознания от сопора-ступора до полной его утраты.
 Основными причинами смерти являются острая сосудистая недостаточность, асфиксия, в результате отека гортани, тяжелого бронхоспазма или обтурации просвета бронхов вязкой мокротой, тромбозы сосудов и кровоизлияния в жизненно важные органы (головной мозг, надпочечники и др.).
Основными причинами смерти являются острая сосудистая недостаточность, асфиксия, в результате отека гортани, тяжелого бронхоспазма или обтурации просвета бронхов вязкой мокротой, тромбозы сосудов и кровоизлияния в жизненно важные органы (головной мозг, надпочечники и др.).
Легкая степень анафилактического шока (продолжительность развития от нескольких минут до 2 часов) проявляется гиперемией кожных покровов, зудом, чиханием, першением в горле, ринопатией, головокружением, незначительной гипотензией, умеренной тахикардией, головными болями, чувством жара, нарастающей слабостью, без видимых нарушений сознания и дыхания.




 Патофизиологически под влиянием гистамина и других медиаторов, поступающих в общий кровоток, помимо повышения пронициаемости капилляров и выхода жидкости из сосудистого русла в интерстициальные ткани, происходит периферическая вазодилятация. Сосудистое русло в объеме увеличивается до 40%. Возникает несоответствие между объемом циркулирующей крови и объемом вновь возникшего сосудистого русла. Снижается приток крови к правому предсердию, падает ударный объем сердца. Это приводит к падению или резкому снижению артериального давления и компенсаторной тахикардии.
Патофизиологически под влиянием гистамина и других медиаторов, поступающих в общий кровоток, помимо повышения пронициаемости капилляров и выхода жидкости из сосудистого русла в интерстициальные ткани, происходит периферическая вазодилятация. Сосудистое русло в объеме увеличивается до 40%. Возникает несоответствие между объемом циркулирующей крови и объемом вновь возникшего сосудистого русла. Снижается приток крови к правому предсердию, падает ударный объем сердца. Это приводит к падению или резкому снижению артериального давления и компенсаторной тахикардии. Основными причинами смерти являются острая сосудистая недостаточность, асфиксия, в результате отека гортани, тяжелого бронхоспазма или обтурации просвета бронхов вязкой мокротой, тромбозы сосудов и кровоизлияния в жизненно важные органы (головной мозг, надпочечники и др.).
Основными причинами смерти являются острая сосудистая недостаточность, асфиксия, в результате отека гортани, тяжелого бронхоспазма или обтурации просвета бронхов вязкой мокротой, тромбозы сосудов и кровоизлияния в жизненно важные органы (головной мозг, надпочечники и др.).


