ВВЕДЕНИЕ
Учебное пособие «Общий уход за детьми», предназначенное для студентов педиатрических факультетов высших учебных медицинских заведений, состоит из трех частей: «Организация работы детского лечебно-профилактического учреждения», «Уход и наблюдение за больным ребенком», «Техника медицинских манипуляций». Все части пособия взаимосвязаны, так как на практических занятиях в различных отделениях клиник, в том числе специализированных (пульмонологических, гастроэнтерологических, нефрологических и др.), студенты должны постепенно «входить» в педиатрию, осуществлять уход, наблюдение за детьми разных возрастов, обучаться выполнению некоторых сестринских манипуляций, помогать сестрам, изучать и осваивать обязанности медицинского персонала, медицинскую этику и деонтологию, основы воспитания детей и т.п.
Именно с этих первых шагов и начинается становление будущего врача-педиатра, вне зависимости от того, какую в дальнейшем он выберет специализацию: врач широкого профиля (семейный врач), гематолог, невропатолог, окулист и др. Но, даже став узким специалистом, врач всегда должен учитывать анатомо-физиологические особенности детей, уметь расположить к себе ребенка, находить общий язык с родителями, быть корректным. Врач-педиатр на протяжении всей своей профессиональной деятельности обязан совершенствовать знания и умения, необходимые для оказания высокоспециализированной медицинской помощи детям. И началом этого непрекращающегося процесса является его работа в клинике, больнице, поликлинике, контакты с ребенком, его родителями, медицинским персоналом.
Первая часть пособия «Организация работы детского лечебно-профилактического учреждения» содержит 11 глав.
В первой главе пособия освещаются особенности лечебно-профилактической помощи детскому населению, начиная с периода новорожденности до юношеского возраста, поскольку под наблюдением педиатров в настоящее время находятся лица, достигшие 18-летнего возраста. Важно отметить профилактическую направленность отечественной педиатрии, основные принципы которой были заимствованы и внедрены в практику здравоохранения многих стран мира.
Не нуждается в доказательствах утверждение, что организм ребенка, особенно первых месяцев и лет жизни, существенным образом отличается от организма взрослого человека (2 глава). Знание анатомо-физиологических особенностей детского организма - это не только основа ухода и воспитания ребенка, но и главное условие при выполнении диагностических
и лечебных мероприятий у больного. То, что может преодолеть взрослый, например неприятные ощущения, боль и др., абсолютно недопустимо по отношению к детям. Не случайно в педиатрии разработаны и существуют только свойственные педиатрическим специальностям диагностические методы (приемы), инструментарий, способы назначения и употребления лекарственных средств и многое другое.
| В 3-й и 4-й главах излагаются основы сестринского дела в педиатрии, обязанности младшего и среднего медицинского персонала. После третьего курса обучения студенты проходят так называемую сестринскую практику, работая в различных по профилю детских больницах. Для успешного выполнения своих профессиональных обязанностей студент, будущий врач-педиатр, обязан неукоснительно овладеть всеми приемами и действиями по оказанию медицинской помощи детям. В дальнейшем врач будет помогать молодым специалистам, пришедшим на работу после обучения в медицинских училищах и колледжах.
|
Исключительное значение для любого медицинского работника имеет следование принципам медицинской этики и деонтологии. Несоблюдение этих принципов полностью исключает для специалиста возможность осуществлять сестринскую или врачебную деятельность, несмотря на его высокий профессиональный уровень (глава 5). Такой человек не может быть членом медицинского коллектива, то есть штатной единицей персонала лечебного учреждения (поликлиники, больницы, санатория).
Главы 6-8 посвящены санитарно-противоэпидемическому режиму в детской больнице, личной гигиене ребенка, питанию детей, находящихся в больнице. Строгое соблюдение всех санитарно-гигиенических и противоэпидемических правил является основой предупреждения вспышек инфекций в больнице и других лечебно-профилактических учреждениях, где находятся больные дети. Высокие требования к личной гигиене медицинского и обслуживающего персонала являются своего рода аксиомой. В такой же, если не в большей степени должны соблюдаться правила гигиены ребенка. Следует учесть, что некоторые дети раннего возраста (до 3 лет) не всегда умеют пользоваться предметами личной гигиены. В определенной степени это может быть обусловлено особенностями воспитания в семье, в других случаях - тяжелым состоянием больного.
| Находясь в больнице, дети получают лечебное питание, назначаемое ребенку в соответствии с характером, течением болезни, наличием осложнений и др. Вместе с тем, пищевые продукты, приготовление из них пищи, ее прием существенно разнятся у новорожденных, детей первых 2-3 лет, школьников. Сбалансированное, одновременно лечебное питание, или диетотерапия, является составляющей частью лечебных мероприятий, а при некоторых наследственно обусловленных заболеваниях (глютеновая
|
энтеропатия, когда ребенок не переносит хлеб и другие пищевые продукты из злаковых) - и жизненной необходимостью.
Медицинский персонал осуществляет не только уход за детьми грудного возраста, но и их воспитание (главы 9-10). Кроме вскармливания, необходимо строго выполнять такие мероприятия, как купание, правильное пеленание (для новорожденных и детей первых 2-4 мес. жизни), подбор одежды (ползунки, рубашки, боди и др.), массаж и т.п. В более старшем возрасте дети обучаются гимнастике, им проводятся различные виды закаливания. Большое значение для обучения и воспитания имеют игрушки, соответствующие возрасту ребенка, а также его участие в играх.
Одним из важных направлений в снижении заболеваемости и детской смертности является иммунопрофилактика (глава 11). Значение вакцинации в борьбе со многими инфекционными заболеваниями, включая такие социально значимые, как туберкулез, не подлежит сомнению. В проведении вакцинации самое активное участие, помимо врача, принимает медицинская сестра. Правильное с технической точки зрения введение вакцины у некоторых детей может обусловить поствакцинальные реакции и даже поствакцинальные осложнения. Самым грозным и жизненно опасным является анафилактический шок, требующий выполнения экстренных действий. Каждый медицинский работник должен в полном объеме владеть всеми мероприятиями, направленными на предупреждение и борьбу с возможными неблагоприятными последствиями вакцинации.
Вторая часть пособия посвящена уходу и наблюдению за детьми с различными заболеваниями: органов дыхания, пищеварения, почек и мочевыводящих путей, сердечно-сосудистой и эндокринной систем. Внимание уделяется больным с высокой температурой тела, так как дети в силу физиологических особенностей весьма чувствительны к гипертермии. К тому же повышение температуры тела часто сопутствует многим болезням, поэтому наблюдение за лихорадящими детьми и оказание в экстренных случаях (t 40-41 °С) медицинской помощи является необходимым стандартным мероприятием. В полной мере это касается больных с острыми кишечными инфекциями (ОКИ), поскольку значительная потеря массы тела (более 10% от первоначальной) в совокупности с гипертермическим кризом (t тела 42-43 °С и выше) приводит к смертности. Именно ОКИ занимают первое место среди причин детской смертности во многих странах мира.
Большое значение придается мероприятиям по оказанию неотложной помощи детям при состояниях, требующих экстренных действий, без осуществления которых больной может погибнуть: круп, попадание инородного предмета в дыхательные пути, обморок, коллапс. Опасными являются любые виды кровотечений: из полости носа, рта, слухового прохода. Чрезвычайная ситуация возникает при легочном, желудочно-
кишечном, почечном, у девочек - маточном кровотечениях. Во всех этих эксквизитных случаях правильно оказанная доврачебная помощь может спасти жизнь больного ребенка.
Умение оказать неотложную доврачебную помощь детям при несчастных случаях и отравлениях является неотъемлемой частью профессиональной деятельности медицинского работника. Этому посвящена 21 глава, в которой излагаются основные мероприятия при отравлениях (лекарственные средства, алкогольсодержащие напитки, органические и неорганические соединения), обморожениях, ударах электрическим током, поражениях молнией, укусах животных и насекомых.
В третьей части пособия рассматриваются способы и методы выполнения медицинских манипуляций, которые осуществляются по назначению врача. Без теоретического осмысления техники медицинских манипуляций невозможно их правильное выполнение. Но даже, казалось бы, простая раздача лекарств может быть важным делом. Необходимо проследить, как ребенок принимает препарат, запивает ли его водой или другой жидкостью, убедиться, не возникает ли при этом осложнений и т.п. Нелишне подчеркнуть, что нежелательные побочные реакции после приема лекарственных средств могут возникнуть через несколько минут и часов.
Ситуационные задачи и тесты для контроля и самоконтроля по основным разделам учебного пособия предназначены для самостоятельной работы. Кроме того, в приложении представлены Этический кодекс медицинской сестры Российской Федерации, сестринская карта наблюдения стационарного больного, руководство ВОЗ по гигиене рук при оказании медико-санитарной помощи.
Теоретический материал, изложенный в пособии, а также практические рекомендации по уходу за детьми предваряют углубленное изучение теоретических и практических основ педиатрии, начинающихся с изучения пропедевтики детских болезней.
| Предлагаемое учебное пособие соответствует программе предмета «Общий уход за детьми» для студентов второго курса педиатрических факультетов и программе прохождения сестринской практики в педиатрических лечебно-профилактических учреждениях для студентов третьего курса. Книга может быть также использована как руководство для студентов 4-6 курсов, совмещающих работу в качестве среднего медицинского персонала с учебой в медицинской академии или университете, как дополнительная учебная литература для учащихся медицинских училищ и колледжей.
|
| |
Оглавление
Общий уход за детьми: Запруднов А. М., Григорьев К. И. учебн. пособие. - 4-е изд., перераб. и доп. - М. 2009. - 416 с.: ил.
· ВВЕДЕНИЕ
· ЧАСТЬ I ОРГАНИЗАЦИЯ РАБОТЫ ДЕТСКОГО ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКОГО УЧРЕЖДЕНИЯ ГЛАВА 1 ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКАЯ ПОМОЩЬ ДЕТЯМ В РОССИИ
· ГЛАВА 2 ЗНАЧЕНИЕ АНАТОМО-ФИЗИОЛОГИЧЕСКИХ ОСОБЕННОСТЕЙ ДЕТСКОГО ОРГАНИЗМА ПРИ ОРГАНИЗАЦИИ УХОДА ЗА ДЕТЬМИ
· ГЛАВА 3 СЕСТРИНСКОЕ ДЕЛО В ПЕДИАТРИИ
· ГЛАВА 4 ОБЯЗАННОСТИ МЛАДШЕГО И СРЕДНЕГО МЕДИЦИНСКОГО ПЕРСОНАЛА
· ГЛАВА 5 ЭТИКА И ДЕОНТОЛОГИЯ МЕДИЦИНСКОГО РАБОТНИКА ПРИ УХОДЕ ЗА ДЕТЬМИ
· ГЛАВА 6 САНИТАРНО-ПРОТИВОЭПИДЕМИЧЕСКИЙ РЕЖИМ В ДЕТСКОЙ БОЛЬНИЦЕ
· ГЛАВА 7 ЛИЧНАЯ ГИГИЕНА РЕБЕНКА
· ГЛАВА 8 ПИТАНИЕ ДЕТЕЙ В БОЛЬНИЦЕ
· ГЛАВА 9 ОСОБЕННОСТИ УХОДА ЗА НОВОРОЖДЕННЫМИ И ДЕТЬМИ ГРУДНОГО ВОЗРАСТА
· ГЛАВА 10 ОСНОВЫ ВОСПИТАНИЯ ДЕТЕЙ РАННЕГО ВОЗРАСТА
· ГЛАВА 11 ИММУНОПРОФИЛАКТИКА
· ЧАСТЬ II УХОД И НАБЛЮДЕНИЕ ЗА БОЛЬНЫМ РЕБЕНКОМ ГЛАВА 12 УХОД И НАБЛЮДЕНИЕ ЗА БОЛЬНЫМ С ВЫСОКОЙ ТЕМПЕРАТУРОЙ ТЕЛА
· ГЛАВА 13 УХОД И НАБЛЮДЕНИЕ ЗА ДЕТЬМИ С ЗАБОЛЕВАНИЯМИ КОЖИ
· ГЛАВА 14 УХОД И НАБЛЮДЕНИЕ ЗА ДЕТЬМИ С ЗАБОЛЕВАНИЯМИ ОРГАНОВ ДЫХАНИЯ
· ГЛАВА 15 УХОД И НАБЛЮДЕНИЕ ЗА ДЕТЬМИ С ЗАБОЛЕВАНИЯМИ СЕРДЕЧНО- СОСУДИСТОЙ СИСТЕМЫ
· ГЛАВА 16 УХОД И НАБЛЮДЕНИЕ ЗА ДЕТЬМИ С ЗАБОЛЕВАНИЯМИ ЖЕЛУДОЧНО- КИШЕЧНОГО ТРАКТА
· ГЛАВА 17 УХОД И НАБЛЮДЕНИЕ ЗА ДЕТЬМИ С ЗАБОЛЕВАНИЯМИ ПОЧЕК И МОЧЕВЫВОДЯЩИХ ПУТЕЙ
· ГЛАВА 18 УХОД И НАБЛЮДЕНИЕ ЗА ДЕТЬМИ С ПОВЫШЕННОЙ КРОВОТОЧИВОСТЬЮ И ЗАБОЛЕВАНИЯМИ КРОВИ
· ГЛАВА 19 УХОД ЗА ДЕТЬМИ ПРИ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЯХ
· ГЛАВА 20 УХОД И НАБЛЮДЕНИЕ ЗА ДЕТЬМИ С ЭНДОКРИННЫМИ ЗАБОЛЕВАНИЯМИ
· ГЛАВА 21 ПЕРВАЯ ДОВРАЧЕБНАЯ ПОМОЩЬ ПРИ НЕСЧАСТНЫХ СЛУЧАЯХ И ОТРАВЛЕНИЯХ
· ЧАСТЬ III ТЕХНИКА МЕДИЦИНСКИХ МАНИПУЛЯЦИЙ
· ГЛАВА 22 ЕЖЕДНЕВНЫЕ ОБЯЗАТЕЛЬНЫЕ (ПРОСТЫЕ) МАНИПУЛЯЦИИ
· ГЛАВА 23 ТЕХНИКА ВЫПОЛНЕНИЯ ПРОЦЕДУР, ВОЗДЕЙСТВУЮЩИХ НА КРОВООБРАЩЕНИЕ
· ГЛАВА 24 ТЕХНИКА ВЫПОЛНЕНИЯ ПРОСТЕЙШИХ ФИЗИОТЕРАПЕВТИЧЕСКИХ ПРОЦЕДУР
· ГЛАВА 25 ТЕХНИКА ВЫПОЛНЕНИЯ ЛЕЧЕБНЫХ МАНИПУЛЯЦИЙ
· ГЛАВА 26 ТЕХНИКА ВВЕДЕНИЯ ЛЕКАРСТВЕННЫХ СРЕДСТВ
· ГЛАВА 27 ТЕХНИКА ПАРЕНТЕРАЛЬНОГО ВВЕДЕНИЯ ЛЕКАРСТВЕННЫХ СРЕДСТВ
· ГЛАВА 28 ТЕХНИКА ВЗЯТИЯ МАТЕРИАЛА ДЛЯ ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЙ
· ГЛАВА 29 ПОДГОТОВКА РЕБЕНКА К РЕНТГЕНОЛОГИЧЕСКОМУ И ИНТРАСКОПИЧЕСКОМУ ОБСЛЕДОВАНИЯМ
· ПРИЛОЖЕНИЕ 1
· ПРИЛОЖЕНИЕ 2
· ПРИЛОЖЕНИЕ 4
· ПРИЛОЖЕНИЕ 5
ЧАСТЬ I ОРГАНИЗАЦИЯ РАБОТЫ ДЕТСКОГО ЛЕЧЕБНО-ПРОФИЛАКТИЧЕСКОГО УЧРЕЖДЕНИЯ
КОНТРОЛЬНЫЕ ВОПРОСЫ
1. Какие детские лечебно-профилактические учреждения вы знаете?
2. Какие основные структурные подразделения входят в состав детской больницы?
3. Какие сопровождающие документы необходимо представлять для госпитализации ребенка?
4. Какую информацию можно получить о больном ребенке через справочную приемного отделения?
5. Как осуществляется транспортировка тяжелобольного в отделение?
6. Перечислите основные помещения лечебного отделения детской больницы.
7. Что такое индивидуальный (мельцеровский) бокс?
8. Назовите детские учебно-воспитательные учреждения, в которых проводится лечебно-профилактическая работа.
9. Перечислите основные помещения детской поликлиники.
Возраст
Количество, мл
| | среднее
| на 1 кг массы тела
|
| Новорожденный
| 250-500
| 80-150
|
| 6 мес
| 950-1000
| 130-150
|
| 1 год
| 1100-1300
| 120-140
|
| 5 лет
| 1800-2000
| 90-100
|
| 10 лет
| 2000-2500
| 70-85
|
| 14 лет
| 2200-2700
| 50-60
|
Дети должны получать необходимое количество воды с питьем. На первом году жизни, если ребенок получает грудное молоко, то дополнительное количество воды обычно не превышает объема одного кормления. Новорожденный ребенок обычно не нуждается в дополнительном приеме воды. Количество необходимой жидкости возрастает в летний период, а также при заболеваниях, сопровождающихся подъемом температуры тела, поносом, рвотой. Дети старше 1 года, как правило, просят пить сами. Эти просьбы должны удовлетворяться своевременно, так как лишение ребенка воды может привести к повышению температуры тела и тяжелым расстройствам водно-солевого обмена.
Внимание! Нельзя допаивать новорожденного ребенка и ребенка первых месяцев жизни без серьезных на то оснований.
Поить детей, особенно раннего возраста, лучше водой, качество которой гарантировано. Для этого используется детская бутилированная вода, отвечающая ряду специальных требований и соответствующая предъявляемым стандартам. В ее состав должно входить определенное количество минеральных веществ и солей (до 500 мг/л), жесткость должна составлять не более 1,5-7 мг-экв/л; не допускается применение консервантов. Марки воды, которые можно использовать в детском питании: «Детская вода», «Тема», «Агуша», «Кроха», «Бабушкина лукошко», «Винни» и др. Хранить детскую воду нужно в сухом прохладном месте при температуре +5-20 °С. Вскрытую бутылку можно держать в холодильнике, но не более 2 сут, затем воду следует прокипятить.
Известно, что для роста и правильного развития ребенка необходимо определенное количество минеральных солей и витаминов. Из минеральных солей наибольшее значение имеют натрий, калий, кальций, магний, фосфор. Высока потребность детей также в микроэлементах: железе, цинке, меди и пр. Обычно потребность детей в минеральных веществах удовлетворяется благодаря соответствующему возрасту ребенка питанию. Дополнительно дети нуждаются лишь в небольшом количестве поваренной соли - не более 5 г в сутки даже при массе тела более 25 кг.
Температура тела ребенка в первые дни жизни неустойчива и зависит от температуры окружающей среды. Его легко перегреть или, наоборот, переохладить. При уходе за детьми необходимо учитывать
особенности теплорегуляции и теплообразования детского организма. В связи с этим предъявляются определенные требования к одежде детей различного возраста, а также к температуре помещений, где находятся дети.
Устойчивость (резистентность) организма человека к неблагоприятным внешним воздействиям определяется состоянием иммунной системы и неспецифическими факторами защиты. К органам иммунной системы относят костный мозг, тимус, селезенку, аппендикс, лимфатические узлы, скопления лимфоидной ткани в стенках полых органов пищеварительной, дыхательной систем и мочеполового аппарата. Кроме того, макрофаги и лимфоциты осуществляют защитные функции.
К рождению ребенка неспецифические факторы защиты недостаточно активны. Это касается барьерной функции кожи, фагоцитарной и комплементарной активности. Кроме того, в крови и многих жидкостях организма (отделяемом слюнных и слезных желез) снижено содержание ферментов. Специфическая иммунологическая защита к рождению ребенка также является недостаточно зрелой, хотя трансплацентарно и в дальнейшем через молоко матери ребенок получает некоторое количество антител в виде иммуноглобулинов. Это обусловливается тем, что иммуноглобулины классов A, G, М препятствуют внедрению бактерий, вирусов, токсинов, пищевых антигенов в слизистую оболочку кишечника. Не случайно, что у детей, получающих материнское молоко, риск развития кишечных инфекционных заболеваний в 10-15 раз меньше, чем у детей, находящихся на искусственном вскармливании.
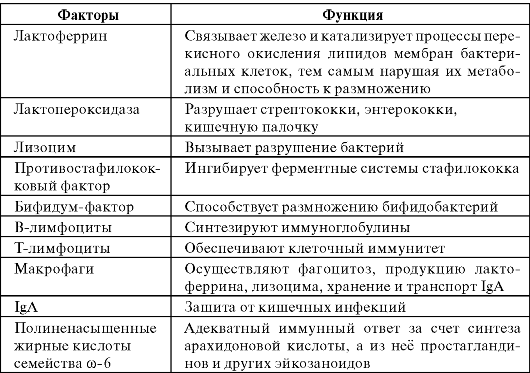
Помимо иммуноглобулинов, в молозиве и женском молоке содержатся различные гуморальные и клеточные факторы, совокупность которых обеспечивает высокий уровень сопротивляемости ребенка ко многим инфекционным заболеваниям (табл. 8).
Из-за наличия в женском молоке клеточных элементов, в частности лимфоцитов, макрофагов и др., материнское молоко называют живой «белой кровью». Т-лимфоциты женского молока, обладающие иммунологической памятью, обеспечивают ребенку более быстрое формирование местного иммунитета в кишечнике.
Иммунная система, вырабатывающая у новорожденных ограниченное количество антител, стимулируется в течение периода детства вследствие контакта с возбудителями различных видов, что приводит к образованию защитных механизмов против инфекцион-
ных болезней. Поэтому спектр заболеваний, которые преимущественно встречаются в детском возрасте, существенно отличается от болезней, свойственных взрослым.
Таблица 8. Гуморальные и клеточные факторы женского молока
 В связи с недостаточной зрелостью иммунитета ребенку необходимы особые условия жизни, чтобы не допустить его заражения патогенными микроорганизмами. С этой целью после рождения ребенка завертывают в стерильное белье, а персонал, который ухаживает за ним, должен тщательно мыть руки с мылом (и даже их обеззараживать), носить маски (часто их менять).
В связи с недостаточной зрелостью иммунитета ребенку необходимы особые условия жизни, чтобы не допустить его заражения патогенными микроорганизмами. С этой целью после рождения ребенка завертывают в стерильное белье, а персонал, который ухаживает за ним, должен тщательно мыть руки с мылом (и даже их обеззараживать), носить маски (часто их менять).
После выписки из родильного дома нужно строго соблюдать правила санитарии и гигиены. Общение посторонних людей с детьми первого года жизни нежелательно, так как активный иммунитет у них формируется постепенно. Только к 5 годам содержание антител (иммуноглобулинов) у детей достигает «защитного» минимума. Степень развития иммунитета у детей в значительной степени определяется особенностями ухода и воспитания.
КОНТРОЛЬНЫЕ ВОПРОСЫ
1. Какое значение имеет функциональное состояние нервной системы детей при организации ухода и в процессе воспитания?
2. Какое значение имеют особенности строения кожи и костной системы у детей?
3. В чем заключаются анатомо-физиологические особенности сердечно-сосудистой системы у детей различного возраста?
4. В чем заключаются анатомо-физиологические особенности органов пищеварения у детей различного возраста?
5. В чем заключаются анатомо-физиологическими особенности органов системы мочеобразования и мочевыведения у детей различного возраста?
6. Как строятся режим питания и водный режим детей различного возраста?
КОНТРОЛЬНЫЕ ВОПРОСЫ
1. Чем отличается предмет «сестринское дело» от предмета «уход за здоровым и больным ребенком»?
| 2. Как вы определите понятие «идентификация потребностей больного и здорового ребенка»?
|
3. Можно ли сформулировать потребности больного ребенка в виде заключения? Позволяет ли «сестринский диагноз» решить проблему ухода за больным ребенком?
4. В чем отличие сестринского диагноза от нозологического (врачебного) диагноза?
5. Что такое «сестринское вмешательство»?
6. В чем суть оценки эффективности сестринского процесса?
7. Помогают ли стандарты сестринской помощи улучшить качество медицинского ухода?
Приход
Расход
| | дата
| откуда получен
| количество
| дата
| ? медицинской карты стационарного больного
| фамилия
и имя больного, возраст
| количество
| подпись
|
| | | | | | | | |
Журнал, а также требования на получение и отпуск ядовитых и сильнодействующих лекарственных средств сохраняются в отделении в течение 3 лет. Затем эти документы в присутствии комиссии уничтожаются, о чем составляют акт.
Ключи от сейфов (шкафов) «А» и «Б» хранятся только у лиц, назначенных приказом по лечебному учреждению. Обычно это старшая сестра отделения. Ответственные лица несут уголовную ответственность за несоблюдение правил хранения и хищение медицинских препаратов, особенно это касается ядовитых и сильнодействующих лекарственных средств.
Медсестры должны быть проинструктированы о сроках и способах хранения каждого средства, применяемого в отделении.
Лекарственные средства, обладающие сильным запахом (йодоформ, лизол, нашатырный спирт и др.) и легко воспламеняющиеся (эфир, этиловый спирт), хранят в отдельном шкафу. Отдельно хранят также красящие лекарственные средства (йод, бриллиантовый зеленый и т.д.).
Срок годности лекарственных средств заводского изготовления, как правило, составляет 2-5 лет, но может быть и большим. Срок хранения определяется по маркировке. Каждой промышленной партии выпускаемых медикаментов присваивается заводская серия, которая маркируется не менее чем пятью цифрами. Две последние цифры спра-
ва - год выпуска, две предыдущие - месяц выпуска, остальные - заводская серия.
Более короткие сроки годности имеют лекарственные средства, приготовленные в аптеке. Все емкости (коробки, банки, флаконы), содержащие лекарственные средства, изготовленные в аптеке, снабжаются соответствующими этикетками, на которых указывают наименование, дату изготовления и срок хранения.
Установлены сроки хранения и реализации лекарственных средств, приготовленных в аптеках: 2 сут - для инъекционных растворов, глазных капель, настоев, отваров, слизей; 3 сут - для эмульсий; 10 сут - для остальных лекарственных средств. Стерильные растворы в бутылках (не в ампулах) могут храниться не более 3 сут. Признаками порчи лекарственных средств являются изменение внешнего вида, в частности появление налета, хлопьев, пятен на таблетках, дополнительного запаха, изменение цвета.
На медицинском посту не должно быть просроченных или негодных к употреблению лекарственных средств.
При хранении лекарственных средств следует соблюдать определенные температуру и влажность, контролировать степень освещенности, сохранность упаковок и т.д. Жидкие лекарственные средства, такие как настои и отвары, быстро портятся и поэтому должны храниться в холодильнике при температуре от 2 до 10 °С. Такие же требования предъявляются к хранению эмульсий, некоторых антибиотиков (пенициллин и др.), сывороток, растворов, содержащих глюкозу, инсулин и т.д. Лекарственные средства, быстро разрушающиеся на свету (бром, йод), следует хранить в емкостях из темного стекла и в темном помещении.
При хранении лекарственных средств запрещается помещать их вместе с дезинфицирующими растворами и средствами для технических целей. Медицинская сестра не имеет права переливать лекарственное средство из одной емкости в другую, отклеивать и переклеивать этикетки, произвольно соединять лекарственные средства (например, таблетки с порошками и т.д.).
Раздача лекарственных средств осуществляется медицинской сестрой в строгом соответствии с назначением врача, который указывает в медицинской карте стационарного больного даты назначения и отмены лекарственных средств. Лекарственные средства принимают до, во время, после еды и перед сном. Самым распространенным, простым и удобным способом введения лекарственного средства
является энтеральный путь, т.е. прием лекарства через рот или внутрь. Этот способ надежно контролируется. Внутрь в основном принимают твердые лекарственные формы: таблетки, драже, порошки, капсулы (рис. 5). Порошки в саше предназначены для разведения водой. Реже внутрь назначают жидкие лекарственные формы: растворы, отвары, микстуры и др. Следует помнить, что чем меньше возраст ребенка, тем шире используется назначение жидких лекарственных форм.
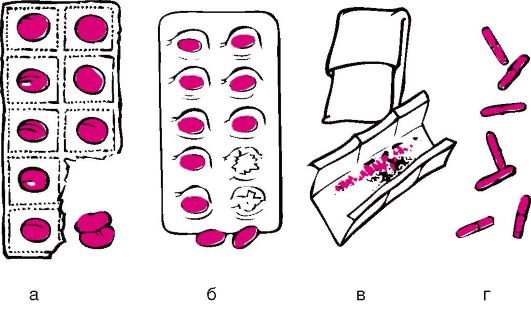 Рис. 5. Твердые лекарственные формы:
Рис. 5. Твердые лекарственные формы:
а - таблетки; б - драже; в - порошки (в саше); г - порошки или микросферы с энтеросолюбивной оболочкой в желатиновых капсулах
Приступая к раздаче препаратов, медицинская сестра должна вымыть руки с мылом, при необходимости сменить халат, надеть маску. Во избежание ошибок необходимо уметь определять лекарственные средства по форме, цвету, запаху, вкусу. Ребенок должен принимать лекарственные средства только в присутствии медицинского персонала - медицинской сестры, врача.
Существует несколько способов раздачи лекарственных средств в условиях детского отделения. Можно пользоваться лотками, разделенными на ячейки с указанием фамилий больных. В них заранее раскладывают лекарственные средства. Прежде чем положить лекарственное средство в ячейку, следует сверить название, указанное на упа-
ковке, с названием лекарственного средства в медицинской карте стационарного больного или сестринском листе. Затем медицинская сестра обходит с лотком все палаты. Другой способ - использование передвижного столика, на котором разложены лекарственные средства для приема внутрь, графин с водой, мензурки, ложки, чистые пипетки. Этот столик медицинская сестра вкатывает в палату и поочередно перемещает к кровати каждого больного, если тот находится на постельном режиме. Ходячие больные самостоятельно подходят к столику, где под контролем сестры принимают лекарственные средства.
При раздаче порошков бумажку, в которую упакован порошок, разворачивают и, придав ей форму желоба, высыпают порошок на язык ребенка, затем предлагают запить его водой. Не следует выдавать лекарственные средства ребенку на руки, тем более по несколько таблеток сразу. Важно соблюдать последовательность приема лекарственных средств. Проглотив таблетку, надо запить ее жидкостью, делая небольшие, но частые глотки. Это объяснено тем, что таблетка проходит через пищевод в течение 2-5 мин. Если делать большой глоток, то вода быстро проходит мимо таблетки и последняя может остановиться в пищеводе. Частые небольшие глотки воды или комки пищи способствуют более быстрому прохождению лекарственного средства в желудок.
В настоящее время выпускается большое количество лекарственных средств в сиропе. Дети, особенно младшего возраста, с большой охотой принимают их. Таблетки дети глотают с трудом, а дети моложе 3 лет практически никогда не могут проглотить их. Поэтому перед приемом таблетки размельчают. Таблетку или порошок иногда приходится растворять в сладкой воде, сиропе, давать порошок вместе с едой и т.д. Детям грудного возраста назначенную дозу лекарственного средства в жидкой форме часто вводят дробно, чтобы ребенок не поперхнулся. Если ребенок не хочет принимать лекарственное средство, то приходится насильно открывать рот следующим образом: 1) двумя пальцами осторожно нажимают на щеки; 2) зажимают нос и в этот момент ребенок открывает рот. Некоторые микстуры (не раздражающие слизистую оболочку рта) детям первых месяцев жизни можно давать из соски.
Микстуры, отвары дают в градуированных стаканчиках с делениями 5, 10, 15, 20 мл. При отсутствии градуированной посуды учитывают, что водного раствора в чайной ложке около 5 мл, в десертной -
10 мл, в столовой - 15 мл. Спиртовые настои, а также жидкие экстракты отмеряют с помощью чистых пипеток одноразового пользования. Использование одной и той же пипетки для раздачи разных лекарственных средств запрещается.
Некоторые сердечные препараты (валидол, нитроглицерин) принимают под язык. При невозможности введения лекарственных средств через рот их вводят в виде свечей в прямую кишку. Свечи детям вводят только медицинские сестры. При лечении заболеваний органов дыхания активно используется ингаляционный способ введения лекарственных средств, имеющий многочисленные варианты в виде аэрозолей и спреев, предусматривающих наличие специальной упаковки и клапанно-распределительной системы.
Особенности техники введения лекарств у детей грудного возраста. Обычно используют мерную ложку, которую кладут на край нижней губы ребенка и наклоняют ее так, чтобы лекарство постепенно перетекло в рот. Лекарство можно вводить при помощи специального шприца. Для этого кончик шприца кладут в уголок рта и сироп направляют к внутренней стороне щеки, но не в горло. Процедуру выполняют медленно, чтобы ребенок успевал заглатывать содержимое. Кроме того, лекарство можно вводить через специальную соску. Такое приспособление позволяет одновременно лечить ребенка и успокаивать.
По показаниям медицинской сестре приходится применять наружные способы введения лекарственных средств: закапывание капель, введение мази или вдыхание порошка в нос, закапывание капель в ухо, закапывание капель в конъюнктивальный мешок глаз или закладывание мази за нижнее веко, наложение мазей на кожу. Все эти манипуляции выполняются индивидуально и обычно по времени отделены от раздачи лекарственных средств, также как парентеральные процедуры, связанные с инъекциями лекарственных средств. Тем не менее, их выполнение строго регламентировано и требует от медицинской сестры постоянного внимания и контроля.
Необходимо предупреждать больных и их родителей, что при приеме некоторых лекарственных средств (висмут, железо, хинолиновые и т.п.) может изменяться цвет мочи и кала.
Обязанности медицинской сестры в поликлинике. Среднему и младшему медицинскому персоналу в детской поликлинике отводится особая роль. Меньше времени уделяется непосредственной работе с больным ребенком, как в больнице, и в большей степени медицин-
ская сестра выполняет функции помощника врача, канцелярскую работу. Функциональные обязанности работы медицинской сестры во многом определяются особенностями работы врача того или иного профиля.
Участковая медицинская сестра. Основной формой работы медицинской сестры является профилактическое наблюдение за здоровьем детей. Используется метод диспансерного контроля. Возможность диспансерного наблюдения и помощи на различных ее этапах обеспечивается структурой организации детской поликлиники.
Участковая медицинская сестра (под контролем врача) проводит дородовый патронаж беременной, цель которого - медицинское консультирование будущей матери (родителей) в вопросах педиатрии: подготовка груди к лактации, рациональное питание, борьба с вредными привычками, обеспечение оптимальных условий быта, создание благоприятной психологической обстановки, наличие предметов ухода за ребенком, формирование нового стиля жизни семьи при появлении ребенка и т.д. Первое посещение беременной проводят сразу после взятия ее на учет при поступлении сведений из женской консультации (12-23 нед). Второй патронаж проводят при сроке беременности 32 нед (в период декретного отпуска), с учетом ее нормального хода. Уточняется адрес, где будет жить молодая семья после рождения ребенка, наличие детской комнаты (уголка новорожденного).
Патронаж новорожденного. По регламенту врач-педиатр совместно с патронажной сестрой посещает новорожденного на дому в первые три дня после выписки из родильного дома. Если ребенок - первенец в семье, то визит приходится на первый день. Изучается выписка из родильного дома, проводится тщательный осмотр ребенка с оценкой состояния его здоровья. Медицинская сестра оценивает состояние лактации у женщины, проводит подробный инструктаж по технике грудного вскармливания и уходу за ребенком. Тщательно выясняют, как сосет ребенок грудь матери, какие делают перерывы между кормлениями, нет ли рвоты, срыгиваний, беспокойства, выдерживает ли ночной перерыв. Проводится антропометрическое исследование: измеряют длину и массу тела, окружность головы и грудной клетки. В конце осмотра составляется индивидуальный план ведения новорожденного (количество и сроки патронажей, консультации у специалистов, комплекс оздоровительных мероприятий). Последующее наблюдение за новорожденным ребенком врач и медсестра осущест-
вляют поочередно. Медицинская (патронажная) сестра в течение первой недели посещает новорожденного через 1-2 дня, а затем на протяжении первого месяца - еженедельно, чередуя посещения с педиатром.
Диспансерное наблюдение. По достижении ребенком возраста 1 мес участковый врач и медицинская сестра ежемесячно оценивают динамику физического развития, дают необходимые советы по уходу и профилактике «контролируемых» заболеваний (рахит, анемия, йодный дефицит и др.), проводят профилактические прививки.
Детей второго года жизни осматривает 1 раз в квартал. Оценивают физическое и нервно-психическое развитие, по показаниям назначают общие анализы мочи и крови, 1 раз в год исследуют кал на яйца глистов. С трех лет детей осматривают 1 раз в полгода, а с четырех лет - 1 раз в год. Врач выявляет группы детей повышенного риска по развитию ряда заболеваний и больных детей, нуждающихся в особом наблюдении, поручая контроль за ними участковой медицинской сестре. Медицинская сестра следит за фактическим местом проживания ребенка.
Амбулаторный прием. Участковая медицинская сестра подготавливает рабочее место к приему больных, заготавливает бланки, подбирает амбулаторные и диспансерные карты для врача, следит, чтобы в амбулаторную карту были внесены все результаты анализов. Под контролем врача медицинская сестра пишет различные справки, направления на исследования, заполняет статистические талоны («Талон амбулаторного пациента», ф.? 0325-12/у), карты экстренного извещения, санаторно-курортные карты, под диктовку врача выписывает рецепты, регулирует очередь приема к врачу, проводит необходимые измерения (антропометрия, измерение артериального давления) и т.д.
Работа медицинских сестер в других кабинетах (врача-невропатолога, кардиолога, эндокринолога, гематолога) имеет значительное сходство с работой участковой медицинской сестры. В некоторых случаях, например на приеме врача-офтальмолога, для медицинской сестры выделена специальная сестринская зона, гд<



 В связи с недостаточной зрелостью иммунитета ребенку необходимы особые условия жизни, чтобы не допустить его заражения патогенными микроорганизмами. С этой целью после рождения ребенка завертывают в стерильное белье, а персонал, который ухаживает за ним, должен тщательно мыть руки с мылом (и даже их обеззараживать), носить маски (часто их менять).
В связи с недостаточной зрелостью иммунитета ребенку необходимы особые условия жизни, чтобы не допустить его заражения патогенными микроорганизмами. С этой целью после рождения ребенка завертывают в стерильное белье, а персонал, который ухаживает за ним, должен тщательно мыть руки с мылом (и даже их обеззараживать), носить маски (часто их менять). Рис. 5. Твердые лекарственные формы:
Рис. 5. Твердые лекарственные формы:


