- антенатальное кровотечение
- тазовое предлежание плода (при отсутствии данных о фетометрии за последние 2 недели)
- трудности определения предлежащей части плода
- уточнение расположения плаценты, при визуализации краевого предлежания плаценты на предыдущих УЗИ
Методы оценки состояния плода в родах:
Аускультация сердцебиения плода.
Выслушивается в первый родов каждые 15-30 минут в течение одной полной минуты после окончания схватки.
В прерывистом режиме проводится сразу после завершения сокращения матки, не менее 1 минуты, регистрация акцелераций и децелераций, если слышно.
Обязательно пальпируется пульс роженицы, если есть подозрение на совпадение частота сердечных сокращений плода и матери.
Кардиотокография (КТГ) плода (постоянная или прерывающаяся).
- Регистрация КТГ на наличие сердцебиения плода и оценки тонуса матки проводится с 24 недель беременности.
- Оценка функционального состояния плода по КТГ возможна с 32 недель беременности (1а).
Проводится: при поступлении в родильное отделение в течение 40 мин, далее в прерывистом режиме каждые 2 часа, по 30 минут при отсутствии факторов риска развития асфиксии плода. В первый период родов с момента сглаживания шейки матки до полного раскрытия. В перерывах между регистрацией КТГ, частота сердечных сокращений контролируется аускультативно и регистрируется на партограмме каждые 30 мин.
КТГ проводится в непрерывном режиме:
1. При наличии факторов риска развития асфиксии плода и отклонении от нормального течения родов.
Факторы риска развития асфиксии плода:
· преждевременные роды;
· тенденция к перенашиванию беременности более 41 недели;
· все формы сахарного диабета;
· преэклампсия;
· маловодие;
· анемическая форма гемолитической болезни плода
· СЗРП;
· нарушение кровотока в пупочной артерии или маточных артериях по данным допплерометрии 1 степени;
· краевая отслойка плаценты;
· гипертермия в родах;
· меконий в околоплодных водах.
Отклонения от нормального течения родов:
· аномалии сократительной деятельности матки
2. При классификации предыдущей записи КТГ как сомнительной или трудно интерпретируемой.
3. В периоде изгнания регистрация КТГ производится непрерывно. Если ожидается короткий потужной период (около 10 минут) и патологических изменений записи КТГ ранее не было зарегистрировано, то достаточно аускультации ЧСС плода после каждой потуги.
Существуют различные классификации КТГ, одна из наиболее популярных – классификация всемирного общества акушеров-гинекологов [Schiermeieretal. (2008)].
Показатели нормальной и патологической КТГ
|
| Базальный ритм
| Амплитуда осцилляций
| Акцелерации
| Децелерации
| Синусоидальный ритм
|
| Нормальная
| 110-150 уд/мин
| 5-25 уд/мин
| Периодические
| -
| -
|
| Подозрительная
| Выше 150 или 100-110 уд/мин
| 5-10 уд/мин на протяжении не менее 40 минут или больше 25 уд/мин
| Отсутствуют на протяжении 40 минут и более
| Вариабельные
| -
|
| Патологичекая
| Меньше 100 уд/мин или выше 170 уд/мин
| Менее 5 уд/мин на протяжении 40 минут
| Отсутствуют на протяжении 40 минут и более
| Вариабельные или поздние
| +
|
| Претерминальная КТГ
| |
Сниженная вариабельность и реактивность КТГ, наличие
Или отсутствие децелераций или брадикардия плода
Балльная оценка кардиотокограммы (Модификация Г.М. Савельевой)
|
Показатели
|
Оценка, баллы
|
| 0
| 1
| 2
|
| Базальная частота сердечных сокращений, в минуту
| <100
| 100-120
160-180
| 120-160
|
| Вариабельность амплитуды осцилляций, в минуту
| < 5 и >25
| 5-10
| 10-25
|
| Частота осцилляций, в минуту
| Менее 2
| 2-6
| Более 6
|
| Акцелерации
| Нет
| Периодические (на схватку)
| Спорадические (2 за 20 мин)
|
| Децелерации
| Поздние
| Вариабельные
| Нет
|
8-10 баллов – удовлетворительное состояние плода
5-7 баллов – начавшая гипоксия плода
4 и менне баллов – тяжелая гипоксия плода
Классификация КТГ (модификация рекомендаций FIGO 2013)
Нормальная КТГ
· Базальная ЧСС: 110-160 ударов/минуту
· Акцелерации: не менее 2 эпизодов увеличения ЧСС плода на 15 и более ударов и продолжительностью 15 и более секунд за 60 минут и период без акцелераций не более 40 минут
· Вариабельность: амплитуда ЧСС 10-25 ударов
· Децелерации: ранние или вариабельные неосложненные, продолжительностью менее 30 секунд и амплитудой менее 60 ударов в первом периоде родов
· Схватки: не более 5 в течении 10 минут
Сомнительная КТГ
Наличие одного из следующих отклонений:
· Базальная ЧСС: 100-110 или 160-170 ударов/минуту
· Акцелерации: отсутствие в течение более 40 минут
· Вариабельность: <5 ударов/минуту в течение 40 минут и более или повышенная (сальтаторная) вариабельность > 25 ударов/минуту
· Децелерации: вариабельные неосложненные длительностью 30-60 секунд и/или амплитудой более 60 ударов
· Схватки: более 5 за 10 минут
Примечание: при одновременной регистрации 2 и более вышеперечисленных параметров, КТГ классифицируется как патологическая
Патологическая КТГ
Регистрация одного из следующих параметров:
· Базальная ЧСС: < 100 или > 170 ударов/минуту
· Вариабельность: < 5 ударов/минуту в течение более 60 минут
· Децелерации: повторяющиеся вариабельные (> 60 секунд) или повторяющиеся поздние или комбинированные
· Синусоидный тип КТГ
Претерминальная КТГ
Отсутствие вариабельности (< 2 ударов/минуту), независимо от наличия или отсутствия децелераций или выраженой брадикардии.
Постоянный мониторинг ЧСС плода, увеличивает частоту операции кесарево сечения, не оказывая влияние на уровень перинатальных исходов (2a).
• Тахикардия может быть связана с гипоксией плода или вследствие лихорадки, хориоамнионита, приема антихолинергических препаратов, бета-симпатомиметиков, анемии плода.
• Брадикардия является следствием гипоксии плода (наиболее частая причина), врожденного порока сердца или применения бета-адреноблокаторов.
• Колебания базального уровня – кратковременные или от удара к удару – разница в ЧСС плода между ударами, которые определяются посредством электродов на головке плода.
• Длительные колебания определяются путем внутреннего или наружного мониторирования и проявляются в виде синусовых волн по 3-6 циклов в минуту. В норме данный показатель составляет 6 ударов/минуту. Наличие и длительных, и коротких колебаний является показателем нормальной регуляции ЧСС плода со стороны симпатической и парасимпатической ЦНС и отсутствием гипоксии головного мозга. Острая гипоксия может привести к значительному повышению ЧСС. Персистирующая гипоксия приводит к снижению колебаний и может быть вызвана различными причинами, такими как прием лекарственных препаратов: депрессанты ЦНС (галогенсодержащие анестетики, барбитураты, пропофол, бензодиазепины, магнезия), местные анестетики, наркотики, антихолинергические препараты, бета-симпатомиметики. Показатели нормального ЧСС плода являются отражением сохранности ЦНС и адекватной оксигенации.
• Периодические изменения. Могут возникать ранние, поздние или вариабельные децелерации. Ранние децелерации возникают во время схватки, и чаще всего ЧСС не снижается более чем на 20 уд/мин по сравнению с базальной частотой. Начало и конец децелерации совпадает с началом и концом схватки. Данный признак не является грозным. У людей он появляется вследствие рефлекторной вагусной активности в ответ на умеренную гипоксию. Поздние децелерации возникают через 10-30 секунд после начала схватки и заканчиваются через 10-30 секунд после ее завершения. Поздние децелерации возникают в ответ на гипоксию, а в сочетании с отсутствием или понижением колебаний ЧСС, являются грозным признаком дистресса плода
• Вариабельные децелерации – различные по глубине, форме и/или продолжительности. Клинические исследования указывают на возникновение данных децелераций вследствие частичной или полной окклюзии пуповины.
• Акцелерации – увеличение частоты сердцебиения плода в ответ на его движения. Во время беременности и родов акцелерации являются показателем здорового плода.
Примеры патологической КТГ показаны на рисунках 1,2,3

Рисунок 1. КТГ. Децелерации 1 типа.

Рисунок 2. КТГ. Децелерации 2 типа.
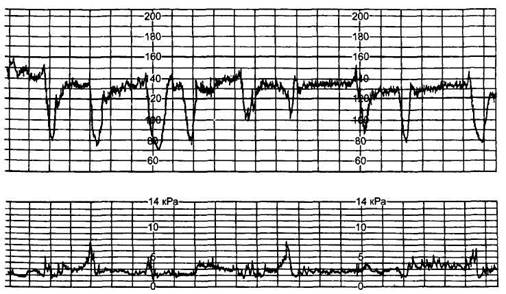
Рисунок 3. КТГ. Децелерации 3 типа.
Альтернативным методом являются фетальные ЭКГ мониторы Monica AN24тм - обеспечивающие надежную регистрацию частоты сердцебиения плода (ЧССП) путем неинвазивной регистрации ЭКГ плода, частоты сердцебиения матери (ЧССМ), сократительной активность матки и двигательной активность плода с 20 недель беременности и в 1-ом периоде родов при одноплодной беременности.
3. Прямая электрокардиография плода (1а).
Показания:
· переношенная беременность 42 и более недель.
· II степень нарушения плодово-плацентарного кровотока по допплерометрии;
· подозрение на диабетическую фетопатию;
· наличие СЗРП 2 степени;
· ведение родов через естественные родовые пути у беременных с нарушениями сердечного ритма плода.
Выполняется при:
· раскрытии маточного зева 3 см. и более,
· отсутствии плодного пузыря,
· головке плода прижатой ко входу в малый таз.
· наличии подписанного информированного согласия
Противопоказания:
· тромбоцитопения матери;
· 2.ограничено применение у носителей инфекций, передающихся с кровью;
· гемофилия плода;
· инфекция родовых путей
Осуществляется при помощи одиночного спирального плодового электрода и кожного электрода, закрепленного на бедре матери.
При претерминальных кардиотокограммах выполняется срочное родоразрешение вне зависимости от результатов анализа ST сегмента, а при нормальных - роды ведутся через естественные родовые пути. Дефицит кислорода и анаэробный метаболизм в клетках сердечной мышцы будет вызывать изменения в интервале ST на ЭКГ плода.
При патологических записях наличие гипоксии плода подтверждается, когда:
· появляется бифазный сегмент ST на протяжении более 2 мин;
· отмечается увеличение T/QRS более 0,05 над базальным уровнем длительностью более 10 мин;
· отношение увеличивается более 0,1 на любом отрезке 10-минутной записи.
При сомнительной кардиотокограмме наличие гипоксии плода подтверждается, когда:
· бифазный сегмент ST регистрируется более 5 мин;
· T/QRS более 0,1 над базальным уровнем отмечается более 10 мин;
· отношение T/QRS более 0,15 встречается как эпизод, т. е. продолжается менее 10 мин.
ST анализ
| ST \ КТГ
| Нормальная КТГ
| Сомнительная КТГ
| Патологическая КТГ
| Претерминальная КТГ
|
| Эпизодический подъем T/QRS
| - Обычное ведение
- Постоянные наблюдения
| >0.15
| >0.10
| Срочное родоразрешение
|
| Подъем исходного уровня T/ QRS
| >0.10
| >0.05
|
| Двухфазный ST
| 3 зарегистриро-ванных ST события
| 2 зарегистриро-ванных ST события
|
5. Методика измерения концентрации pH и лактата и верификации гипоксии. Забор крови из предлежащей части плода (головки) для (1а).
Показания: Регистрация сомнительного типа кривой КТГ и наличие одного и более факторов риска развития асфиксии плода;
Необходимые условия:
- отсутствие плодного пузыря,
- раскрытие шейки матки 2 см и более,
- наличии подписанного информированного согласия.
Противопоказания для взятия пробы из предлежащий части плода:
- ВИЧ,
- инфекционный гепатит,
- простой герпес в активной стадии,
- наличие или подозрение на гипокоагуляцию у плода.
Техника выполнения:
1. Подготовить к исследованию анализатор лактата – вставить тест-полоску.
2. Предлежащая часть плода должна быть визуализирована при помощи амниоскопа и участок забора тщательно просушен для удаления примесей крови, слизи и околоплодных вод. ПРИМЕЧАНИЕ: в околоплодных водах концентрация лактата крайне высокая, что может привести к ложноположительным результатам исследования.
4. Подготовленный участок кожи надсекают скальпелем.
5. Собрать кровь в микрокапилляр (достаточно его заполнения на 5 мм).
6. Перенести кровь из микрокапилляра на невпитывающую поверхность (используй упаковку от скальпеля). Край тест-полоски приложить к капле крови. ПРИМЕЧАНИЕ: Кровь нельзя переносить непосредственно из микрокапилляра на тест-полоску.
7. При приемлемом качестве пробы, анализатор подает звуковой сигнал. Анализ результата занимает 10 секунд
Методика определения лактата характеризуется лучшей воспроизводимостью в сравнении с исследованием рН, что связано, главным образом, с меньшим количеством требуемой для выполнения анализа крови. В результате, как взятие пробы, так и лабораторное исследование, требуют существенно меньших временных затрат, что делает методику более приемлемой как для роженицы, так и для персонала. Также не обнаружено достоверных различий в частоте оперативного родоразрешения, низкой оценки по Апгар на пятой минуте и необходимости перевода новорожденного в отделение интенсивной терапии при различных методах оценки состояния плода во время родов. Однако, как считают исследователи, определение лактата более перспективно, так как в этой группе они смели отследить тенденцию к снижению частоты ацидоза у новорожденных.
Вероятное ограничение исследования – отсутствие в сравнительно большом числе наблюдений данных о кислотно–основном состоянии крови в артерии пуповины при рождении в группе с интранатальным определением рН.
По мнению авторов, нецелесообразно использовать комбинацию двух методов – определение рН и лактата в пробе крови из предлежащей головки плода. Это приведет к увеличению количества инвазивных вмешательств и неоправданному росту оперативного родоразрешения без существенного снижения частоты метаболического ацидоза при рождении.
Уровень лактата:
- Нормальный уровень <4,2 ммоль/л;
- Преацидоз 4,2 – 4,8 ммоль/л;
- Ацидоз >4,8 ммоль/л.
В случае установления состояния преацидоза рекомендуется повторное взятие крови из предлежащей головки через 20 – 30 минут, при условии отсутствия других показаний для экстренного оперативного родоразрешения.
Показатели рН:
- Нормальные значения: 7.25 - 7.35;
- Сомнительные: 7.20 - 7.25;
- Гипоксия плода: <7.2.
При подозрении на гипоксию плода необходимо взять кровь из предлежащей головки плода для диагностики наличия или отсутствия ацидоза у плода. pH менее 7,2, но более 7,05 свидетельствует о преацидозе плода, а pH менее 7,05 считается патологическим и требующим немедленного родоразрешения.
VII. КРИТЕРИИ ДИАГНОСТИКИ ГИПОКСИИ ПЛОДА
Диагноз угрожающая гипоксия плода выставляется на основании:
- Наличие примеси мекония в околоплодных водах и наличием одного и более факторов риска развития асфиксии плода (при головном предлежании);
- При сочетании сомнительного типа кривой и наличием одного и более факторов риска развития асфиксии плода.
Диагноз начавшаяся гипоксия плода выставляется на основании:
- При регистрации патологического типа кривой КТГ;
- Сочетание сомнительного типа кривой КТГ и примеси мекония в околоплодных водах (при головном предлежании);
- При определении лактата предлежащей части плода более 4,2 ммоль/л или pH менее 7,2;
VIII. КОРРЕКЦИЯ ГИПОКСИИ ПЛОДА В РОДАХ.
1. При подозрении на прижатие пуповины рекомендуется смена положения женщины. Так же при положении на спине происходит сдавление маткой брюшной аорты и нижней полой вены, нарушая кровоток.
2. Ингаляция увлажненным кислородом в течение 30 минут активируют метаболические процессы в организме матери и фетоплацентарной системе, улучшая оксигенацию плода.
3. Улучшение маточно-плацентарного кровотока достигается введением токолитиков (бета-адреномиметиков, антагонистов окситоцина, антагонисты кальция) – в виде внутривенной инфузии с целью токолиза.
Список рекомендуемой литературы
1. Fetal Health Surveillance: Antepartum and Intrapartum Consensus Guideline (2007)
2. Fetal Health Surveillance: Antepartum and Intrapartum Consensus Guideline (2009)
3. Recommendations and Guidelines for perinatal medicine (2007)
4. Клинические акушерские протоколы (Институт здоровья семьи, проект «Мать и дитя» 2009)
5. Руководство по практическому акушерству (Серов В.Н. 2014)
6. Акушерство (Национальное руководство под редакцией Кулакова В.Н. 2009)
7. Алгоритмы и тактика ведения патологических родов. (Е.В.Мозговая, В.В.Абрамченко, Т.У.Кузьминых, 2009)
8. Determination of pH or lactate in fetal scalp blood in management of intrapartum fetal distress: randomized controlled multicentre trial. BMJ. June, 2008;
9. National Collaborating Centre for Women's and Children's Health, Clinical Guideline 190, 2014
10. Alfirevic Z, Devane D, Gyte GM. Continuous cardiotocography (CTG) as a form of electronic fetal monitoring (EFM) for fetal assessment during labour. Cochrane Database Syst Rev. 2013 May 31;5:CD006066.
11. Применение кардиотокографии в родах, применение метода stan в родах, лактат-тест крови из предлежащей части плода - алгоритм действий во время родов. О.Н. Вихарева, О.Р. Баев, А.В. Михайлов 2014.
12. Неотложные состояния в акушерстве. (Айламазян Э.К. 2014)
Ответственный исполнитель: Главный врач Перинатального центра, к.м.н. Ли О.А.









