Нейтрофилез имеет диагностическое значение при следующих состояниях:
· инфекции - бактериальные, микозы, спирохетозы, риккетсиозы, некоторые вирусные (бешенство, клещевой энцефалит, эпидемический энцефалит);
· воспалительные процессы -- ревматизм, ревматоидный артрит, повреждение тканей, ишемический некроз, панкреатит, миозит;
· интоксикации - сахарный диабет, уремия, эклампсия, некроз печеночных клеток и др.;
· болезни крови и онкологические заболевания - хронический миелолейкоз, истинная полицитемия, состояние после спленэктомии, гемолитическая анемия, злокачественные опухоли с метастазами, лимфогранулематоз;
· психическое и эмоциональное возбуждение - под действием боли, холода, в стрессовых ситуациях.
Появление незрелых нейтрофилов (большого количества па-лочкоядерных нейтрофилов, метамиелоцитов, миелоцитов) в крови носит название нейтрофильного сдвига влево. Его выраженность отражает тяжесть патологического процесса. При многих тяжелых инфекциях, септических и гнойных процессах лейкоцитарная формула изменяется за счет увеличения количества палочкоядерных нейтрофилов, метамиелоцитов и миелоцитов. Такой ядерный сдвиг влево встречается, в частности, при ангинах, остром аппендиците, холецистите, тяжелых формах пневмоний, активном туберкулезе, абсцессе легкого, гнойном менингите, дифтерии, сепсисе. Сдвиг лейкоцитарной формулы влево свидетельствует об острой фазе воспаления.
Сдвиг лейкоцитарной формулы вправо (увеличение количества сегментоядерных нейтрофилов) наблюдается при хронических бактериальных инфекциях или в стадии выздоровления острых инфекций.
Лимфоцитоз - увеличение числа лимфоцитов в крови более 3,5 Г/л (абсолютный лимфоцитоз) либо больше 40 % у детей старше 5 лет (относительный лимфоцитоз).
Абсолютный цитоз - увеличение количества клеток в единице объема.
Относительный цитоз - увеличение процентного содержания клеток.
Остановимся на этих понятиях подробнее на примере лимфоцитоза, который может быть как абсолютным, так и относительным.
У здоровых детей после 5 лет содержание в крови лимфоцитов составляет около 30% при абсолютном количестве лейкоцитов 5-10 109/л.
Допустим, у ребенка 10-ти лет в крови имеется 8 Г/л лейкоцитов, из них - 30% - лимфоциты. Можно посчитать абсолютное количество лимфоцитов, используя пропорцию:
8 Г/л - 100%
X - 30%
X = (30x8) / 100 = 240 / 100 = 2,4 109/л.
То есть, из 8 Г/л лейкоцитов лимфоциты составляют 2,4 Г/л.
Допустим, ребенок заболел инфекционным мононуклеозом, при котором повысилось общее количество лейкоцитов до 16 Г/л, а процентное содержание лимфоцитов достигло 50%.
Нетрудно посчитать общее количество лимфоцитов:
16 Г/л - 100%
X - 50%
X = (50x16) / 100 = 800 / 100 = 8,0 109/л
То есть, из 16 Г/л лейкоцитов лимфоциты составляют 8,0 Г/л.
При этом произошло не только процентное увеличение лимфоцитов (до 50%), что мы называем лимфоцитозом, но и абсолютное увеличение количества лимфоцитов в единице объема - с 2 400 000 000 до 8 000 000 000 в литре. И поэтому такой лимфоцитоз мы называем абсолютным.
Допустим, ребенок заболел острой респираторной вирусной инфекцией, и уровень лейкоцитов снизился до 4,0 Г/л, а процентное содержание лимфоцитов также достигло 50%.
Считаем общее количество лимфоцитов в данном случае:
4 Г/л - 100%
X - 50%
X = (50x4) / 100 = 200 / 100 = 2,0 109/л.
То есть, из 4 Г/л лейкоцитов лимфоциты составляют 2,0 Г/л. Но перед болезнью их количество было 2,4 Г/л, что составляло 30 % от общего количества. На фоне ОРВИ процентное содержание лимфоцитов увеличилось до 50 % (что мы также называем лимфоцитозом), но абсолютное количество клеток в единице объема не только не увеличилось, но даже уменьшилось с 2 400 000 000 до 2 000 000 000. Поэтому такой лимфоцитоз называется относительным - увеличивается только относительная величина - проценты, но не абсолютная - количество клеток в единице объема.
Лейкоциты: 8 Г/л 16 Г/л 4 Г/л
Лимфоциты: 30% 50% 50%
Цитоз: норма абсолютныйотносительный
Относительный лимфоцитоз может быть вирусных инфекциях (лейкопения с относительным лимфоцитозом), а также при всех заболеваниях, сопровождающихся снижением количества гранулоцитов.
Абсолютный лимфоцитоз наблюдается как физиологический в младшем детском возрасте и в фазе выздоровления при острых инфекциях (лимфоцитарная, или вторая защитная, фаза), а также при физической нагрузке, во время менструации.
Лимфоцитоз имеет диагностическое значение при следующих заболеваниях:
· инфекции (инфекционный мононуклеоз, грипп, корь, вирусный гепатит, краснуха, цитомегаловирусная инфекция, коклюш, токсоплазмоз, туберкулез, туляремия);
· болезни крови (хронический лимфолейкоз, апластическая анемия, агранулоцитоз, лимфосаркома).
Лимфопения. Снижение числа лимфоцитов в крови -- лимфопения (острая или хроническая) - обычно возникает вследствие нарушений развития лимфоидной системы, торможения лимфоцитопоэза, ускоренной гибели лимфоцитов. Лимфопения появляется при острых инфекционных заболеваниях, сопровождающихся значительным усилением гранулоцитопоэза (при этом почти всегда бывает относительная лимфопения), и при хронических инфекциях.
Абсолютная лимфопения характерна для иммунодефицитных состояний (врожденных и приобретенных) - агаммаглобулинемии швейцарского типа, ретикулярной дисгенезии, иммунодефицита с тимомой, синдрома Ди Джорджи, СПИДа. Лимфопения возникает при лимфогранулематозе (на фоне лейкоцитоза, нейтрофилеза), лейкозе, множественной миеломе, воздействии ионизирующей радиации, проведении кортикостероидной терапии, хронических заболеваниях печени, состояниях, сопровождающихся тяжелыми отеками или потерей лимфоцитов через кишечник.
Геморрагический синдром - повышенная кровоточивость в виде кровотечений из слизистых, появление кровоизлияний в кожу и суставы, желудочно-кишечные кровотечения и т.д. В клинической практике выделяют пять типов кровоточивости.
1. Гематомный тип. При данном типе кровоточивости определяются обширные кровоизлияния в подкожную клетчатку, под апоневрозы, в серозные оболочки, в мышцы и суставы с развитием деформирующих артрозов, контрактур, патологических переломов. Наблюдаются профузные посттравматические и послеоперационные кровотечения. Выражен отсроченный характер кровотечений, т.е. спустя несколько часов после травмы. Гематомный тип кровоточивости характерен при поражении плазменного звена гемостаза (при гемофилии).
2. Петехиально-пятнистый или микроциркуляторный тип. Данный тип кровоточивости характеризуется петехиями (точечные кровоизлияния до 1-2мм), экхимозами (кровоизлияния более 5 мм) на коже и слизистых оболочках, спонтанными или возникающими при малейших травмах кровотечениями: носовыми, десневыми, маточными, почечными. Микроциркуляторный тип наблюдается при поражении тромбоцитарного звена гемостаза (тромбоцитопениях и тромбоцитопатиях).
3. Смешанный тип (микроциркуляторно-гематомный). Характеризуется данный тип сочетанием двух вышеописанных форм и некоторыми особенностями: преобладает микроциркуляторный тип, гематомный тип выражен незначительно (кровоизлияния преимущественно в подкожную клетчатку).
4. Васкулитно-пурпурный тип обусловлен экссудативно-воспалительными явлениями в микрососудах на фоне иммуноаллергических и инфекционно-токсических нарушений. Геморрагический синдром представлен симметрично расположенными, преимущественно на конечностях в области крупных суставов, элементами, четко отграниченными от здоровой кожи, выступающими над ее поверхностью, представленными папулами, волдырями, пузырьками, которые могут сопровождаться некрозом и образованием корочек.
5. Ангиоматозный тип характерен для различных форм телеангиэктазий. При этом типе кровоточивости нет спонтанных и посттравматических кровоизлияний в кожу, подкожную клетчатку и другие органы, но имеются повторные кровотечения из участков ангиоматозно измененных сосудов - носовое, кишечное, реже - гематурия и легочные.
Клиническое выделение этих вариантов кровоточивости позволяет определять комплекс лабораторных исследований, необходимых для уточнения диагноза или причины геморрагического синдрома.
Геморрагический васкулит - болезнь Шенлейна-Геноха (J.L. Schönlein, нем. врач, 1793--1864; Е.Н. Henoch, нем. педиатр, 1820--1910).
В основе болезни лежит повреждение стенок мелких сосудов комплексами антиген-антитело, сопровождающееся гиперергическим воспалением и нарушением сосудистой проницаемости. Заболевание развивается спустя 1 - 3 недели после воздействия провоцирующего фактора (проявления аллергии, инфекционные заболевания, введение вакцин, сывороток, препаратов крови).
При объективном обследовании определяются:
· геморрагический синдром: кровоизлияния в кожу, симметричные на разгибательных поверхностях, чаще в области крупных и средних суставов, субсерозные в стенку кишечника, реже в другие органы; кровотечения чаще кишечные;
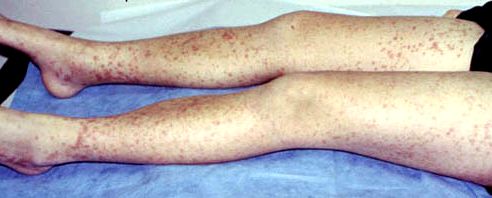
· синдром анемии: в тяжелых случаях бледность кожи и слизистых;
· абдоминальный синдром: боли в животе, приступообразного характера, напряжение мышц брюшной стенки, кровь в стуле, рвота;
· суставной синдром: припухлость, болезненность и другие признаки воспаления, чаще в коленных и голеностопных суставах.
При лабораторном обследовании определяются:
· явления гиперкоагуляции (свертываемость крови < 5 мин, время рекальцификации плазмы < 90 сек, повышение толерантности плазмы к гепарину < 20 сек., количество фибриногена > 110%).
· снижение эритроцитов и гемоглобина, нейтрофильный лейкоцитоз, увеличение СОЭ.
Болезнь Верльгофа (хроническая иммунопатологическая тромбоцитопеническая пурпура) впервые описана в 1735 немецким врачом P. G. Werlhof. Это хроническое волнообразно протекающее заболевание, представляющее собой первичный геморрагический диатез, обусловленный количественной и качественной надостаточностью тромбоцитарного звена гемостаза. Характеризуется тромбоцитопенией и обязательным присутствием антитромбоцитарных аутоантител, что приводит к разрушению тромбоцитов в кровеносных сосудах и селезенке. Прежнее название болезни - идиопатическая (от греч. idios - собственный, особый и pathos - страдание - имеющий неизвестную причину) тромбоцитопеническая пурпура (ИТП) - в настоящее время употребляется в случаях, когда аутоаллергическая природа заболевания не доказана.
В основе болезни лежит снижение количества тромбоцитов, которое обусловлено генетической предрасположенностью и возникает вследствие нарушения созревания мегакариоцитов и образования тромбоцитов. Кроме того, в последнее время все большее значение придается иммунологическим факторам, которые способствуют образованию антител к тромбоцитам.
Чаще возникает у детей 3 - 6 лет, болеют чаще девочки. Провоцирующими факторами могут быть инфекционные заболевания, прививки, медикаментозные препараты.
При объективном обследовании определяются:
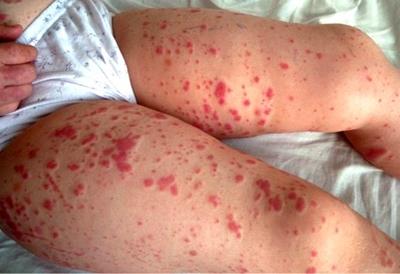
· геморрагический синдром:
· кожные высыпания полиморфные (возможно наличие петехий, пурпуры, экхимозов);
· полихромные (разные по цвету, что связано с неодновременным их появлением);
· несимметричные геморрагии,
· возникающие спонтанно (нередко появляются ночью во сне);
Образно внешний вид ребенка при болезни Верльгофа сравнивают со «шкурой леопарда».

· кровотечения: желудочно-кишечные, из лунки удаленного зуба, из глаз - симптом «кровавых слез», у девочек пубертатного возраста мено- и метроррагии;
· кровоизлияния на слизистых, чаще полости рта;
· синдром анемии: бледность кожи и слизистых;
· гепатолиенальный синдром: увеличение селезенки у половины больных, реже - увеличение печени;
· положительные пробы на резистентность капилляров (жгута, щипка, молоточковая).
При лабораторном обследовании определяются:
· тромбоцитопения (< 170 000 Г/л);
· удлинение времени кровотечения по Дуке (> 4мин);
· недостаточная ретракция кровяного сгустка (< 0,5);
· в миелограмме: гиперплазия мегакариоцитарного ростка.









