ГОУ СПО
Тольяттинский медицинский колледж
Электронная версия лекций по дисциплине
«Здоровый человек и его окружение»
Специальности: Лечебное дело
Акушерское дело
Сестринское дело
Преподаватель Жучкова Т.Ф.
Раздел 2 «Здоровые женщины и мужчины»
Лекция № 1 (11)
Тема: «Анатомо-физиологические особенности репродуктивной системы в зрелом возрасте»
Вопросы:
АФО мужской половой системы
АФО женской половой системы
Менструальный цикл
Предменструальный синдром (ПМС)
Продолжение рода у человека может быть обеспечено лишь нормальной функцией репродуктивной системы двух особей: мужского и женского пола. В развитии половых реакций участвует все тело. При стимуляции половых органов человека в возникновении приятных ощущений вовлекается весь организм, включая мозг, железы и кожу. Центральное место в развитии сексуальных ощущений принадлежит половым гормонам, а также внутренним и наружным половым органам.
Пол – морфофункциональная характеристика организма, обобщающая его специфические и репродуктивные особенности. Особенности, использующиеся для различия пола у конкретного человека, называются половыми признаками. Различают первичные и вторичные половые признаки. Первичные половые признаки развиваются внутриутробно, вторичные – в период полового созревания. Под первичными половыми признаками понимают строение половых органов данного пола. Различают наружные и внутренние половые органы.
Наружные половые органы. Лобок и половые губы.
Лобок -область, богатая подкожно-жировой клетчаткой и в половозрелом возрасте покрыта волосами. Лобок, разделяясь надвое и, загибаясь назад, переходит в две большие (наружные) половые губы. Между большими половыми губами располагается половая щель. Ее внутренняя часть образована двумя кожными складками, имеющими вид слизистой оболочки, называемыми (внутренними) половыми губами.
Структура преддверья влагалища. Клитор – высокочувствительный орган, который по своему строению аналогичен половому члену, находится в переднем углу половой щели, состоит из двух пещеристых тел, богато снабжающихся сосудами и нервными сплетениями. Под клитором находится небольшое отверстие мочеиспускательного канала, через которое выводится моча. Отверстие влагалища расположено в задней части преддверия.
Внутренние половые органы.
 Влагалище – мышечно-фиброзная трубка длиной 8-10 см. Располагается в полости малого таза. Стенки влагалища состоят из слизистой оболочки, мышечного слоя и окружающей клетчатки. Служит во время родов проходом для плода, а также каналом, через который выводятся ежемесячные менструальные выделения. Во время полового возбуждения влагалище расширяется, его стенки начинают секретировать смазывающую жидкость. Отверстие влагалища частично закрыто тонкой соединительной перегородкой – девственной плевой, которая надрывается при первом половом акте и сопровождается небольшим кровотечением. Девственная плева разделяет наружные и внутренние половые органы.
Влагалище – мышечно-фиброзная трубка длиной 8-10 см. Располагается в полости малого таза. Стенки влагалища состоят из слизистой оболочки, мышечного слоя и окружающей клетчатки. Служит во время родов проходом для плода, а также каналом, через который выводятся ежемесячные менструальные выделения. Во время полового возбуждения влагалище расширяется, его стенки начинают секретировать смазывающую жидкость. Отверстие влагалища частично закрыто тонкой соединительной перегородкой – девственной плевой, которая надрывается при первом половом акте и сопровождается небольшим кровотечением. Девственная плева разделяет наружные и внутренние половые органы.
Матка – полый грушевидный мышечный орган длиной 7-8 см. В период половой зрелости в слизистой оболочке матки совершаются циклически повторяющиеся изменения, создающие благоприятные условия для наступления беременности. В период беременности в матку имплантируется оплодотворенная яйцеклетка и развивается плод. Часть матки, обращенная во влагалище, называется шейкой матки. Канал шейки матки содержит слизистую пробку, которая препятствует проникновению внутрь матки микроорганизмов.
Маточные трубы с обеих сторон огибают матку, имеют длину 10-12 см. В ампулярном отделе маточных труб происходит встреча сперматозоида и яйцеклетки, т.е. происходит оплодотворение яйцеклетки.
Яичники – парные половые железы. В период половой зрелости в них ежемесячно происходит процесс созревания яйцеклетки (женской половой клетки) и выход ее в брюшную полость и выработка гормонов. В яичнике вырабатываются 2 гормона: фолликулин и прогестерон. Фолликулин вырабатывается клетками фолликулярного эпителия. Он относится к эстрогенным гормонам, которые обуславливают женское телосложение и появление вторичных половых признаков. Способствует росту мускулатуры матки и разрастанию в ней эпителия. Прогестерон вырабатывается желтым телом яичника. Способствует подготовке эндометрия к фазе секреции, а во время беременности способствует укреплению плодного яйца в слизистой матки и понижает возбудимость мускулатуры матки, подготавливает молочные железы для вскармливания ребенка.
Регуляция менструального цикла.Овогенез.
Под воздействием гонадотропин-релизинг-фактора (ГРФ), вырабатываемого в гипоталамусе, в гипофизе вырабатывается большое количество гормонов, регулирующих менструальный цикл.
Менструальный цикл – это циклические (периодические) физиологические изменения в яичнике, матке и других железах внутренней секреции под действием ЦНС. Продолжительность менструального цикла составляет примерно 28 дней. Визуальным результатом менструального цикла является менструация – это ежемесячное выделение крови из матки, которое длится 3-5 дней. Первая менструация (менархе) начинается в 12-14 лет и устанавливается в течение года. Количество отделяемой крови 100-150 мл, менструация может сопровождаться незначительными тянущими болями внизу живота и поясницы. Время наступления первой менструации зависит от климатических, социальных условий, условий быта, питания, труда и т.д.
Изменения, происходящие в матке, называют маточным циклом. Под действием ФСГ в матке происходит 4 фазы.
1 фаза – десквамация (отторжение) эпителия функционального слоя слизистой матки – это и есть менструация.
2 фаза – регенерация (восстановление) функционального слоя слизистой матки, которое заканчивается к 7-му дню от начала менструации.
3 фаза – пролиферации (разрастания) слизистого слоя матки – длится в среднем 7-10 дней. Эти фазы занимают половину менструального цикла.
4 фаза – фаза секреции готовит матку к беременности. Она занимает вторую половину менструального цикла. Если оплодотворения не произойдет, то наступает менструация. Фаза секреции происходит под действием лютеотропного гормона (ЛТГ)
. 

Изменения, происходящие в яичнике, называются яичниковым циклом. Он делится на 3 фазы.
1. Фолликулиновая фаза – фаза развития фолликула, происходит под действием ФСГ и длится половину менструального цикла. В этой фазе в яичниках вырабатывается гормон фолликулин – женский половой гормон.
Овогенез – в яичниках в корковом слое расположены половые клетки (овоциты), заключенные в фолликулы разной степени развития. В каждом менструальном цикле в одном из яичников начинается активный рост 10-15 фолликулов. Вокруг каждого овоцита в этих фолликулах разрастаются ткани, которые обладают способностью синтезировать эстрогены, а за счет эстрогенов растет фолликул. Из 10-15 фолликулов овулирует только один. Овоцит в нем изолируется за счет блестящей оболочки, возникает полость, в ней накапливается фолликулярная жидкость, и формируется яйценосный бугорок. 
2. Фаза овуляции – разрыв зрелого фолликула и выход яйцеклетки в брюшную полость, где она захватывается фимбриями ампулярного отдела маточной трубы. Эта фаза проходит в середине менструального цикла под действием лютеинизирующего гормона (ЛГ).
3. Фаза развития желтого тела. На месте разорвавшегося фолликула созревает желтое тело яичника под действием ЛГ и начинает вырабатываться гормон прогестерон. Если наступает беременность, то желтое тело продолжает свое развитие. Если наступит менструация, то желтое тело получает обратное развитие, и на его месте образуется рубец.
Некоторые женщины во время менструации испытывают значительный дискомфорт. Он может наблюдаться до менструации в виде предменструального синдрома (ПМС), или во время менструации – при дисменорее.
ПМС могут сопровождать физические, эмоциональные и поведенческие симптомы.
Физические симптомы: головная боль, вздутие живота, запор, утомление, отечность, нагрубание молочных желез.
Эмоциональные симптомы: тревога, враждебность, подозрительность, депрессия, раздражительность и неустойчивость настроения.
Поведенческие симптомы: обжорство, увеличение потребления алкоголя, жесткость по отношению к себе и другим, слезливость.
Термин «дисменорея» обозначает состояние сильного дискомфорта, возникающее во время менструации: сильные боли внизу живота, диарея и тошнота.
Гигиена менструального цикла. Во время менструации необходимо 2-3 раза в сутки чистыми руками обмывать половые органы теплой кипяченой водой. Необходимо пользоваться гигиеническими прокладками, которые меняются по мере загрязнения. Нужно следить за правильной работой кишечника. В менструальный период необходимо избегать охлаждения тела, резких движений, утомления и контакта с инфекционными больными.
Не следует употреблять острую пищу, спиртные напитки, которые усиливают менструальные кровотечения, принимать ванну и иметь половые сношения.
Если менструация сопровождается болями, чрезмерной потерей крови и другими болезненными явлениями, то девушке следует посетить врача акушера-гинеколога.
Лекция № 2 (12)
Тема: «Планирование семьи. Современные методы контрацепции»
Вопросы:
Планирование семьи
Методы контрацепции
Прерывание беременности
1. Планирование семьи. В 1994 г. была разработана и принята Федеральная (Президентская) программа «Дети России», одним из разделов этой программы является «Планирование семьи». Планирование семьи – это государственная программа по охране репродуктивного здоровья населения. В 1994 г. было открыто 214 центров по планированию семьи. Это самостоятельные организации и рассчитаны на все категории женщин и мужчин, на подростков в период полового созревания.
Основные направления работы службы «Планирования семьи»:
· половое воспитание и просвещение подростков
· пропаганда здорового образа жизни
· профилактика нежелательной беременности
· борьба с абортами
· профилактика инфекций, передающихся половым путем (ИППП и СПИДа)
· пропаганда методов контрацепции
Основными методами работы являются: санитарно-просветительная и консультативная помощь. В центрах работают акушеры-гинекологи, сексологи, сексопатологи, анрологопсихологи. Центры решают проблемы семьи, подростков, женщин и мужчин. Специалисты Центров ведут большую санитарно-просветительную работу через СМИ, проводят беседы в ВУЗах, СУЗах, в учреждениях и на предприятиях. Центры снабжаются специальной литературой, распространяемой бесплатно.
Медицинские работники участвуют в половом воспитании и сексуальном образовании детей и подростков, что помогает сохранить их здоровье, подготовить к будущей семейной жизни.
Медицинские работники пропагандируют здоровый образ жизни, знакомят пациентов с гигиеной в различные возрастные периоды.
Рассказывают о планировании семьи, т.е. о рождении детей по желанию, а не по случайной связи. Большую роль в этом играет пропаганда противозачаточных средств. Контрацепция делает интимную жизнь более гармоничной, устраняет ненужные волнения и ожидания. Решение о применении метода контрацепции принимается после консультации со специалистом.
2. Методы контрацепции известны с давних времен. Использование современных методов контрацепции, несмотря на их недостатки, способствуют сохранению здоровья женщины и снижению материнской заболеваемости и смертности. Имеются разнообразные способы предупреждения беременности, что позволяет индивидуализировать их выбор с учетом общего состояния организма, своеобразия протекания физиологических процессов, строения половой сферы и особенностей половой жизни. Прежде чем решиться на тот или иной метод контрацепции, необходимо посоветоваться с врачом.
Механические средства: мужской презерватив, женский шеечный колпачок, диафрагма и противозачаточная губка.
Презерватив представляет собой пленочную резиновую оболочку, надеваемую перед коитусом (половым сношением) на половой член в состоянии эрекции, что предотвращает от попадания спермы во влагалище и ИППП.
Правильное использование презерватива предполагает 3 момента:
· повторное использование одного презерватива недопустимо;
· нельзя плотно натягивать на головку полового члена, надо оставлять свободное пространство;
· при извлечении полового члена необходимо, чтобы презерватив не соскочил и не остался во влагалище.
Шеечные колпачки Кафка имеют вид наперстка, их надевают на шейку матки. Размер колпачка подбирается врачом-гинекологом. Колпачок может быть установлен на сутки и не нуждается в смене при повторном сношении. В течение 8 часов после полового сношения колпачок снимать нельзя.
Диафрагма представляет собой куполообразный резиновый колпачок с гибким ободком. Ее вводят во влагалище, так, чтобы она покрывала шейку матки. Размер диафрагмы подбирается гинекологом. Диафрагму можно ввести за 6 часов предполагаемого коитуса и нельзя оставлять во влагалище более 24 часов.
Противозачаточная губка – это мелкая одноразовая полиуритановая губка, пропитанная таким количеством спермицидов, которое предохраняет от беременности в течение 24 часов. Перед введением она должна быть влажной и мыльной. Ее нельзя извлекать после коитуса в течение 6 часов и оставлять больше 24 часов.
Внутриматочные средства (спирали). Их более 20 видов. Вводятся в полость матки врачом и могут оставаться в ней в течение 5-6 лет, никак не мешая сексуальной жизни. Одни являются механическим препятствием на пути сперматозоидов, другие (спираль Мирена) содержат капсулу с гормоном прогестероном, который сгущает слизь в матке и препятствует проникновению сперматозоидов в маточные трубы. Вторым важным свойством спирали Мирена – это утолщение эндометрия и прекращение кровотечений при определенных состояниях эндометрия. При желании иметь ребенка, спираль легко и безболезненно удаляется врачом. Постановка спиралей рекомендуется рожавшим женщинам через 6 недель после родов, не рожавшим не рекомендуют из-за возможной внематочной беременности.
Хирургические способы контрацепции. Они направлены либо на создание препятствия продвижения яйцеклетки по трубам (перевязка труб), либо на недопущение излития мужского семени (перевязка семявыносящего протока). Применяется после врачебного обследования супругов, когда устанавливается противопоказание к наступлению беременности (врожденные и наследственные заболевания) или по желанию супругов больше не иметь детей (возраст старше 40 лет и наличие 2-3 детей).
Гормональные средства контрацепции. Пользуются большой популярностью из-за простоты их использования. Применяются в виде таблеток или вагинальных колец. Число используемых препаратов постоянно растет. Однако их применение может вызвать у некоторых женщин побочную реакцию: тошноту, рвоту, головокружение, увеличение массы тела, ослабление либидо (сексуального влечения), нарушение менструального цикла. Контрацептивный результат равен примерно 98%. Контрацептивный эффект достигается следующим образом:
· торможение овуляции (ановуляция)
· влияние на яичники или на слизистую оболочку матки
· изменение характера слизи канала шейки матки
· изменение прохождения яйцеклетки через маточные трубы.
Но при обильных менструальных кровотечениях, диабете, варикозном расширении вен их применение не рекомендуется.
Спермицидные средства. Это химический метод контрацепции. Они лишают сперматозоиды подвижности. Спермициды изготавливаются в разных формах: в виде пены, суппозиториев, паст и гелей. Средство вводится глубоко во влагалище перед коитусом за 10-15 мин. Но они не гарантируют 100% эффекта (при интенсивном и длительном половом акте, и если у женщины широкое влагалище).
Физиологические методы контрацепции. ЕМПС, измерение температуры влагалища, прерванный половой акт.
ЕМПС – естественные методы планирования семьи основаны на том, что высокая вероятность наступления беременности связана с периодом выхода созревшей яйцеклетки из яичников – 4 дня до и 4 дня после выхода, который обычно приходится на середину менструального цикла. Метод этот не очень надежен, т.к. менструальный цикл может быть нерегулярным, выход яйцеклетки из яичников может произойти позже или раньше, к тому требует от женщины точного ведения менструального календаря.
Для надежности его сочетают с измерением температуры влагалища, которая относительно низка перед выходом яйцеклетки из яичников, а затем повышается в дни благоприятные для зачатия. Но он тоже не точен, т.к. температура может повышаться и по другим причинам.
Самым простым методом является прерванный половой акт, когда половой член выводится из влагалища перед семяизвержением и тогда оно происходит вне влагалища. Это требует от мужчины большого контроля. Но даже если все сделано отлично, сперматозоиды могут попасть во влагалище с секретом, выделяющих смазку желез. Длительно применяемый метод может привести к импотенции у мужчины и хроническим воспалительным заболеваниям женских половых органов.
Круг контрацептивных средств широк, чтобы выбрать подходящий для пары способ. Контрацепция – это проявление ответственности друг к другу и к будущим детям.
Лекция № 3 (13)
Признаки беременности
Общий режим беременной
Признаки беременности.
Предположительные признаки: изменение аппетита, вкуса и обоняния. Может быть тошнота, рвота по утрам, слабость, недомогание, раздражительность и плаксивость.
Вероятные признаки: прекращение менструации, увеличение молочных желез, синюшная окраска слизистой влагалища и шейки матки. Положительные биологически и иммунологические реакции на беременность (тесты на беременность).
Достоверные признаки беременности: прощупывание частей плода, выслушивание сердцебиения плода, ощущение шевеления плода, данные рентгенологического и ультразвукового исследований, ЭКГ,ФКГ.
Общий режим беременной
Здоровая женщина хорошо переносит беременность и полностью сохраняет работоспособность. Однако нарушение режима труда и отдыха, несоблюдение правил личной гигиены и питания могут нарушить нормальное течение беременности.
Общий режим беременной имеет некоторые особенности. Дома и на производстве беременная не должна выполнять работу, связанную с поднятием или переноской большой тяжести, с частыми резкими наклонами туловища и с вынужденным согнутым положением тела. Особенно осторожно должна быть в последние месяцы беременности. Если работа беременной женщины связана с подъемом тяжестей, напряжением мышц, вибрацией, химическими веществами, то с самого начала беременности женщину должны перевести на более легкую работу. Беременная женщина освобождается от труда в ночное и сверхурочное время и командировок. У большинства женщин с начала беременности появляется повышенная потребность в сне, поэтому беременная должна спать не менее 8-9 часов в сутки.
Питание беременной женщины. Правильное питание является важнейшим условием благоприятного течения и исхода беременности и родов. Питаться нужно дробно и, понемногу: 5-6 раз в день. Если тошнота беспокоит по утрам, то 1-й завтрак (чашку чая и хлеб с сыром) лучше принять в постели. Беременная должна есть достаточное количество фруктов, ягод, зелени. Полезны: грейпфруты, киви, яблоки, клюква и моченая брусника. Они богаты витамином С, и хорошо снимают тошноту у беременных. Беременных часто беспокоит изжога и чтобы справиться с ней, необходимо есть понемногу, и после еды нужно походить. Хорошо снимают изжогу минеральная вода и сотовый мед. Ежедневно беременная должна есть белки. Они содержатся в яйцах, нежирных сортах мяса и рыбы и молочных продуктах (молоко, кефир, творог, неострые сыры). Т.к. беременные страдают запорами, то для разгрузки кишечника необходимы: отварная свекла, тыква, чернослив, курага, инжир и каши из цельных круп. Не рекомендуется жареная, жирная и острая пища. Алкогольные напитки, сигареты, кофе и лекарственные препараты исключаются. Во второй половине беременности прибавка в весе не должна превышать 300-350 г в неделю, поэтому сладкие и калорийные продукты ограничивают.
Одежда и обувь. Одежда беременной должна быть удобной, свободной и из натуральных тканей, чтобы кожа лучше дышала. По мере роста груди размер бюстгалтера увеличивается, лучше приобретать с широким поясом и бретельками. Для профилактики растяжения передней брюшной стенке рекомендуется носить бандаж во 2-й половине беременности. Обувь должна быть на удобном широком и низком каблуке. Он делает походку беременной более устойчивой. Перед сном полезно размять и помассировать стопы ног или несколько раз в день пальцами ног поднять с пола карандаш, что снимет напряжение и усталость ног.
Уход за зубами. Во время беременности беременная женщина должна регулярно посещать зубного врача, начиная с первых месяцев беременности. Больные зубы надо лечить. Распространенное мнение, что лечение во время беременности может способствовать наступлению выкидыша или преждевременных родов, неверно. Беременная женщина, не следящая за своими зубами, может недосчитаться к концу беременности одного или нескольких зубов.
Гигиена тела. Беременные женщины легко потеют, поэтому гигиенический уход за телом способствует улучшению кожного дыхания и выведению с потом вредных для организма продуктов обмена веществ. На загрязненной коже легко образуются опрелости и гнойнички, поэтому необходимо ежедневно тщательно мыть кожу горячей водой с мылом, а в жаркое время года несколько раз в день. Для этой цели лучше пользоваться душем. Ванна беременным женщинам противопоказана. Беременная женщина должна особенно тщательно соблюдать чистоту наружных половых органов. Подмываться рекомендуется 2 раза в день – утром и вечером – теплой кипяченой водой под текучей струей воды, спереди назад (от влагалища к прямой кишке). Для такого туалета должно быть выделено отдельное полотенце. До и после подмывания необходимо тщательно вымыть руки.
Подготовка молочных желез. Молочные железы, особенно соски должны быть готовы к вскармливанию ребенка грудью. После первых прикладываний ребенка к груди, могут появиться трещины, через которые легко проникают микробы, вызывая воспаление молочных желез – мастит. Нарушается вскармливание ребенка: оно становится болезненным и затруднительным для матери. Поэтому во второй половине беременности соски готовятся способом, рекомендованным врачом. Целесообразно ежедневно обмывать молочные железы и соски теплой водой с мылом, а затем осторожно обтереть их досуха мохнатым полотенцем. При втянутых и плоских сосках рекомендуют вытягивать сосок по направлению к верхушке, осторожно захватив его двумя пальцами. Перед тем как массировать сосок необходимо тщательно вымыть руки, коротко остричь ногти и сосок посыпать тальком.
Косметика беременной женщины должна быть из натуральных косметических компонентов. Макияж должен быть легким и естественным.
Сексуальные отношения во время беременности. Беременная женщина не должна лишать себя радости супружеской жизни. Но половые сношения во время беременности должны быть ограничены. У большинства женщин в первый триместр снижается либидо, словно природа позаботилась о будущем ребенке. Не рекомендуется половая жизнь в первые 2-3 месяца беременности, т.к. половые сношения могут привести к самопроизвольному аборту. А в последние 2 месяца беременности – из-за опасности занесения патогенной флоры в половые пути женщины.
Физкультура беременных. Способствует закаливанию организма, делает его устойчивым к различным инфекционным заболеваниям, укрепляет мышцы передней брюшной стенки и тазового дна. Под влиянием физкультуры улучшается аппетит, исчезают тошнота и рвота. У беременных, занимающихся физкультурой, роды протекают быстрее и легче, более благоприятно течет послеродовый период и реже встречаются осложнения. Заниматься гигиенической гимнастикой надо всем здоровым женщинам, у которых беременность протекает нормально. Однако это следует делать под руководством грамотного специалиста, т.к. не всякие упражнения могут быть рекомендованы беременным женщинам. Большое значение имеет использование воды, солнца и воздуха. Действие воды на кожу делает организм крепким, устойчивым в отношении заболеваний. Беременным женщинам можно только с разрешения врача, в хорошие теплые дни, в медленно текущих водоемах с температурой воды не ниже 19-20 градусов. В море можно купаться, когда нет прибоя, сильных волн и ветра. Чистый воздух улучшает кровообращение и дыхание человека, поэтому беременной женщине важно как можно дольше бывать на свежем воздухе. Очень полезно беременной ежедневно гулять. Для прогулок надо выбирать относительно ровные места, достаточно озелененные. Очень полезна прогулка перед сном. В комнате, где живет беременная, нельзя разрешать курить. Сон беременной является фактором в профилактике осложнений беременности. Женщина должна ложиться спать и вставать в одни и те же часы. Ужинать не позже чем за 1-2 часа до сна, и спать в хорошо проветриваемой комнате.
5. Методы акушерского обследования беременных. Беременность является функцией целостного организма, поэтому обследование беременной должно быть всесторонним. Выясняют общее состояние беременной, для этого собирают подробный анамнез и проводят объективное обследование.
Анамнез беременной или опрос начинается с паспортной части, затем зарегистрирован брак или нет, если разные фамилии с мужем, то почему. Выясняются условия труда, быта, материальное положение беременной. Какими заболеваниями болела беременная в детстве, и не было ли у нее туберкулеза, венерических заболеваний и гепатита. У беременной спрашивают, не было ли по линии супругов психических заболеваний, гемофилии, эндокринной патологии, мертворождаемости и уродств. Необходимо спросить об операциях и травмах. Собирается аллергологический и эпидемиологический анамнез.
Менструальный анамнез начинается с вопроса о начале менструации, в каком возрасте начались, когда установились, сколько дней бывает менструация, сколько дней длится менструальный цикл, характер менструаций (болезненные, безболезненные, характер боли и время возникновения), количество отделяемой крови (умеренное, скудное, обильное). Надо узнать, когда был первый день последней менструации.
П оловой анамнез. С какого возраста живет половой жизнью, предохраняется или нет, способ предохранения.
Акушерский анамнез собирается очень подробно. Сколько всего было беременностей, сколько родов, сколько абортов, выкидышей. Все беременности выстраиваются в хронологическом порядке по годам. Выясняется вес, рост ребенка, как протекали роды, были ли осложнения. Если у беременной были аборты, то какие они (медицинские, криминальные, сроки, осложнения). При наличии в анамнезе выкидышей, уточняется их причина, срок.
Очень тщательно собирается гинекологический анамнез. Когда, какими заболеваниями болела, состояла ли на диспансерном учете, где и как лечилась, эффект от лечения.
Необходимо уточнить вредные привычки беременной (отношение к алкоголю, курению, наркотикам). В конце опроса выясняется здоровье мужа. Не болел ли он туберкулезом, венерическими заболеваниями, также необходимо узнать о его вредных привычках.
Объективное обследование проводится по органам и системам с участием разных специалистов. Специальное акушерское исследование состоит из наружного и внутреннего акушерского исследования.
Беременным женщинам проводятся гематологические, иммунологические, бактериологические, биохимические, цитологические и другие методы исследования. Применяют рентгенографию (по показаниям), амнеоскопию, амнеоцентез, ультразвук (УЗИ) и др. Производят анализы мочи и крови, исследуют кровь на резус-принадлежность и реакцию Вассермана, на ВИЧ, вирусный гепатит, исследуют выделения из влагалища на гонорею и степень чистоты влагалища, ЭКГ.
Лекция № 4.(14)
Предвестники родов
Периоды родов
Медицинские услуги в родах
Периоды родов.
Период – изгнание плода
Период – последовый.
Лекция № 5 (15)
Основные функции семьи
Этапы семейной жизни
Лекция № 6 -7 (16-17)
Трихомоноз
Гепатит В
Генитальный герпес
Генитальные бородавки
Хламидиоз
Гонорея
Сифилис
Кандидоз
СПИД
Лобковый педикулез
1. Трихомоноз. Возбудителем заболевания является одноклеточный паразит – трихомонада. Она поражает слизистую влагалища и уретры. Инкубационный период (от заражения до клинических проявлений) продолжается от 4 до 20 дней. У женщины появляются беловатые или желтоватые пенистые выделения с запахом гнилой рыбы, которые вызывают зуд и раздражения гениталий.
У мужчин симптомов мало или вообще нет, поэтому они являются носителями этой инфекции, не зная этого.
Осложнения: возможно бесплодие у женщин, больных трихомониазом.
Лечение: «Метронидазол» или «Наксоджин» (Ниморазол), которые применяются внутрь. Если женщина беременна, она должна предупредить об этом врача до лечения.
Профилактика: соблюдение правил безопасного секса.
2. Вирусный гепатит В. Возбудитель заболевания вирус гепатита В, очень устойчивый к дезинфекции. Восприимчивость к вирусу очень высокая. Передается от инфицированного человека при половых контактах, через медицинский инструментарий при недостаточной дезинфекции, внутриутробно ребенку от больной матери или во время родов.
Симптомы заболевания появляются через 9-30 недель (до 180 дней) после заражения. Вялость, тошнота, головная боль, кожная сыпь, боль в животе или в правом подреберье. Позже появляются желтушность кожи, генерализованный зуд, лихорадка, рвота и диарея. Диагноз заболевания подтверждается серологическими и биохимическими анализами крови.
В 10% случаев заболевание переходит в хронический гепатит, цирроз печени или рак печени, что приводит к разрушению клеток печени и к летальному исходу. Для полного выздоровления потребуется несколько недель, а иногда и месяцев. Профилактика: Иммунизация вакциной против гепатита В и соблюдение правил безопасного секса.
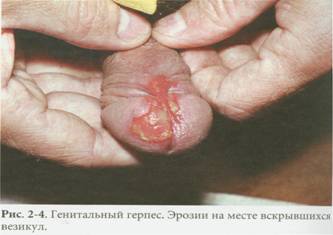 3. Генитальный герпес. Возбудитель – вирус простого герпеса, который поражает кожу тела и гениталий. Симптомы появляются через 4-5 дней после заражения. Недомогание, головная боль, лихорадка, мышечные боли, сопровождаются появлением на половых органах и коже тела группы мелких пузырьков. Пузырьки, вскрываясь, оставляют болезненные эрозии. Если находятся на половых органах, больной ощущает боль и жжение при мочеиспускании. В дальнейшем герпес может рецидивировать. Лечение проводится противовирусными препаратами. Беременные женщины должны сообщить своему врачу о заражении, т.к. вирус может инфицировать ребенка во время родов, вызывая у него пневмонию и поражения нервной системы.
3. Генитальный герпес. Возбудитель – вирус простого герпеса, который поражает кожу тела и гениталий. Симптомы появляются через 4-5 дней после заражения. Недомогание, головная боль, лихорадка, мышечные боли, сопровождаются появлением на половых органах и коже тела группы мелких пузырьков. Пузырьки, вскрываясь, оставляют болезненные эрозии. Если находятся на половых органах, больной ощущает боль и жжение при мочеиспускании. В дальнейшем герпес может рецидивировать. Лечение проводится противовирусными препаратами. Беременные женщины должны сообщить своему врачу о заражении, т.к. вирус может инфицировать ребенка во время родов, вызывая у него пневмонию и поражения нервной системы.
4. Генитальные бородавки или остроконечные кондиломы. Воз  будитель – фильтрующийся вирус папилломы человека, который передается половым путем и вызывает рак половых органов у женщин и мужчин. Симптомы заболевания появляются через несколько недель или месяцев после инфицирования. На слизистой оболочке половых органов, прилегающих участках кожи и в области заднего прохода, образуются одна или несколько безболезненных, мягких бородавок (кондилом), которые склонны к быстрому росту. Они могут сливаться в более крупные образования, напоминающие цветную капусту. Они трудно определяются, если находятся внутри влагалища или в складках слизистой оболочки.
будитель – фильтрующийся вирус папилломы человека, который передается половым путем и вызывает рак половых органов у женщин и мужчин. Симптомы заболевания появляются через несколько недель или месяцев после инфицирования. На слизистой оболочке половых органов, прилегающих участках кожи и в области заднего прохода, образуются одна или несколько безболезненных, мягких бородавок (кондилом), которые склонны к быстрому росту. Они могут сливаться в более крупные образования, напоминающие цветную капусту. Они трудно определяются, если находятся внутри влагалища или в складках слизистой оболочки.
Лечение: кондиломы удаляются врачом при помощи жидкого азота или лазером. После такого лечения кондиломы больше не появляются.
5. Хламидиоз. Возбудителем заболевания является микроорганизм - хламидия, которая поражает половые и мочевыделительные органы. Симптомы заболевания появляются через 1-3 недели после инфицирования. Появляются боль при мочеиспускании, выделения необычного цвета и запаха, кровотечения вне менструации, боль внизу живота и в поясничном отделе. Хламидиоз протекает бессимптомно у 60% женщин и у 30% мужчин. Если ребенок родился от инфицированной матери, у него могут развиться поражение глаз, носоглотки и пневмония.
У женщин хламидии поражают шейку матки и уретру. При распространении процесса на яичники заболевание может привести к бесплодию. У мужчин заболевание распространяется на предстательную железу и яички.
Лечение проводится антибиотиками обоих партнеров одновременно. Во время лечения партнеры должны избегать половых контактов. Женщинам наряду с антибиотикотерапией проводится вагинальное лечение свечами «Бетадин».
 6. Гонорея. Возбудитель заболевания – гонококк, который поражает половые и мочеиспускательные органы. Симптомы заболевания появляются через 3-7 дней после инфицирования. Появляются боль и жжение при мочеиспускании, обильные гнойные выделения из половых органов. У женщин в процесс вовлекаются яичники и маточные трубы, а у мужчин – предстательная железа, что приводит к различным осложнениям и бесплодию.
6. Гонорея. Возбудитель заболевания – гонококк, который поражает половые и мочеиспускательные органы. Симптомы заболевания появляются через 3-7 дней после инфицирования. Появляются боль и жжение при мочеиспускании, обильные гнойные выделения из половых органов. У женщин в процесс вовлекаются яичники и маточные трубы, а у мужчин – предстательная железа, что приводит к различным осложнениям и бесплодию.
Занесенные гонококки на слизистую оболочку глаз вызывают гнойное воспаление – гонобленорея. Ребенок инфицируется во время родов от матери, больной гонореей, либо бытовым путем через общие предметы туалета и общую постель.
Лечение проводится обоим половым партнерам антибиотиком «Тробицин» (Спектимицин) в/м по 2 мл в обе ягодицы.
7. Сифилис. Возбудитель – бледная трепонема (спирохета), которая проникает в организм через поврежденную кожу и слизистые оболочки. Сифилис – одно из самых заразных заболеваний, передаваемый половым путем. Внутриутробно передается плоду от больной матери, тогда ребенок рождается с врожденным сифилисом. Может передаваться бытовым путем, при тесном контакте с больным.



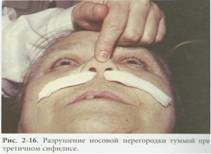
Первые симптомы заболевания появляются через 3-4 недели после инфицирования: на слизистой половых органов появляется безболезненная эрозия или язва (твердый шанкр) и увеличиваются региональные лимфати



 Влагалище – мышечно-фиброзная трубка длиной 8-10 см. Располагается в полости малого таза. Стенки влагалища состоят из слизистой оболочки, мышечного слоя и окружающей клетчатки. Служит во время родов проходом для плода, а также каналом, через который выводятся ежемесячные менструальные выделения. Во время полового возбуждения влагалище расширяется, его стенки начинают секретировать смазывающую жидкость. Отверстие влагалища частично закрыто тонкой соединительной перегородкой – девственной плевой, которая надрывается при первом половом акте и сопровождается небольшим кровотечением. Девственная плева разделяет наружные и внутренние половые органы.
Влагалище – мышечно-фиброзная трубка длиной 8-10 см. Располагается в полости малого таза. Стенки влагалища состоят из слизистой оболочки, мышечного слоя и окружающей клетчатки. Служит во время родов проходом для плода, а также каналом, через который выводятся ежемесячные менструальные выделения. Во время полового возбуждения влагалище расширяется, его стенки начинают секретировать смазывающую жидкость. Отверстие влагалища частично закрыто тонкой соединительной перегородкой – девственной плевой, которая надрывается при первом половом акте и сопровождается небольшим кровотечением. Девственная плева разделяет наружные и внутренние половые органы.


 3. Генитальный герпес. Возбудитель – вирус простого герпеса, который поражает кожу тела и гениталий. Симптомы появляются через 4-5 дней после заражения. Недомогание, головная боль, лихорадка, мышечные боли, сопровождаются появлением на половых органах и коже тела группы мелких пузырьков. Пузырьки, вскрываясь, оставляют болезненные эрозии. Если находятся на половых органах, больной ощущает боль и жжение при мочеиспускании. В дальнейшем герпес может рецидивировать. Лечение проводится противовирусными препаратами. Беременные женщины должны сообщить своему врачу о заражении, т.к. вирус может инфицировать ребенка во время родов, вызывая у него пневмонию и поражения нервной системы.
3. Генитальный герпес. Возбудитель – вирус простого герпеса, который поражает кожу тела и гениталий. Симптомы появляются через 4-5 дней после заражения. Недомогание, головная боль, лихорадка, мышечные боли, сопровождаются появлением на половых органах и коже тела группы мелких пузырьков. Пузырьки, вскрываясь, оставляют болезненные эрозии. Если находятся на половых органах, больной ощущает боль и жжение при мочеиспускании. В дальнейшем герпес может рецидивировать. Лечение проводится противовирусными препаратами. Беременные женщины должны сообщить своему врачу о заражении, т.к. вирус может инфицировать ребенка во время родов, вызывая у него пневмонию и поражения нервной системы. будитель – фильтрующийся вирус папилломы человека, который передается половым путем и вызывает рак половых органов у женщин и мужчин. Симптомы заболевания появляются через несколько недель или месяцев после инфицирования. На слизистой оболочке половых органов, прилегающих участках кожи и в области заднего прохода, образуются одна или несколько безболезненных, мягких бородавок (кондилом), которые склонны к быстрому росту. Они могут сливаться в более крупные образования, напоминающие цветную капусту. Они трудно определяются, если находятся внутри влагалища или в складках слизистой оболочки.
будитель – фильтрующийся вирус папилломы человека, который передается половым путем и вызывает рак половых органов у женщин и мужчин. Симптомы заболевания появляются через несколько недель или месяцев после инфицирования. На слизистой оболочке половых органов, прилегающих участках кожи и в области заднего прохода, образуются одна или несколько безболезненных, мягких бородавок (кондилом), которые склонны к быстрому росту. Они могут сливаться в более крупные образования, напоминающие цветную капусту. Они трудно определяются, если находятся внутри влагалища или в складках слизистой оболочки. 6. Гонорея. Возбудитель заболевания – гонококк, который поражает половые и мочеиспускательные органы. Симптомы заболевания появляются через 3-7 дней после инфицирования. Появляются боль и жжение при мочеиспускании, обильные гнойные выделения из половых органов. У женщин в процесс вовлекаются яичники и маточные трубы, а у мужчин – предстательная железа, что приводит к различным осложнениям и бесплодию.
6. Гонорея. Возбудитель заболевания – гонококк, который поражает половые и мочеиспускательные органы. Симптомы заболевания появляются через 3-7 дней после инфицирования. Появляются боль и жжение при мочеиспускании, обильные гнойные выделения из половых органов. У женщин в процесс вовлекаются яичники и маточные трубы, а у мужчин – предстательная железа, что приводит к различным осложнениям и бесплодию.






