Модуль: «Дыхательная система»
Методы исследования внешнего дыхания и газообмена
Спирография
Спирография — метод графической регистрации изменений легочных объемов при выполнении естественных дыхательных движений и волевых форсированных дыхательных маневров. Спирография позволяет получить ряд показателей, которые описывают вентиляцию легких. В первую очередь, это статические объемы и емкости, которые характеризуют упругие свойства легких и грудной стенки, а также динамические показатели, которые определяют количество воздуха, вентилируемого через дыхательные пути во время вдоха и выдоха за единицу времени. Показатели определяют в режиме спокойного дыхания, а некоторые — при проведении форсированных дыхательных маневров.
В техническом выполнении все спирографы делятся на приборы открытого и закрытого типа (рис. 1). В аппаратах открытого типа больной через клапанную коробку вдыхает атмосферный воздух, а выдыхаемый воздух поступает в мешок Дугласа или в спирометр Тисо (емкостью 100—200 л), иногда — к газовому счетчику, который непрерывно определяет его объем. Собранный таким образом воздух анализируют: в нем определяют величины поглощения кислорода и выделения углекислого газа за единицу времени. В аппаратах закрытого типа используется воздух колокола аппарата, циркулирующий в закрытом контуре без сообщения с атмосферой. Выдыхаемый углекислый газ поглощается специальным поглотителем.
Показания к проведению спирографии следующие:
1.Определение типа и степени легочной недостаточности.
2.Мониторинг показателей легочной вентиляции в цельях определения степени и быстроты прогрессирования заболевания.
3.Оценка эффективности курсового лечения заболеваний с бронхиальной обструкциейбронходилататорами β2-агонистами короткого и пролонгированного действия, холинолитиками),ингаляционными ГКС и мембраностабилизирующими препаратами.
4.Проведение дифференциальной диагностики между легочной и сердечной недостаточностью в комплексе с другими методами исследования.
5.Выявление начальных признаков вентиляционной недостаточности у лиц, подверженных риску легочных заболеваний, или у лиц, работающих в условиях влияния вредных производственных факторов.
6.Экспертиза работоспособности и военная экспертиза на основе оценки функции легочной вентиляции в комплексе с клиническими показателями.
7.Проведение бронходилатационных тестов в целях выявления обратимости бронхиальной обструкции, а также провокационных ингаляционных тестов для выявления гиперреактивности бронхов.

Рис. 1. Схематическое изображение спирографа
Техника проведения спирографии. Исследование проводят утром натощак. Перед исследованием пациенту рекомендуется находиться в спокойном состоянии на протяжении 30 мин, а также прекратить прием бронхолитиков не позже чем за 12 часов до начала исследования. Спирографическая кривая и показатели легочной вентиляции приведены на рис. 2.
Статические показатели определяют во время спокойного дыхания. Измеряют дыхательный объем (ДО) — средний объем воздуха, который больной вдыхает и выдыхает во время обычного дыхания в состоянии покоя. В норме он составляет 500—800 мл. Часть ДО, которая принимает участие в газообмене, называется альвеолярным объемом (АО) и в среднем равняется 2/3 величины ДО. Остаток (1/3 величины ДО) составляет объем функционального мертвого пространства (ФМП). После спокойного выдоха пациент максимально глубоко выдыхает — измеряется резервный объем выдоха (РОВыд), который в норме составляет IООО—1500 мл. После спокойного вдоха делается максимально глубокий вдох — измеряется резервный объем вдоха (РОвд). При анализе статических показателей рассчитывается емкость вдоха (Евд) — сумма ДО и РОвд, которая характеризует способность легочной ткани к растяжению, а также жизненная емкость легких (ЖЕЛ) — максимальный объем, который можно вдохнуть после максимально глубокого выдоха (сумма ДО, РОВД и РОвыд в норме составляет от 3000 до 5000 мл). После обычного спокойного дыхания проводится дыхательный маневр: делается максимально глубокий вдох, а затем — максимально глубокий, самый резкий и длительный (не менее 6 с) выдох. Так определяется форсированная жизненная емкость легких (ФЖЕЛ) — объем воздуха, который можно выдохнуть при форсированном выдохе после максимального вдоха (в норме составляет 70—80 % ЖЕЛ). Как заключительный этап исследования проводится запись максимальной вентиляции легких (МВЛ) — максимального объема воздуха, который может быть провентилирован легкими за I мин. МВЛ характеризует функциональную способность аппарата внешнего дыхания и в норме составляет 50—180 л. Снижение МВЛ наблюдается при уменьшении легочных объемов вследствие рестриктивных (ограничительных) и обструктивных нарушений легочной вентиляции.
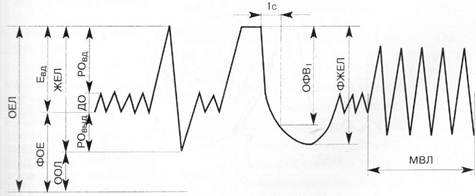
Рис. 2. Спирографическая кривая и показатели легочной вентиляции
При анализе спирографической кривой, полученной в маневре с форсированным выдохом, измеряют определенные скоростные показатели (рис. 3): 1) о бъем форсированного выдоха за первую секунду (ОФВ1) — объем воздуха, который выдыхается за первую секунду при максимально быстром выдохе; он измеряется в мл и высчитывается в процентах к ФЖЕЛ; здоровые люди за первую секунду выдыхают не менее 70 % ФЖЕЛ; 2) проба или индекс Тиффно — соотношение ОФВ1 (мл)/ЖЕЛ (мл), умноженное на 100 %; в норме составляет не менее 70—75 %; 3) максимальная объемная скорость воздуха на уровне выдоха 75 % ФЖЕЛ (МОС75), оставшейся в легких; 4) максимальная объемная скорость воздуха на уровне выдоха 50 % ФЖЕЛ (МОС50), оставшейся в легких; 5) максимальная объемная скорость воздуха на уровне выдоха 25 % ФЖЕЛ (МОС25), оставшейся в легких; 6) средняя объемная скорость форсированного выдоха, вычисленная в интервале измерения от 25 до 75 % ФЖЕЛ (СОС25-75).
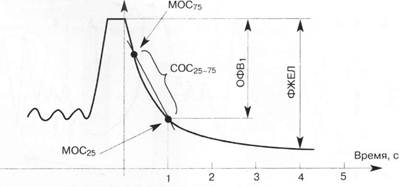
Рис. 3. Спирографическая кривая, полученная в маневре форсированного выдоха. Расчет показателей ОФВ1 и СОС25-75
Вычисление скоростных показателей имеет большое значение в выявлении признаков бронхиальной обструкции. Уменьшение индекса Тиффно и ОФВ1 является характерным признаком заболеваний, которые сопровождаются снижением бронхиальной проходимости — бронхиальной астмы,хронического обструктивного заболевания легких, бронхоэктатической болезни и пр. Показатели МОС имеют наибольшую ценность в диагностике начальных проявлений бронхиальной обструкции. СОС25-75 отображает состояние проходимости мелких бронхов и бронхиол. Последний показатель является более информативным, чем ОФВ1, для выявления ранних обструктивных нарушений.
Модуль: «ССС»
ФЛЕБОГРАФИЯ,АНАЛИЗ КРИВОЙ
Косвенная характеристика сократительных процессов, происходящих в правых отделах сердца, может быть получена при помощи югулярной флебографии, отражающей динамику оттока крови из полых вен в правое предсердие. Каждый сердечный цикл на югулярной флебограмме (рис. 9.15) представлен тремя положительными (а, с, v) и двумя отрицательными (х, у) волнами. Рис. 9.15. Графическая запись венозного пульса (флебограмма). Систола правого предсердия вызывает замедление оттока крови из вен, что приводит к возникновению положительной волны флебограммы, обозначаемой символом «а» (от лат. atrium). Следующая положительная волна возникает в начале систолы правого желудочка при закрытии трехстворчатого клапана и обозначается символом «с» (от лат. саг-otis), так как ее появление совпадает с началом подъема каротидной сфигмограммы. Далее следует отрицательная волна «х», которая отражает ускоренный отток крови из центральных вен в расслабляющееся предсердие. Самая глубокая точка этой волны совпадает по времени с закрытием полулунных клапанов. Наполнение правого предсердия при закрытом трехстворчатом клапане приводит к повышению в нем давления и затруднению оттока крови из вен, что отражается на флебограмме положительной волной «v» (от лат. ventriculus). Последующее быстрое поступление крови из правого предсердия в желудочек в период диастолы сердца проявляется в виде отрицательной волны флебограммы, которая называется волной диастолического коллапса и обозначается символом «у».
МЕТОДЫ ОПРЕДЕЛЕНИЯ СИСТ И МИНУТНОГО ОБЪЕМА КРОВИ
Количество крови, выбрасываемой желудочками при каждом сокращении, называется систолическим, или ударным, объему (УО). Величина УО зависит от пола, возраста человека, функционального состояния организма, в спокойном состоянии у взрослого мужчины УО равен 65-70 мл, у женщины - 50-60 мл. За счет подключения резервных возможностей сердца УО может быть увеличен примерно в 2 раза.
Перед систолы в желудочке находится около 130-140 мл крови - конечно-диастолическая емкость (КДЕ). А после систолы в желудочках остается конечно-систолический объем, равный 60-70 мл. При мощном сокращении УО может увеличиваться до 100 мл за счет 30-40 мл систолического резервного объема (СРО). В конце диастолы в желудочках может быть на 30-40 мл больше крови. Это резервный диастолический объем (РДО). Таким образом, общая емкость желудочка может быть увеличена до 170-180 мл. Используя оба резервные объемы, желудочек может доказать систолическое выброс до 130-140 мл. После сильнейшего сокращения в желудочках остается около 40 мл остаточного объема (С) крови.
УО обоих желудочков примерно одинаков. Одинаковым должен быть и минутный объем кровотока (МОК), что называется сердечным выбросом, минутным объемом сердца.
В состоянии покоя у взрослого мужчины МОК составляет около 5 л. При определенных условиях, напрйклад, при выполнении физической работы, МОК за счет увеличения УО и ЧСС может повышаться до 20-30 л. Максимальный прирост ЧСС зависит от возраста человека.
Его примерную величину можно определить по формуле:
ЧССмакс = 220 - В,
где В - возраст (лет).
ЧСС увеличивается за счет незначительного сокращения продолжительности систолы и существенного уменьшения продолжительности диастолы.
Чрезмерное сокращение продолжительности диастолы супроводжуетья снижением КДЕ. Это в свою очередь приводит к уменьшению УО. Высочайшая производительность деятельности сердца молодого человека обычно бывает при ЧСС 150-170 в 1 мин.
На сегодня разработано немало методов, позволяющих прямо или косвенно судить о величине сердечного выброса. Предложенный A. Fick (1870) метод основан на определении разницы содержания 02 в артериальной и смешанной венозной крови, поступающей в легкие, а также установлении объема 02, потребляемой человеком за I мин. Простой расчет позволяет установить объем крови, вройшла через легкие за 1 мин (МОК). Столько же крови выбрасывает за I мин и левый желудочек. Поэтому, зная ЧСС, легко определить и среднюю величину УО (МОК: ЧСС).
Широкое применение получил метод разведения. Суть его заключается в определении степени разведения и скорости циркуляции в крови в разные промежутки времени веществ (некоторые краски, радионуклиды, охлажденный изотонический раствор натрия хлорида), введенных в вену.
Используют метод и прямого измерения МОК наложением ультразвуковых или электромагнитных датчиков на аорту с регистрацией показателей на мониторе и бумаге.
В последнее время широко используют неинвазивные методы (интегральная реография, эхокардиография), которые позволяют достаточно точно определить эти показатели как в состоянии покоя, так и при различных нагрузках
Как проводится зондирование
При помощи шприца через зонд откачивают содержимое желудка. Затем в течение часа откачивают также жидкость, которую желудок производит натощак (базальный секрет). Забор базального секрета производится в 4 этапа: в течение 5 минут с интервалом в 10 минут. Жидкость, откачанную на каждом этапе, помещают в отдельную емкость. После этого пациенту вводят пробный завтрак; в зависимости от методики это может быть бульон или отвар капусты. Может быть введен стимулятор секреции желудка – это инсулин или пентагстрин, однако стимулятор секреции можно вводить не всем пациентам, так как существуют противопоказания. Инсулин нельзя вводить при сахарном диабете, почечной недостаточности и гипертонии, а пентагастрин – при гипонтензии, нарушении сердечного ритма и недостаточности кровообращения. Тем не менее, стимуляторы секреции используются чаще, чем пробный завтрак, так как они дают более явные результаты.
Спустя 30 минут производится забор желудочного секрета, который образовался в ответ на введенное вещество. Полученный секрет изучают в лабораторных условиях, отдельно оцениваются характеристики каждой полученной порции. Вся процедура зондирования может длиться до 2,5 часов.
- Зондирования 12- перстной кишки, состав сока 12 п.к
Зондирование двенадцатиперстной кишки проводят с целью изучения состава желчи для выявления поражения желчных путей и желчного пузыря, а также для суждения о работе поджелудочной железы.
Дуоденальное содержимое получают с помощью зонда, который представляет собой трубку диаметром 3-5 мм из эластичной резины. К концу зонда прикреплена овальная металлическая или пластмассовая олива с отверстиями, сообщающимися с просветом зонда. Длина зонда около 1,5 м. На расстоянии 45 см от оливы имеется метка (расстояние до желудка), далее метки размещены на расстоянии 70 и 80 см.
Зондирование двенадцатиперстной кишки производят натощак. Больной сидит, слегка приоткрыв рот; зонд вводят так, чтобы олива оказалась у корня языка, и предлагают пациенту сделать глотательное движение, лишь слегка помогая самостоятельному движению зонда. При позывах на рвоту больному рекомендуют глубоко дышать через нос. Редко приходится прибегать к анестезии глотки и входа в пищевод. Когда зонд, судя по меткам, должен быть в желудке, его положение проверяют, потягивая за поршень шприца, введенного в наружный конец зонда: в зонд должно поступать желудочное содержимое - слегка мутноватая жидкость кислой реакции. Жидкость может быть и желтой при забрасывании в желудок содержимого двенадцатиперстной кишки, но реакция остается кислой. Когда нахождение зонда в желудке установлено, больного кладут на правый бок, чтобы олива под собственной тяжестью направилась к привратнику, и подкладывают мягкий валик под таз. После этого больной продолжает медленно заглатывать зонд до метки 70 см и дышать через рот; затем ожидают прохождения оливы в двенадцатиперстную кишку, что обычно происходит через 20-30 минут. Наружный конец зонда опускают в пробирку, штатив с пробирками ставят на низкую скамеечку у изголовья. Если олива прошла в двенадцатиперстную кишку, в пробирку начинает поступать желтая жидкость щелочной реакции. Нужно иметь в виду, что при закупорке общего желчного протока (при резко выраженной желтухе) содержимое кишки бесцветно и реакция его щелочная. Для проверки положения оливы, если сок не поступает, можно ввести шприцем воздух в зонд. Если зонд находится в желудке, больной ощущает введение воздуха и слышно клокотание; в двенадцатиперстной кишке воздух не вызывает ни подобного ощущения, ни звуков. Наиболее точно местоположение оливы определяется с помощью рентгеноскопии. Олива должна находиться между нисходящей и нижней горизонтальной частями двенадцатиперстной кишки. Если зонд задерживается перед привратником, обследуемому дают выпить теплый раствор (2-3 г соды на полчашки теплой воды).
Поступающее через зонд нормальное дуоденальное содержимое (первая фаза исследования) имеет золотисто-желтый цвет, слегка вязкую консистенцию; оно прозрачно и опалесцирует, однако в случае примешивания к нему желудочного сока становится мутным от выпадения в осадок желчных кислот и холестерина. Эта порция, обозначаемая буквой А, представляет собой смесь желчи, поджелудочного и кишечного соков в неизвестных соотношениях и поэтому особой диагностической ценности не имеет. Желчь А собирают в течение 10- 20 минут. Затем через зонд вводят стимулятор сокращения желчного пузыря: наиболее часто - теплый раствор сульфата магния (25-50 мл 33%-ного раствора), реже- растительное масло, яичные желтки, 10%-ный раствор натрия хлорида, 30-40 мл 40%-ного раствора глюкозы или 40%-ного раствора сорбита, а также подкожно гормоны - холецистокинин или питуитрин.
Вслед за введением в двенадцатиперстную кишку раздражителя выделение желчи прекращается вследствие спазма сфинктера Одди, который находится в стенке двенадцатиперстной кишки. Эта вторая фаза исследования в норме продолжается 2-4 минуты после приема сульфата магния и около 10 минут после приема оливкового масла; она удлиняется при повышении тонуса сфинктера Одди и укорачивается при его гипотонии (понижении тонуса).
Затем начинается третья фаза исследования - выделение золотисто-желтого содержимого общего желчного протока и шейки желчного пузыря и вслед за ней четвертая фаза - опорожнение желчного пузыря, сопровождающееся выделением более густой темно-желтого цвета, коричневого или оливкового, а при застое желчи в желчном пузыре или воспалении - зеленоватого цвета желчи. Это так называемая порция В - пузырная желчь, выделение которой связано с положительным рефлексом Мельтцера- Лайона: сочетанным сокращением желчного пузыря с расслаблением мускулатуры сфинктеров - желчного пузыря и Одди. Пузырная желчь представляет собой как бы концентрат печеночной желчи. Стенка желчного пузыря обладает избирательной всасывающей способностью. В результате содержание желчных кислот и их солей увеличивается в 5-8 раз, билирубина и холестерина - в 10 раз по сравнению с содержанием в печеночной желчи. Кроме того, эпителий желчного пузыря выделяет муцин, которого в порции В содержится 1-4%. В соответствии с емкостью желчного пузыря количество желчи В составляет 30-60 мл за 20-30 минут. Пузырный рефлекс после введения сульфата магния может иногда отсутствовать у здоровых людей, но обычно в таких случаях вызывается при повторном исследовании или при дополнительном введении растительногомасла или питуитрина, атропина подкожно. Появление рефлекса после введения новокаина, атропина или других спазмолитиков говорит о спазме сфинктера. Стойкое отсутствие пузырного рефлекса наблюдается при желчнокаменной болезни, сморщивании желчного пузыря, закупорке пузырного протока камнем или воспалительным набуханием его слизистой оболочки, при нарушении сократительной функции желчного пузыря и др. Выделение очень густой темного цвета желчи или большого ее количества говорит о застое желчи при дискинезии желчных путей. Повышение только интенсивности окраски наблюдается при гемолизе (в связи с избыточным образованием билирубина).
После выделения порции В из зонда снова вытекает золотисто-желтого цвета желчь - порция С (пятая фаза исследования), которую считают печеночной, хотя, конечно, в ней имеется в каком-то количестве примесь сока двенадцатиперстной кишки. На протяжении всего исследования порции за каждые 5 минут собирают в отдельности. Такое фракционное дуоденальное зондирование дает возможность определить, помимо характера содержимого, емкость отдельных отрезков желчной системы и тонус ее сфинктеров. Все три порции желчи исследуют с использованием микроскопических, химических, а иногда и бактериологических методов.
- Исследование желчевыведения при зондировании 12- п кишки, сбор трех порции желчи (А.В.С);
1. Объясняют пациенту необходимость процедуры и ее последовательность.
2. Накануне вечером предупреждают, что предстоящее исследование проводится натощак, а ужин перед исследованием должен быть не позднее 18.00.
3. Приглашают пациента в зондажный кабинет, удобно усаживают на стул со спинкой, слегка наклоняют его голову вперед.
4. На шею и грудь пациента кладут полотенце, просят его снять зубные протезы, если они есть. Дают в руки лоток для слюны.
5. Достают из бикса стерильный зонд, увлажняют кипяченой водой конец зонда с оливой. Берут его правой рукой на расстоянии 10 - 15 см от оливы, а левой рукой поддерживают свободный конец.
6. Встав справа от пациента, предлагают ему открыть рот. Кладут оливу на корень языка и просят сделать глотательное движение. Во время проглатывания продвигают зонд в пищевод.
7. Просят пациента глубоко подышать носом. Свободное глубокое дыхание подтверждает нахождение зонда в пищеводе и снимает рвотный рефлекс от раздражения задней стенки глотки зондом.
8. При каждом глотании пациента зонд вводят глубже до четвертой отметки, а затем еще на 10 - 15 см для продвижения зонда внутри желудка.
9. Присоединяют к зонду шприц и тянут поршень на себя. Если в шприц поступает мутноватая жидкость, значит зонд находится в желудке.
10. Предлагают пациенту проглотить зонд до седьмой отметки. Если позволяет его состояние, лучше это сделать во время медленной ходьбы.
11. Пациента укладывают на топчан на правый бок. Под таз подкладывают мягкий валик, а под правое подреберье - теплую грелку. В таком положении облегчается продвижение оливы к привратнику.
12. В положении лежа на правом боку пациенту предлагают проглотить зонд до девятой отметки. Зонд продвигается в двенадцатиперстную кишку.
13. Свободный конец зонда опускают в баночку. Баночку и штатив с пробирками ставят на низкую скамеечку у изголовья пациента.
14. Как только из зонда в баночку начинает поступать желтая прозрачная жидкость, свободный конец зонда опускают в пробирку А (дуоденальная желчь порции А имеет светло-желтую окраску). За 20 - 30 мин поступает 15 - 40 мл желчи - количество, достаточное для исследования.
15. Используя шприц как воронку, вводят в двенадцатиперстную кишку 30 - 50 мл 25 % раствора магния сульфата, подогретого до +40...+42°С. На зонд накладывают зажим на 5-10 мин или свободный конец завязывают легким узлом.
16. Через 5-10 мин снимают зажим. Опускают свободный конец зонда в баночку. Когда начинает поступать густая желчь темно-оливкового цвета, опускают конец зонда в пробирку В (порция В из желчного пузыря). За 20 - 30 мин выделяется 50 - 60 мл желчи.
17. Как только из зонда вместе с пузырной желчью будет поступать желчь ярко-желтого цвета, опускают его свободный конец в баночку до выделения чистой ярко-желтой печеночной желчи.
18. Опускают зонд в пробирку С и набирают 10 - 20 мл печеночной желчи (порция С).
19. Осторожно и медленно усаживают пациента. Извлекают зонд. Пациенту дают прополоскать рот приготовленной жидкостью (водой или антисептиком).
20. Поинтересовавшись самочувствием пациента, доставляют его в палату, укладывают в постель, обеспечивают покой. Ему рекомендуют полежать, так как магния сульфат может снизить АД.
21. Пробирки с направлениями доставляют в лабораторию.
22. Зонд после исследования замачивают в 3 % растворе хлорамина на 1 ч, потом обрабатывают по ОСТ 42-21-2-85.
23. Результат исследования подклеивают в историю болезни.
Дуоденальное зондирование, техника выполнения.
Примечания. В отделении пациенту должен быть оставлен завтрак (постовой медицинской сестре следует заранее сообщить на раздаток номер диеты и количество порций). Контролируют самочувствие пациента, показания АД. Предупреждают его о том, что магния сульфат обладает слабительным действием и у него может быть жидкий стул. Для исследования на лямблии желчь порции В следует доставить в лабораторию в теплом виде.
Рв-ва
Определение скорости клубочковой фильтрации (СКФ)
Для измерения СКФ может быть использовано физиологически инертное вещество, которое свободно проходит через гломерулярную мембрану и не подвергается ни реабсорбции, ни секреции в почечных канальцах.. Его концентрация в ультрафильтрате будет та же, что и в плазме крови. Поскольку это вещество не реабсорбируется и не секретируется почечными канальцами, оно будет выделяться с мочой в том же количестве, в каком прошло через почечный фильтр. В качестве такого вещества используется инулин. Поскольку количество инулина, профильтровавшегося в клубочках, равно произведению объема ультрафильтрата F на концентрацию в нем инулина Рин, а количество инулина, выделившегося с мочой, представляет произведение его концентрации в моче Uин на объем выделившейся мочи V, то эти произведения равны между собой, то есть:
F × Рин=Uин×V. Отсюда объем профильтровавшейся плазмы за 1 минуту
Uин× V
F= ------------- = Син
Pин
Инулин является чужеродным веществом, и для создания постоянной концентрации в плазме его надо вводить внутривенно. Поэтому для измерения СКФ широкое применение получило использование определения коэффициента очищения креатинина – эндогенного продукта азотистого обмена. Он также полностью фильтруется в клубочках и не подвергается ни реабсорбции, ни секреции. Его концентрация в плазме крови остается постоянной практически в течение всего времени исследования и поэтому достаточно однократного взятия крови для ее определения.
Нормальная величина клубочковой фильтрации составляет примерно 125мл/мин у мужчин и 110мл/мин у женщин.
Опыт Галли- Манини
Цель работы: наблюдать морфогенетический тип влияния гормонов на организм.
Для ранней диагностики беременности у женщин предложен ряд методов, среди которых наибольшую ценность имеют биологические реакции подопытных животных на действие хориального гонадотропина. К таким методам относятся сперматозоидная реакция Галли-Майнини. У самцов лягушки вне естественного периода их размножения в содержимом клоаки никогда не бывает сперматозоидов. Освобождение зрелых сперматозоидов из семенников и выход их в клоаку происходит под влиянием гонадотропных гормонов. Этот процесс может произойти в течение нескольких десятков минут после введения мочи беременной женщины, содержащей гормон - хориальный гонадотропин.
Необходимо для работы: самец лягушки (характеризуется наличием резонаторных мешков, коричневыми мозолями у основания первого пальца передних лапок), шприц, моча беременной женщины (или гормон – хориальный гонадотропин в стандартной упаковке), предметное стекло, пипетка, микроскоп.
Проведение работы:
1. Самцу лягушки в спинной лимфатический мешок ввести 2 мл мочи беременной женщины.
2. Через 40-60 мин. из клоаки пипеткой набрать небольшое количество содержимого и перенести на предметное стекло. Если реакция положительная, то под микроскопом в капле видны подвижные сперматозоиды.
3. Наблюдаемую картину зарисовать, объяснить механизм влияния.
22) Интерпритация анализа крови и мочи на содержание глюкозы и гормонов Концентрация глюкозы в крови определяется соотношением процессов ее образования и утилизации, которые регулируются различными гормонами. Инсулин — основной гипогликемический фактор — стимулирует транспорт глюкозы внутрь клеток, снижая ее уровень в крови. Другие гормоны — глюкагон, кортизол, адреналин, гормоны щитовидной железы, соматотропин, тиреотропин — посредством разных механизмов стимуляции образования глюкозы вызывают повышение ее уровня в крови, проявляя тем самым гипергликемическое действие.
В результате действия регуляторных механизмов содержание глюкозы в крови в норме колеблется в узком диапазоне значений. С мочой глюкоза в норме не выводится, поскольку после фильтрации в почечных клубочках полностью реабсорбируется в проксимальных канальцах. При повышении уровня глюкозы в крови до 10 ммоль/л (почечный порог) она начинает появляться в моче. Измерение глюкозы в крови является главным лабораторным тестом в диагностике диабета. Пациенты с установленным диагнозом диабета должны постоянно контролировать уровень глюкозы (помимо определения глюкозы для наблюдения за течением диабета и уровнем гликемии используют исследование гликированого гемоглобина и фруктозамина).
Основными лабораторными критериями при использовании измерения глюкозы крови в диагностике диабета в настоящее время являются:
1) сочетание клинических симптомов диабета и случайного (независимого от времени предыдущего приема пищи) повышения глюкозы плазмы крови до 11,1 ммоль/л и выше;
2) уровень глюкозы натощак 7,0 ммоль/л и выше;
3) уровень глюкозы через 2 ч после приема глюкозы (75 г) при проведении глюкозотолерантного теста 11,1 ммоль/л и выше.
Рекомендуется проводить контрольные исследования на наличие нарушения углеводного обмена и диабета II типа у всех людей (без симпто-мов диабета) старше 45 лет. В более раннем возрасте скрининговое исследование проводится у людей при повышенном риске диабета (включая детей старше 10 лет). Биохимические сдвиги могут быть обнаружены намного раньше клинических проявлений диабета.
У здоровых беременных женщин уровень глюкозы натощак может быть немного снижен, поскольку растущий плод потребляет все большее её количество. Гормональные сдвиги при беременности вызывают некоторое снижение эффективности инсулина в организме женщины, увеличивающее доступность глюкозы для развивающегося плода. В этот период у некоторых женщин относительная недостаточность инсулина может вызвать развитие диабета беременных (гестационный диабет), который исчезает после родов.
Глюкозу в разных лабораториях могут определять в цельной крови, сыворотке или плазме (последнее предпочтительно). При трактовке результатов полезно иметь в виду следующие данные: глюкоза свободно проникает в эритроциты, но концентрация ее в плазме крови примерно на 11–14% выше, чем в цельной крови, вследствие разного содержания воды в них. Так, содержание глюкозы в плазме венозной крови, взятой натощак, может быть выше, чем в одновременно взятой на анализ цельной крови из пальца. Содержание глюкозы в гепаринизированной плазме на 5% ниже содержания глюкозы в сыворотке. Цельная венозная кровь содержит меньше глюкозы, чем капиллярная кровь из пальца, вследствие утилизации глюкозы в тканях. Это различие незначительно при взятии крови натощак (разница около 0,1 ммоль/л), но заметно увеличивается после приема пищи (разница около 15%) или при проведении глюкозотолерантного теста (разница 20–25%) — эффект выброса инсулина. Очень большая разница содержания глюкозы в венозной и капиллярной крови у пациентов в состоянии шока говорит о низком уровне перфузии.
Гипогликемические состояния чаще всего бывают индуцированы применением инсулина. Снижение глюкозы в крови может наблюдаться при таких эндокринных патологиях, как недостаточность надпочечников, гипопитуитаризм (недостаточность гипофиза) и некоторых других расстройствах, а также в состояниях сепсиса, шока. Ложное понижение уровня глюкозы в крови, сыворотке или плазме крови наблюдается, если проба хранится более двух часов перед исследованием без добавления ингибитора гликолиза (особенно при высоком лейкоцитозе, поскольку эритроциты и лейкоциты крови продолжают потреблять глюкозу).
Референсные значения - норма
(Глюкоза, кровь)
Информация, касающаяся референсных значений показателей, а также сам состав входящих в анализ показателей может несколько отличаться в зависимости от лаборатории!
Норма:
Возраст Глюкоза, ммоль/л
< 14 3.33-5.55
14-60 лет 3.89-5.83
60-70 лет 4.44-6.38
> 70 4,61–6,10
Показания
- Сахарный диабет I типа и сахарный диабет II типа (диагностика и мониторинг заболевания)
- Патология щитовидной железы, надпочечников, гипофиза
- Заболевания печени
- Определение толерантности к глюкозе у лиц из групп риска развития сахарного диабета
- Ожирение
- Диабет беременных
- Нарушенная толерантность к глюкозе
Повышение значений (положительный результат)
- Сахарный диабет у взрослых и детей
- Физиологическая гипергликемия (умеренная физическая нагрузка, сильные эмоции, стресс, курение, выброс адреналина при инъекции)
- Эндокринные заболевания: феохромоцитома, тиреотоксикоз, акромегалия, гигантизм, синдром Кушинга
- Заболевания поджелудочной железы (острый и хронический панкреатит, панкреатит при эпидемическом паротите, муковисцидозе, гемохроматозе, опухоли поджелудочной железы)
- Хронические заболевания печени и почек
- Кровоизлияние в мозг, инфаркт миокарда
- Прием лекарственных препаратов (например, тиазидов, кофеина, эстрогенов, глюкокортикоидов)
Понижение значений (отрицательный результат)
- Заболевания поджелудочной железы (гиперплазия, аденома или карцинома бета-клеток островковЛангерганса — инсулинома, недостаточность альфа-клеток островков— дефицит глюкагона).
- Эндокринная патология (болезнь Аддисона, адреногенитапьный синдром, гипопитуитаризм, гипотиреоз).
- В детском возрасте (у недоношенных детей, у детей, рожденных от матерей с сахарным диабетом; кетотическая гипогликемия).
- Передозировка гипогликемических препаратов и инсулина.
- Тяжелые болезни печени (цирроз, гепатит, карцинома, гемохроматоз).
- Злокачественные непанкреатические опухоли: рак надпочечника, рак желудка, фибросаркома.
- Ферментопатии (гликогенозы — болезнь Гирке, галактоземия, нарушенная толерантность к фруктозе).
- Функциональные нарушения — реактивная гипогликемия (гастроэнтеростома, постгастроэктомические состояния, вегетативные расстройства, нарушение перистальтики ЖКТ).
- Нарушения питания (длительное голодание, синдром мальабсорбции)
- Отравления мышьяком, хлороформом, салицилатами, антигистаминными препаратами, алкогольная интоксикация
- Интенсивная физическая нагрузка, лихорадочные состояния
- Прием анаболических стероидов, пропранолола, амфетамина
23 ) гипоталамо- гипофизарное взаимодействие и влияние их гормонов на другие железы Функция большинства желез внутренней секреции регулируется гормонами передней доли гипофиза (аденогипофиза). На высвобождение этих гормонов в свою очередь влияют гормоны нейронов гипофизотропной зоны медиальной области гипоталамуса, которые оказывают либо стимулирующее, либо тормозное действие на гипофиз и называются соответственно рилизинг-факторы и ингибирующие факторы. Рилизинг-факторы высвобождаются из нервных отростков в области срединного возвышения и через гипоталамо-гипофизарную систему с кровью поступают к аденогипофизу. Принцип регуляции заключается в том, что при повышении содержания в плазме гормонов периферических эндокринных желез уменьшается выброс соответствующего рилизинг-фактора в кровеносные сосуды медиальной области гипоталамуса. Регуляция по принципу отрицательной обратной связи, в которой участвуют медиальный гипоталамус, гипофиз и периферические эндокринные железы, действует даже в отсутствии влияний со стороны ЦНС. Регуляция сохраняется после полного отделения медиальной области гипоталамуса от остальных отделов ЦНС. Роль ЦНС заключается в приспособлении этой регуляции к внутренним и внешним потребностям организма. Например, при стрессе возрастает секреция кортизола корой надпочечников в результате того, что увеличивается активность нейронов медиальной области гипоталамуса, что ведет к усиленному выделению рилизинг-фактора в срединном возвышении.
Гипоталамус оказывает регулирующее воздействие на многочисленные вегетативные функции организма. Это влияние происходит через нейрогипофиз и аденогипофиз.
Гипоталамические гормоны выделяются в кровь непосредственно через нейрогипофиз.
Нейросекрет ядер гипоталамуса через воротную систему действует на железистые клетки аденогипофиза, усиливая или тормозя секрецию ряда гормонов. Аденогипофизарные гормоны в свою очередь регулируют деятельность других желез внутренней секреции.
Гипоталамус и гипофиз объединяют









