Иногда самостоятельное дыхание восстанавливается после обеспечения проходимости дыхательных путей. Если этого не произошло, приступают к искусственной вентиляции лёгких методом изо рта в рот. Рот пострадавшего накрывают носовым платком или салфеткой. Реанимирующий располагается сбоку от пациента, одну руку он подводит под шею и слегка приподнимает ее, другую кладет на лоб, добиваясь запрокидывания головы, пальцами этой же руки зажимает нос пострадавшего, а затем, сделав глубокий вдох, совершает выдох в рот пострадавшего. Об эффективности процедуры судят по экскурсии грудной клетки. Первичная сердечно-легочная реанимация у детей грудного возраста проводится методом изо рта в рот и нос. Голову ребенка запрокидывают, затем реанимирующий охватывает ртом рот и нос ребенка и совершает выдох. При проведении сердечно-легочной реанимации у новорожденных следует помнить, что дыхательный объем составляет 30 мл. Метод изо рта в нос применяется при травмах губ, верхней и нижней челюсти, невозможности открыть рот, и в случае реанимации в воде. Сначала одной рукой надавливают на лоб пострадавшего, а второй выдвигают нижнюю челюсть, рот при этом закрывается. Затем совершают выдох в нос пациента. Каждое вдувание должно занимать не более 1 с, затем следует подождать, когда грудная клетка опустится, и сделать еще один вдох в легкие пострадавшего. После серии из двух вдуваний переходят к компрессии грудной клетки (закрытый массаж сердца). Наиболее распространенные осложнения сердечно-легочной реанимации происходят на этапе аспирации дыхательных путей кровью и попадания воздуха в желудок пострадавшего. Для предупреждения попадания крови в легкие пациента необходим постоянный туалет ротовой полости. При попадании воздуха в желудок наблюдается выпячивание в эпигастральной области. В этом случае следует повернуть в бок голову и плечи пациента, и осторожно надавить на область вздутия. Профилактика попадания воздуха в желудок включает достаточное обеспечение проходимости дыхательных путей. Кроме того, следует избегать вдыхания воздуха при компрессии грудной клетки.
C. Закрытый массаж сердца
Необходимое условие эффективности закрытого массажа сердца – расположение пострадавшего на твердой ровной поверхности. Реаниматор может находиться с любой стороны от пациента. Ладони рук кладут одна на другую, и располагают на нижней трети грудины (на два поперечных пальца выше места прикрепления мечевидного отростка). Давление на грудину производят проксимальной (запястной) частью ладони, пальцы при этом подняты вверх – такое положение позволяет избежать перелома ребер. Плечи реаниматора должны быть расположены параллельно грудине пострадавшего. При компрессии грудной клетки локти не сгибают, чтобы использовать часть собственного веса. Компрессию производят быстрым энергичным движением, смещение грудной клетки при этом должно достигать 5 см. Период расслабления приблизительно равен периоду сжатия, а весь цикл должен составлять чуть меньше секунды. После 30 циклов делают 2 вдоха, затем начинают новую серию циклов компрессии грудной клетки. При этом техника сердечно-легочной реанимации должна обеспечить частоту компрессий: около 80 в минуту. Сердечно-легочная реанимация у детей до 10 лет предусматривает закрытый массаж сердца с частотой 100 сжатий в минуту. Компрессия производится одной рукой, при этом оптимальное смещение грудной клетки по отношению к позвоночнику – 3-4 см. Младенцам закрытый массаж сердца производят указательным и средним пальцем правой руки. Сердечно-легочная реанимация новорожденных должна обеспечивать частоту сокращений 120 ударов в минуту. Наиболее типичные осложнения сердечно-легочной реанимации на этапе закрытого массажа сердца: переломы ребер, грудины, разрыв печени, травма сердца, травма легких обломками ребер. Чаще всего повреждения происходят вследствие неправильного расположения рук реаниматора. Так, при слишком высоком расположении рук происходит перелом грудины, при смещении влево – перелом ребер и травма легких обломками, при смещении вправо возможен разрыв печени. Профилактика осложнений сердечно-легочной реанимации также включает наблюдение за соотношением силы компрессии и упругости грудной клетки, так чтобы воздействие не было чрезмерным. Критерии эффективности сердечно-легочной реанимации Во время проведения сердечно-легочной реанимации необходим постоянный мониторинг состояния пострадавшего. Основные критерии эффективности сердечно-легочной реанимации: улучшение цвета кожи и видимых слизистых оболочек (уменьшение бледности и цианоза кожи, появление розовой окраски губ); сужение зрачков; восстановление реакции зрачков на свет; пульсовая волна на магистральных, а затем и на периферических сосудах (можно ощутить слабую пульсовую волну на лучевой артерии на запястье); артериальное давление 60-80 мм.рт.ст.; появление дыхательных движений. Если появилась отчетливая пульсация на артериях, то компрессию грудной клетки прекращают, а искусственную вентиляцию легких продолжают до нормализации самостоятельного дыхания. Наиболее распространенные причины отсутствия признаков эффективности сердечно-легочной реанимации: больной расположен на мягкой поверхности; неправильное положение рук при компрессии; недостаточная компрессия грудной клетки (менее чем на 5 см); неэффективная вентиляция легких (проверяется по экскурсиям грудной клетки и наличию пассивного выдоха); запоздалая реанимация или перерыв более 5-10 с. При отсутствии признаков эффективности сердечно-легочной реанимации проверяют правильность ее проведения, и продолжают спасательные мероприятия. Если, несмотря на все усилия, через 30 минут после начала реанимационных действий признаки восстановления кровообращения так и не появились, то спасательные мероприятия прекращают.
7. Показать пальцевое прижатие артерий.




8. Показать наложение жгута.
 жгут Эсмарха.
жгут Эсмарха.





9. Отобрать химические гемостатики.
Делятся на местные и гемостатики резорбтивного д-я.
Местные:
Перекись водорода
Сосудосужив ср-ва- Адреналин
Аминокапроновая к-та
Препараты желатина- Геласпон- представляют собой губки из вспененного желатина.
Воск (прим-ся в частности при операциях на черепе. Трепанация черепа).
Карбазохром
Капрофер
Гемостатики резорбтивного действия:
Аминокапроновая к-та
Хлорид кальция
Дицинон
Этамзилат
Питуитрин
Викасол
Рутин
Аскорбиновая кислота
Карбазохром
10. Отобрать противошоковые кровезаменители (по группам).
Группы:
a. Производные декстрана (Полиглюкин, Реополиглюкин, Декстран, Плазмодекс, Хемодекс, Интрадекс, Гемодекс, Реомакродекс)
b. Препараты желатина (Желатиноль, Плазможель, Модежель, Геможель, Гелофузин)
c. Производные гидроксиэтилкрахмала (Волекам, Оксиамал, HAES(ХАЕС)-стерил, Плазмостерил, ГЭК, Стабизол, Рефортан-плюс, Инфукол)
d. Производные полиэтиленгликоля (Полиоксидин)
11. Отобрать комплексные кровезаменители.
Группы:
a. Растворы гемодинамического и детоксикационного действия. (?????СПРОСИТЬ НА КОНСУЛЬТАЦИИ!!!)
b. Растворы гемодинамического и гемопоэтического действия. (?????СПРОСИТЬ НА КОНСУЛЬТАЦИИ!!!)
c. Растворы гемодинамического и реологического действия. (?????СПРОСИТЬ НА КОНСУЛЬТАЦИИ!!!)
12. Отобрать кровезаменители для парентерального питания (по группам).
Группы:
a. Белковые(NephrAmine, Аминоплазмаль-Гепа-10%, Аминосол-НЕО, Аминоплазмаль Е, Инфезол, Альвезин)
b. Жировые (Эмульсан, Липофундин, Интралипид, Липифизан)
c. Углеводы(Глюкоза 5%-10%-20%-40%, Ксилит, Маннит, Сорбит)
13. Отобрать кровезаменители - регуляторы водно-солевого обмена (по группам).
Группы:
a. Кристаллоидные растворы (р-р Рингера, р-р Рингера-Локка, Лактасол, Натрия хлорид (NaCl), Ацесоль, дисоль, трисоль..)
b. Осмодиуретики (Маннитол, Сорбитол..)
14. Наложить повязку на голову.
I. Повязка «Чепец»
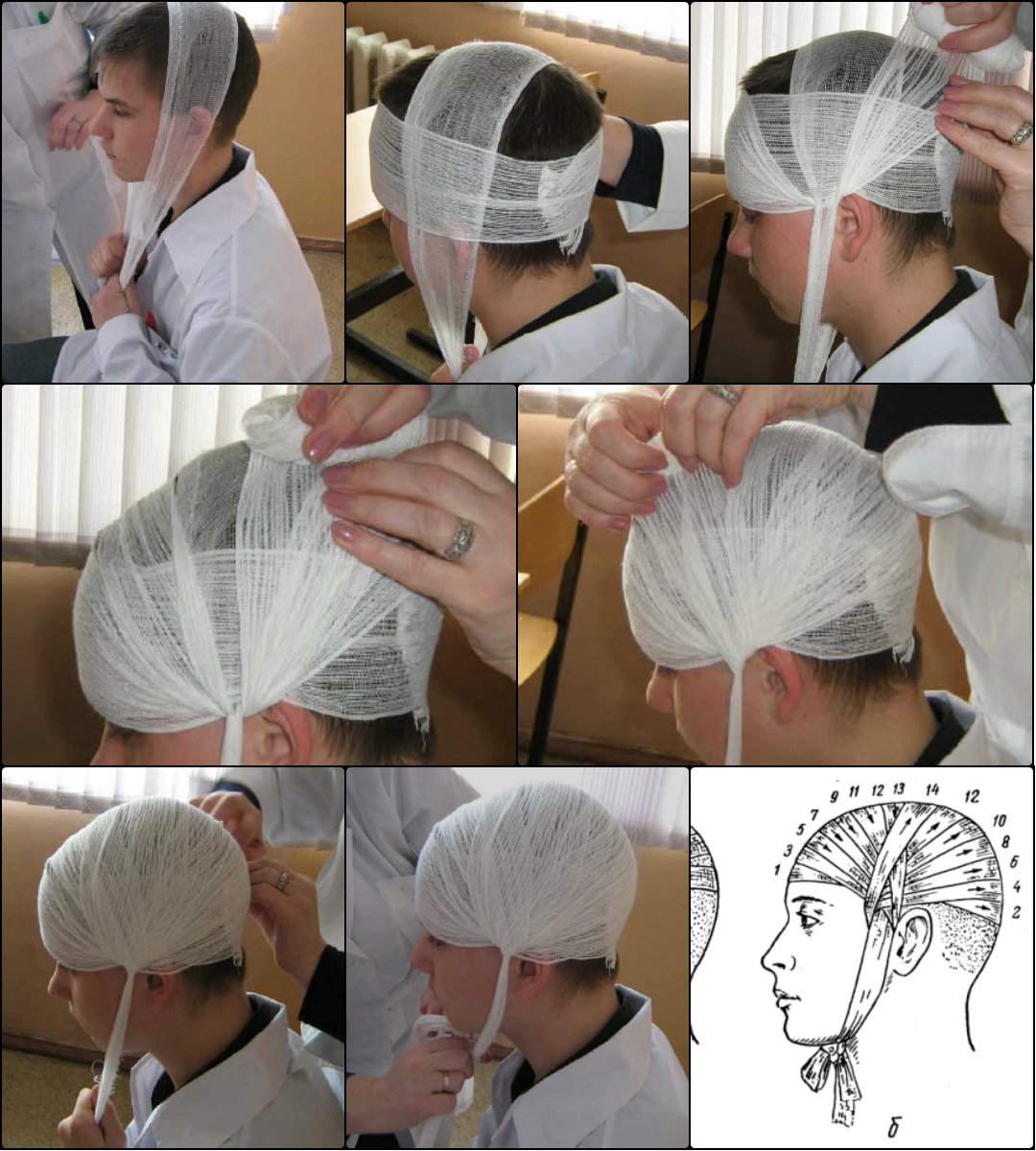
II. Повязка «шапочка Гиппократа»

III. Повязка на один/оба глаза (моно-/бинокулярная)

15. Наложить повязку на кисть.
 «варежка»
«варежка»
16. Наложить повязку на грудную клетку.
17. Наложить повязку Дезо.
18. Наложить колосовидную повязку.
19. Наложить «черепашью» повязку.
20. Наложить 8 – образную повязку.
21. Наложить транспортную шину Дитерихса.
22. Наложить транспортную шину Крамера.







 жгут Эсмарха.
жгут Эсмарха.







 «варежка»
«варежка»


